ISCHEMICKÉ CMP / ETIOPATOGENEZE A KLASIFIKACE / OSTATNÍ
Neurologické komplikace výkonů v ECC
Vloženo 11.12.2019 , poslední aktualizace 02.02.2020
Obsah
- neurologické komplikace kardiochirurgických zákroků jsou závažné, zvyšují mortalitu, prodlužují pobyt v nemocnici, zvyšují náklady na péči
- fatální mozkový infarkt a těžká difúzní encefalopatie s demencí představují krajní body spektra postižení, ke kterým může v průběhu operací v mimotělním oběhu dojít
- obě klinicky rozdílná postižení sdílejí podobný mechanismus vzniku
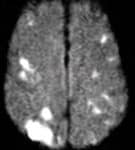
- MR studie ale prokazují čerstvá ischemická ložiska i u asymptomatických pacientů
- ani zprvu asymptomatická ložiska nejsou neškodná, zvyšují riziko rozvoje odložených kogntivních poruch (zvlášt v případě dalšího ischemického inzultu)
- na základě podrobných znalostí etiopatogenezy a rizikových faktorů (viz níže) lze vyčlenit skupinu nejvíce ohrožených pacientů a u nich modifikovat operační metody a postupy.
- například včasná detekce těžkého lokalizovaného AS postižení aorty pomocí palpace či peroperační sonografie může změnou místa naložení svorek či kanylace vést k redukci rizika cerebrální embolizace
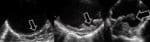
- stejně tak v případě revaskularizačních zákroků bez mimotělního oběhu (off-pump bypass) je referováno nižší riziko embolizace, zvlášť pokud je minimalizován kontakt s ascendentní aortou
- prospektivní randomizované studie, které by jednoznačně prokazovaly benefit jednotlivých alternativních postupů, v současnosti chybí
- například včasná detekce těžkého lokalizovaného AS postižení aorty pomocí palpace či peroperační sonografie může změnou místa naložení svorek či kanylace vést k redukci rizika cerebrální embolizace
Diagnostika
Neurologické vyšetření
- podrobnější vyšetření včetně zhodnocení stavu vědomí, fatických funkcí a kvantifikace paretického postižení je však možné až po odtlumení a event. odpojení pacienta z ventilátoru
- na hlavových nervech si všímat hlavně okohybné poruchy a parézy n.facialis (grimasa na bolestivý podnět)
- na končetinách pátrat po asymetrickém tonu a reakci na algické podněty
- hodnocení fokálních příznaků ztíženo tlumením a příp. UPV
Zobrazovací metody
- CT, CT perfúze či CT angiografie, MR vč. PWI – perfúzně vážené obrazy a DWI – difúzně vážené obrazy)
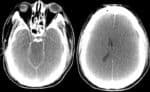
- na CT pátrat po tzv. časných známkách ischémie a event. trombóze tepny (dense artery sign) → viz zde
- v akutním stadiu je ideální MR DWI
Neuropsychologické vyšetření
- detekce diskrétních neuropsychických změn může mnohdy zcela uniknout pozornosti a je závislá i na typu použitých testů během vyšetření
- kompletní zhodnocení neuropsychického stavu pacienta je velmi namáhavé a zdlouhavé
- není konsensus v tom, jaký je optimální počet a typ testů, doba testování a nejvhodnější metoda analýzy získaných dat
- situaci dále komplikuje fakt, že počáteční pooperační kognitivní deficit je nejprve následován časným lepšením a následně v průběhu měsíců a let dochází k opětovnému zhoršení neuropsychických funkcí [Guy, 2002] [Selnes, 2001]
Rizikové faktory
Obsah dostupný pouze pro přihlášené předplatitele.
- review z roku 2003 hodnotila výsledky CABG+CEA, CEA před CABG (CEA-CABG) a CABG s následnou CEA (CABG-CEA) v 97 studiích publikovaných v letech 1972-2002 (celkem 8972 operací)
- mortalita byla nejvyšší ve skupině kombinovaných výkonů (4,6%)
- CABG-CEA byla asociována s nejvyšším rizikem ipsilaterálního iktu (5,8%) a iktu libovolné lokalizace (6.3%)
- nejnižší riziko iktu bylo ve skupině CEA-CABG (2,7%)
- riziko infarktu myokardu bylo nejnižší ve skupině CABG-CEA (0,9%) a nejvyšší u CEA-CABG (6,5%)
- rozdíl mezi jednotlivými skupinami se snížil, pokud byl sledován kombinovaný endpoint (mortalita, iktus a IM)
|
Počet pacientů
|
Iktus
|
MI
|
Smrt
|
Celkem riziko
|
|
|
CEA + CABG
|
7753
|
4,6
|
3,6
|
4,6
|
12,8
|
|
CEA – CABG
|
917
|
2,7
|
6,5
|
3,9
|
13,1
|
|
CABG – CEA
|
302
|
6,3
|
0,9
|
2,0
|
9,2
|
Věk
- vyšší věk (>60-70 let) považován za samostatný rizikový faktor perioperačních neurologických komplikací [Mickleborough, 1996] [Roach, 1996]
Anamnéza iktu
- CMP v anamnéze je nezávislým prediktorem perioperačního iktu [Roach, 1996]
- dává se do souvislosti s poruchou cévní autoregulace a nedostatečným kolaterálním oběhem v okolí infarktového ložiska
- doporučuje se operovat s odstupem nejméně 4 týdny od posledního iktu
Fibrilace síní
- chronická fisi zvyšuje riziko kardioembolizace, nejčastěji z levého ouška, doporučována je předoperační TEE
- při absenci trombů je riziko iktu přijatelné
- v případě nálezu trombů v levé síni je indikována 3-4 týdny trvající antikoagulační terapie s následným kontrolním vyšetřením TEE
- pooperační fisi
- asi u 25-40% pacientů, nejčastěji v prvních 4 pooperačních dnech
- většina kardioembolizačních příhod se objevuje 2-4. pooperační den
Diabetes mellitus
- vliv na celkovou AS vč. postižení ascendentní aorty
- porucha autoregulace v rámci diabetické angiopatie, která se může projevit především ve fázi odpojování z mimotělního oběhu
- podíl má i renální postižení a vyšší incidence arteriální hypertenze u diabetiků
Arteriální hypertenze
- zvýšení cerebrálního autoregulačního prahu
- některé práce referují příznivý efekt vyššího peroperačního MAP (> 80mmHg) na incidenci neurologických komplikací [Plestis, 2001]
Připouští se interakce patofyziologických mechanizmů embolizace a hypoperfúze. Snížená perfúze v okamžiku mikroembolizace limituje schopnost krevního proudu „vymýt“ (washout) embolus, což je obzvláště patrné v tzv. „border zones“ (rozhraní povodí velkých arterií), dalším faktorem je i slabší kolaterální oběh. Tento koncept by mohl být styčným bodem spojujícím hypoperfúzi a embolizaci v mechanizmu vzniku mozkového infarktu či encefalopatie v průběhu kardiochirurgických zákroků
