OBECNÉ POSTUPY
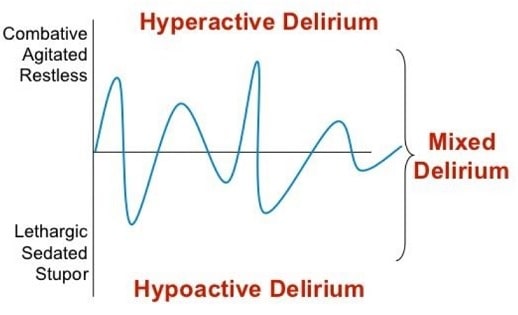
Psychomotorický neklid
Vloženo 14.12.2019 , poslední aktualizace 10.02.2020
Obsah
- u neurointenzivních pacientů často dochází k rozvoji deliria, jehož nejnápadnějším projevem bývá psychomotorický neklid
- často vzniká jako přímý důsledek léze v CNS (ischemie, krvácení, tumory), nutno ale vždy vyloučit i jiné příčiny (metabolické poruchy, abstinenční syndromy, infekce atd.).
- prognóza pacienta závisí na časnosti rozeznání poruchy, její příčiny a na zahájení adekvátní terapie
Definice
-
přechodný (trvání < 4 týdny) organický psychosyndrom s akutním začátkem, vznikající v důsledku somatické nebo psychické choroby
-
jsou přítomny poruchy:
-
vědomí (kvalitativní) a pozornosti
-
vnímání
-
myšlení
-
paměti
-
psychomotorického chování
-
emotivity
-
schématu spánek-bdění
-
-
příznaky deliria nastupují rychle (hodiny-dny)
-
typické je kolísání intenzity během krátkého časového úseku a jejich ústup při odeznění vyvolávající příčiny
Klasifikace
| MKN 10 |
|
► delirium vyvolané návykovými látkami (F1x.3) nebo jejich odnětím (F 1x.4)
|
|
► delirium jiné, nevyvolané alkoholem nebo jinými psychoaktivními látkami (F 05)
|
|
|
DSM-IV klasifikace využívá etiologické faktory a rozlišuje:
|
|
Etiologie
- většinou se jedná o kombinaci více faktorů
Somatické příčiny
-
infekce (uroinfekce, pneumonie, erysipel)
-
metabolické poruchy (akutní dehydratace, dysbalance elektrolytù natria, kalia, kalcia a magnézia, porucha ABR, dekompenzace DM, jaterní nebo renální selhání)
-
hypoxemie jakékoli etiologie
-
onemocnìní CNS (k deliriu jsou náchylní nemocní s demencí, po CMP, s mozkovým tumorem, po úrazu hlavy atd)
-
bolestivé stavy
-
pooperační stavy
-
spánková deprivace
-
retence moči
Abstinenční syndrom
- alkohol
- drogy
- psychofarmaka
Situační faktory
- např. úmrtí v rodině
Nežádoucí vliv medikace
| Léky, které mohou vyvolat delirium |
|
anticholinergika
|
|
|
návykové látky a alkohol (akutní toxicita / vysazení)
|
|
H2 blokátory (cimetidin, ranitidin)
|
|
opioidní analgetika
|
|
antimalarika (meflochin)
|
|
antivirové léky (acyklovir)
|
|
jiné (lithium, barbituráty, benzodiazepiny flunitrazepam, NSA indomethacin, digoxin, kortikoidy, centrálnì pùsobící myorelaxancia, antihypertenziva
|
-
dezorientace v čase, ev. i místem, orientace vlastní osobou zůstává zachována
-
náhled obvykle chybí, na epizodu bývá amnezie
-
často se objevují halucinace (vizuální) a prchavé bludy
-
nemocný reaguje vokální nebo motorickou produkcí (neúčelné automatismy – svléká postel, trhá plenkové kalhotky, opoutí lůžko)
-
-
poruchy emotivity (obvykle krátkodobé a kolísavé intenzity)
-
zlost, euforie, podrážděnost
-
úzkost, strach, deprese nebo apatie
-
-
poruchy rytmu spánek-bdění
-
nespavost v noci a nadměrná denní spavost
-
může dojít k úplnému rozpadu spánkového cyklu se spánkovou inverzí
-
Diferenciální dg. demence a deliria
| Diferenciální dg. demence a deliria | ||
| příznak | demence | delirium |
| Bdělost | N | nízká nebo vysoká |
| Pozornost | N | porušena, kolísá |
| Orientace | obvykle porušena | obvykle porušena, zachována jen orientace osobou |
| Paměť | porušena krátkodobá i dlouhodobá | porušena okamžitá a krátkodobá |
| Myšlení | zhoršené | dezorganizace |
| Percepce | N | iluze, halucinace |
| Řeč | problémy s nalezením slov | inkoherentní |
| PM tempo | zpomalené v pozdních stadiích | hyper- nebo hypoaktivita |
| začátek | postupný | náhlý (často v noci) |
| Průběh | stálý | kolísání během dne vč. epizod lucidity |
| Trvání | měsíce-roky | hodiny-týdny |
| Náhled | obvykle chybí | lucidní intervaly |
| Spánek | fragmentovaný | vždy porušen |
| EEG | často normální | často abnormální |
|
Akutní nemoc
Léková toxicita
|
často chybí | často obojí |
Diagnostika
Sledovat náhlé změny vědomí, chování a kognice, vhodné je průběžně testovat tyto funkce:
- pozornost
- vyjmenování dnů v týdnu nebo měsíců v roce pozpátku
- počítání od 20 do 1
- sedmičkový test
- orientace
- v čase – datum, den v týdnu, denní doba
- v místě
- ve vlastní osobě
- paměť
- hlavně krátkodobou (schopnost vybavit si po několika minutách jednoduchou adresu, opakovat několik čísel nebo slov)
- myšlení
- schopnost abstraktního myšlení (vysvětlení přísloví, určení podobnosti nebo rozdílù mezi slovy (omyl-lež atd)
Test kreslení hodin
- paměť
-
pozornost
-
zrakově-prostorové schopnosti
Standardizované škály
| Rozpoznání příznakù deliria a možných příčinných faktorù Náhlá změna vědomí a kognitivního výkonu nebo jeho kolísání? Zhodnocení mentálních funkcí (CAM škála) |
||
| ↓ | ||
| Vysazení lékù s delirogenním potenciálem Zhodnocení medikace (léky s delirogenním potenciálem?) Delirium z vysazení návykových látek (benzodiazepiny, alkohol)? |
||
| ↓ | ||
| Objasnění etiologie deliria a kauzální terapie Provedení laboratorních a dalších pomocných vyšetření moč chemicky+ sediment, KO, základní biochemie, RTG hrudníku, EKG toxikologický screening, krevní plyny, tyreoidální funkce, vitamin B12 EEG, CT, lumbální punkce, kultivace atd. |
Terapie
Kauzální terapie a režimová opatření
- odstranění základní příčiny, pokud lze
- léčba infektu, korekce metabolické poruchy, hydratace, oxygenace atd
- vysazení rizikové medikace (např. anticholinergika, BDZ, H2 blokátory)
- kontrola ev. bolesti
- preventivní a režimová (nefarmakologická) opatření
- úprava zevního prostředí, kompenzace senzorických defektù
- pravidelnost režimu
- přiměřená fyzická aktivita a aktivizace
- smyslová stimulace pacienta, bazální stimulace
- optimalizace příjmu potravy a vylučování
- kurtace často delirium prohlubuje a zvyšuje riziko úrazu
Farmakoterapie
| neuroleptika | BDZ | α2-agonisté |
|
tiaprid
quetiapin haloperidol
|
diazepam rivotril midazolam |
dexmedetomidin
clonidin
|
- 1.volbou jsou atypická neuroleptika (antagonisté D2 rec. v CNS)
- TIAPRIDAL (tiaprid)
- quetiapin (lze i u extrapyramidových pacientů, pouze p.o.)
- benzodiazepiny (BDZ) mají negativní vliv na respirační funkce
- u abstinenčního syndromu
- vhodná jsou i ke krátkodobému zklidnění pacienta během zobrazovacího vyšetření (je nutná kontinuální monitorace saturace)
- typická neuroleptika – KI u parkinsoniků!!
- HALOPERIDOL – patří do třídy butyrofenonů
- má vyšší incidenci NÚ včetně extrapyramidových
- nejméně sedativní, lze užít i při neklidu po intoxikaci
- lék 1.volby při intenzivním neklidu
- sedativní fenothiazinová antipsychotika
- pouze u rezistentních forem hyperaktivního deliria (řada NÚ – např. hypotenze)
- levomepromazin (TISERCIN) amp/1ml/25mg +250 ml FR (pomalu) inf 3x denně ev 3×25 mg i.m.
- chlorpromazin (PLEGOMAZIN 0,5%) amp/5ml/25mg i.m 3x 25mg (u těžkých stavů až 3x100mg!)
- HALOPERIDOL – patří do třídy butyrofenonů
- α2-agonista – dexmedetomidin (DEXDOR)
- při současné hypertenzní krizi lze s výhodou použít clonidin (CATAPRES)
- lék 1. volby – atypické neuroleptikum
- TIAPRIDAL
- quetiapin (DERIN) – lze ale jen p.o.
- při nedostatečném efektu HALOPERIDOL
- α2-agonista DEXDOR
- při současné hypertenzní krizi lze s výhodou použít clonidin (CATAPRES)
- 1.volba – benzodiazepiny (diazepam)
- p.o., i.m. nebo pomalou iv.infusí (až do 80mg/d)
- po odeznění příznaků deliria se vysazuje (zhruba o 10 mg/24 h)
- HEMINEVRIN (clomethiazol)
- biologický poločas 6h
- nekombinovat s BDZ
- výhodný i u epi záchvatů
- antipsychotika zvyšují rizko epi záchvatu
- TIAPRIDAL
- HALOPERIDOL
- monitorace EKG, sledovat QT-interval
- u alkoholického deliria současně podávat THIAMIN amp/100mg i.v. 1x denně (u závažných deficitů až 200-300mg/d)
- jakmile to bude možné, přejít na p.o. THIAMIN 3×1 tbl
- vysazení rizikové medikace (viz výše) + léčba interkurentních onemocnění, které k deliriu ev. přispěly
- redukce antiparkinsonské medikace vede až v 60% ke zlepšení deliria, časté je zhoršení parkinsonských příznaků [Chen, 2017] )
- vysazovat v pořadí :
- anticholinergika
- inhibitory MAO B (rasagilin, selegilin)
- amantadin
- DA agonisti (pramipexol, ropinirol, rotigotin)
- COMT inhibitory (entacapon, tolcapon)
- carbidoba/levodopa
- při jasných psychotických projevech závažnější intenzity je nutné ponechat pouze minimální účinnou dávku L-DOPA z důvodů zachování základní soběstačnosti
- při selhání výše uvedených postupů
- absolutní KI klasických neuroleptik!!
- antipsychotika 2.generace [Chen, 2017]
- klozapin 12.5 mg/d, postupné navyšování až do 100mg/d
- klozapin u parkinsoniků vedle potlačení psychotických příznaků zlepšuje dyskinézy a dystonie, akatízii a fluktuaci motoriky
- riziko agranulocytózy je při dodržení monitorovacího systému LEX-SYS 0,38 %
- quetiapin (DERIN, KVENTIAX) – iniciální dávka 6.25 mg/d
- charakterizován minimem nežádoucích účinků
- většinou jsou třeba dávky 50-150 mg denně
- ostatní antipsychotika (olanzapin, risperidon apod) nyní nejsou doporučována pro nedostatečný efekt + riziko zhoršení parkinsonismu (výhodou olanzapinu byla možnost podání i.m.)
- při akutním neklidu a nemožnosti po medikace lze zkusit ZYPREXA (olanzapin) 1/2-1amp (5-10mg) i.m
- pimavanserin – u nás není dostupný, prodlužuje QT interval
- klozapin 12.5 mg/d, postupné navyšování až do 100mg/d
- při těžším motorickém neklidu:
Prevence
- reorientační techniky (kalendář, hodiny)
- rutina a pravidelný režim, vhodné prostředí ke spánku
- vhodná komunikace, kognitivní stimulace a trénink (slovní hry, cvičení paměti a
- pozornosti)
- přiměřená stimulace (nedostatek i nadbytek může prohloubit delirium)
- doplnění cirkulujícího volumu, zaznamenávat příjem tekutin, preference p.o. příjmu (parenterální podání mùe prohlubovat delirium)
- aktivizace (vícekrát denně), cvičení aktivní nebo alespoň pasivní (kloubní pohyblivost)
- brýle, naslouchadlo
- úprava osvětlení (noční provoz na JIP!), vhodně komunikovat