ISCHEMICKÉ CMP / NÁSLEDKY
Post-stroke deprese (PSD)
Vloženo 24.11.2019 , poslední aktualizace 05.02.2021
Obsah
- deprese je nejčastější poruchou nálady u pacientů s cévním onemocněním mozku (post-stroke depression – PSD) (30-60% pacientů s CMP)
- deprese vzniká po iCMP i po ICH
- riziko vzniku je nejvyšší v prvních 3 měsících po příhodě
- až 30% pacientů zprvu nemá depresi a tato se rozvine po propuštění domů
- variabilita v udávané incidenci PSD (20-70%) je dána řadou faktorů. Je ovlivněna výběrem pacientů, latencí, s jakou je diagnóza od vzniku CMP stanovena a použitím různých diagnostických kriterií. U pacientů po mozkové příhodě může být diagnostika deprese navíc komplikována neurologickým deficitem, a to především fatickou poruchou. Vyřazení těchto pacientů z řady studií samozřejmě limituje hodnocení statistických dat týkajících se prevalence PSD
- řada pacientů má symptomy deprese i po 6 měsících
- PSD ovlivňuje kvalitu života, negativně ovlivňuje postoj k rehabilitaci, prodlužuje dobu hospitalizace, vede k opožděnému návratu do zaměstnání a běžného života, zvyšuje riziko rekurence iCMP [Sibolt, 2013]
- PSD je navíc po určitém časovém období nezřídka asociována s těžším kognitivním deficitem [Kauhanen, 1999]
- PSD často bývá nerozpoznána a neléčena
- dle odhadů je správně diagnostikována je 20% pacientů a pouze 10% je adekvátně léčeno
- deprese je totiž často chápána pouze jako přirozená reakce na cévní příhodu a nikoliv jako samostatné onemocnění
- někdy je důvodem obava z psychofarmak
- je doporučen rutinní screening pomocí dotazníků (AHA/ASA 2019 I/B-NR)
- dalších poruchy nálady (spolu s depresí nebo izolovaně):
- apatie (25-50%)
- anxieta (25-50%)
Diferenciální diagnostika pseudodemence při depresi
- deprese nezřídka vede ke snížení kognitivní výkonnosti a může být zaměněna i za demenci (pseudodemence)
- určité charakteristiky v klinickém obraze i průběhu onemocnění mohou sloužit jako vodítko k jejich vzájemnému odlišení (viz tab. 6)
- potvrzením správné diagnózy je pak úprava kognitivních funkcí při úspěšné terapii deprese
Obsah dostupný pouze pro přihlášené předplatitele.
Patogeneze
- psychologický koncept
- předpokládá, že deprese vzniká jako reakce na vlastní onemocnění, které je spojeno nezřídka s invalidizací
- pro tuto koncepci hovoří i fakt, že obdobně se deprese vyskytují např. u kardiovaskulárních a nádorových onemocnění
- organický koncept
- zdůrazňuje efekt postižení mozkových struktur a ovlivnění nejrůznějších neurotransmiterů (zejména serotoninu a katecholaminů)
- tomu nasvědčuje skutečnost, že nebyla zjištěna jasná souvislost mezi tíží neurologického deficitu a přítomností deprese a dále, že deprese se častěji vyskytuje u pacientů s klinicky němými ischemickými lézemi (detekované pomocí CT nebo MR) než u pacientů bez těchto lézí
- organický koncept zdůrazňuje význam postižení určitých anatomických struktur. Dle některých autorů hraje důležitější roli léze levé hemisféry, zejména v prefrontální oblasti, jiní autoři existenci klinicko-topografické korelace popírají.
Otázka patogeneze není uspokojivě vyřešena. PSD je ve skutečnosti nejspíše syndrom – u části pacientů je příčina organická, u některých reaktivní a u ostatních se oba faktory kombinují. Klasifikace MKN 10 hovoří pouze o depresivní epizodě (lehké, středně těžké a těžké s nebo bez psychotických příznaků).
| Faktory zvyšující riziko PSD: |
|
Diagnostika
- hlavní příznaky deprese dle klasifikace MKN 10 jsou shrnuty v tabulce
- podmínkou je, že tyto příznaky nejsou důsledkem přímého působení nějaké látky (léky, drogy) nebo medicínského stavu (např. hypofunkce štítné žlázy) a nelze je ani připisovat zármutku (např. ze ztráty blízké osoby apod.)
- základem diagnostiky je strukturovaný rozhovor (včetně objektivní anamnézy od příbuzných) s využitím škál, které umožňují kvantitativní hodnocení deprese a sledování průběhu onemocnění v čase
- pokud není možné depresi ani po vyšetření psychologem jednoznačně potvrdit nebo vyvrátit, je vždy indikován terapeutický pokus s antidepresivy
Obsah dostupný pouze pro přihlášené předplatitele.
Terapie
- u menší části pacientů s PSD dochází ke spontánní remisi, i když nejsou léčeni
- především deprese vzniklé v prvních 6 týdnech po CMP
- včasné a účinné terapeutické ovlivnění PSD může významným způsobem pozitivně ovlivnit průběh rekonvalescence, SSRI snižují dependeci, anxietu, depresi a zlepšují výsledný neurologický deficit [Mead, 2012]
- není zatím známo, zda přináší benefit rutinní podání všem pacientů po CMP
- kromě efektu na depresi a anxietu je zvažován antidestičkový účinek. Dle některých studí užívání SSRI sice snižuje riziko iCMP a IM, ale současně zvyšuje riziko major krvácení (HR 1.33) a zvyšuje mortalitu (HR 1.13) [Mortensen, 2013]
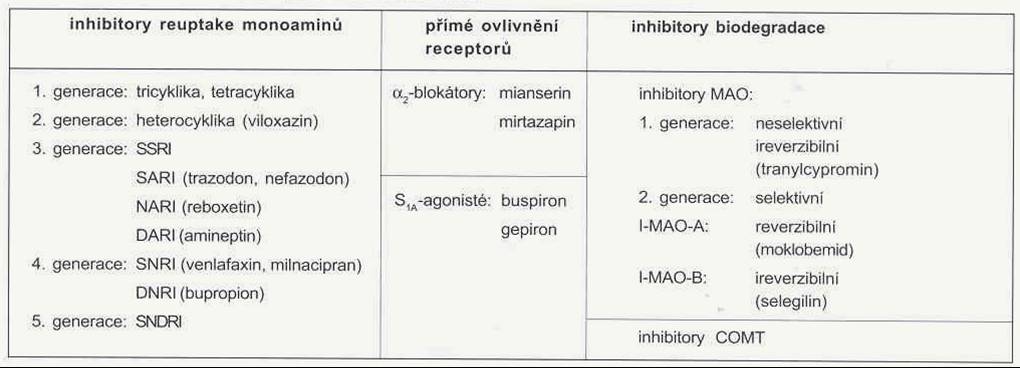
- základem léčby jsou SSRI + psychoterapie a časná a intenzivní rehabilitace [Andersen,1994] [Wiart, 200] [Rasmussen,2003]
- na úrovni neuronů CNS inhibují zpětné vychytávání serotoninu do nervových zakončení a tím zvyšují v synaptické štěrbině množství serotoninu, který působí na postsynaptické receptory
- nevykazují žádnou nebo jen velmi malou afinitu vůči cholinergním, histaminergním a různým adrenergním a dopaminergním receptorům
- antidepresivní účinek je možno očekávat teprve po 10-20denním podávání, pokud po 3 týdnech pacient neodpovídá na léčbu, je možné zvážit zvýšení dávky
- antidepresivní léčba by měla trvat nejméně 6 měsíců
- kontraindikace IMAO!
Obsah dostupný pouze pro přihlášené předplatitele.