ISCHEMICKÉ CMP / ETIOPATOGENEZE / VASKULITIDY
Neuroborrelióza
Vloženo 20.1.2020 , poslední aktualizace 01.03.2020
Obsah
Kauzální vztah mezi CMP a neuroborreliózou je velmi sporný! I v případě prokázané borreliózy nutno vyloučit jinou etiologii CMP.
Úvod
- Lymeská borrelióza je nejčastější antropozoonózou s přírodní ohniskovostí ve střední Evropě, vektorem borrelií je klíště Ixodes ricinus, v ČR infikováno 5-30% klíšťat
- klíšťata, larvy a nymfy se vyskytují v lesnatých oblastech, lesoparcích i předměstských zahradách od března do půli listopadu.
- k přenosu borrelií dochází slinami klíšťat obvykle do 24 hodin po přisátí.
- riziko vzniku klinicky manifestní Lymeské borreliózy je po přisátí klištěte infikovaného borreliemi přibližně 2%.
- přisátí klíštěte uvádí cca 50% nemocných
- B.burgdorferi (BB), Borrelia garini (BG) a Borrelia afzelii (BA) patří s dalšími borreliemi do řádu Spirochetales
- u nás hrají nejdůležitější roli kmeny Borrelia afzelii a garini.
- spolu s leptospirami a treponemami tvoří čeleď Treponamataceae, v Evropě převažují borrelia burgdorferi sensu lato (BG a BA), v USA borrelia burgdorferi sensu stricto
- přisátá klíšťata co nejrychleji odstranit, nejlépe pinzetou či klíšťkami
- klíště neodstraňovat nechráněnými prsty, ideálně použít gumové rukavice
- na klíště netlačít, odstraňova ho viklavým pohybem ze strany na stranu a mírným tahem.
- krouživý pohyb je nevhodný, stejně tak užití olejů či mastných krémů
- vhodné je naopak potření Jodisolem či Ajatinem
- po odstranění klíštěte ošetřit místo desinfekčním prostředkem či atb mastí
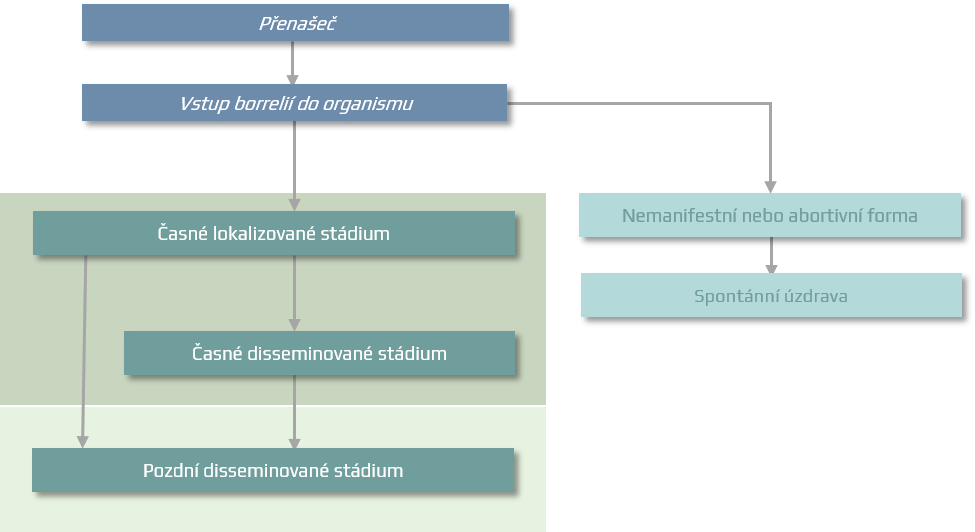
Patogeneze
K poškození tkání dochází při borreliose:
Přímým působením borrelií
- přímý cytotoxický účinek je prokazatelný u erythema chronicum migrans (ECM) a dalších kožních afekcí, u synovitid, artritid, myokarditid a endokarditid.
Autoimunními ději
- důležité především u neuroborreliózy, též však u myokarditidy, akrodermatitidy
- zprostředkovány autoimunním působením T lymfocytů proti neuronům a gliálním buňkám nervového systému
- významné jsou i zkřížené reakce protiborreliových Pl s bb myelinových pochev a neuroglií
Vaskulitida
- v míšních kořenech, periferních nervech i ve svalech
- postižení CNS??
Neuroborrelióza a CMP
- kauzální vztah neuroborreliózy a iCMP je nejistý [Garkowski, 2017]
- problémem je i samotná diagnostika neuroborreliózy (problém senzitivity a specifity protilátek v séru, odlišení chronické choroby od reziduálních titrů po předchozí infekci atd)
| klinická a/nebo radiologická cerebrovaskulární manifestace LNB (iCMP / TIA, vzácně ICH nebo trombosa splavů) |
| + |
| potvrzení lymské neuroborreliózy (např. dle EFNS guidelines) |
| + |
| vyloučení jiné etiologie CMP (vč. jiných vaskulitid!!) |
Klinický obraz
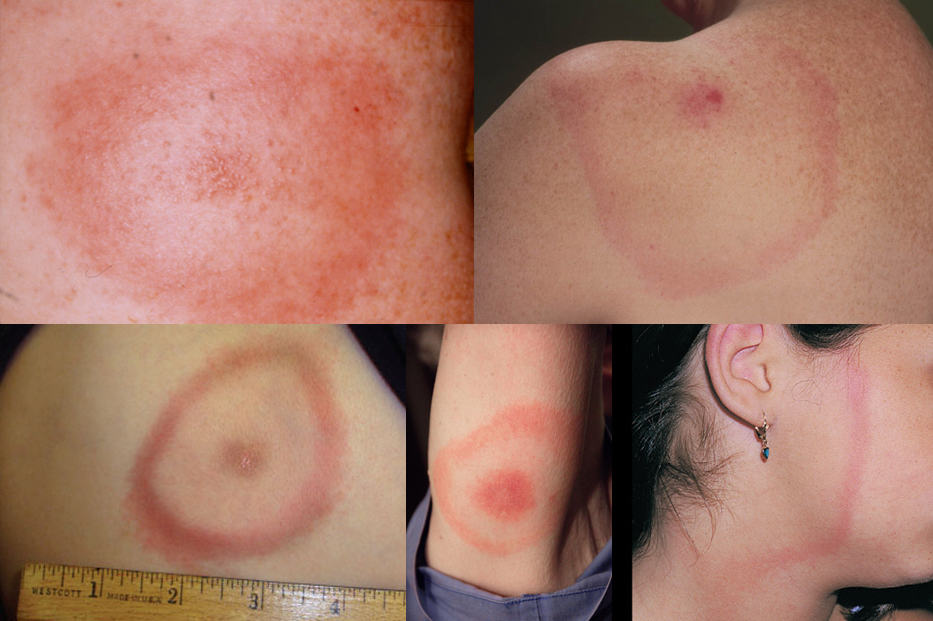
Časné lokalizované stádium
- mikroorganismy se nejprve pomnoží v kůži, jde o lokalizovanou odpověď
- nejtypičtějším projevem je erytema migrans (EM) – anulární erytém se zvýrazněnými okraji , objevuje se do 5 týdnů (nejčastěji do 1 týdne) po přisátí klíštěte
- celkové příznaky (subfebrilie, únava, malátnost, bolesti svalů a kloubů, event. regionální lymfadenopatie)
Disseminované stadium
|
Časné disseminované stadium (2-12 týdnů)
|
Neurologické projevy
|
|
Interní projevy
|
|
Kožní projevy
|
|
ORL projevy
|
|
Pozdní disseminované stadium (> 6 měsíců)
|
|
Neurologické projevy
|
|
Interní projevy
|
|
Revmatologické projevy
|
|
Kožní projevy
|
Diagnostika
Serologické vyšetření
- protilátky proti BB, BG, BA (ELISA + ev. konfirmace Western blotem) v séru a likvoru
- nízká senzitivita v první týdnech
- pozitivita nemusí znamenat přítomnost bakterií v organismu – může svědčit pouze o kontaktu nemocného s antigenem infekčního agens, které vedlo k následné protilátkové odpovědi.
PCR
- v séru a hlavně v likvoru řada falešně pozitivních i negativních výsledků
- lze ev. použít v časném stadiu kdy není protilátková odpověď a dále u imunosuprimovaných jedinců
- vyšetření není doporučeno u pozdních stádií
- vyšší senzitivita v synoviální tekutině u artritidy
Likvorologické vyšetření
- biochemie + cytologie (kvantitativní i kvalitativní)
- lymfocytární pleocytóza, typicky kolem 10-1000 / mm3 elementů
- normální nález bývá u neuroborreliózy vzácný
- průkaz specifických protilátek + posouzení intrathekální syntézy
- problémem je nízká senzitivita v časném stadiu a naopak jejich přetrvávání i po vyléčení
- elektronový mikroskop (ELM) – nízká senzitivita/ specifita
Zobrazovací a další pomocná vyšetření
- MR

- nález nespecifický
- multifokální hyperintenzity v bílé hmotě (nejvíce F a P, někdy ale i v BGG, thalamu a kmeni)
- někdy jsou léze i v corpus callosum (dif dg. RS)
- enhancement leptomening a hlavových nervů

 [Hildernbrand, 2009]
[Hildernbrand, 2009]
- → více o zobrazovacích metodách u neuroborreliózy zde
- CT (většinou nález v normě)
- EMG, EP, EEG
- např Holter EKG, ECHO srdce apod
- punkce kloubů, biopsie kožní
Terapie
Lokalizované stadium
| doxycyklin | 2x 100 mg resp. 4 mg/kg/d 14 dní |
| amoxicilin | 3x 0,5-1g /d 14 dní |
| azitromycin | 1x 500 mg (první den 1000 mg) 10-14 dní |
Disseminované stadium
Časné disseminované stadium – časná LNB (atb terapie 14 dní)
| ceftriaxon | 1 x 2 g i.v., i.m. (50-75 mg/kg a den*) |
| doxycyklin | 200-400 mg denně p.o. (u dětí nad 8 let 4-8 mg/kg a den*) |
| cefotaxim | 3 x 2 g i.v. (150-200 mg/kg a den*) |
| penicilin G | 4 x 5 mil. j. (200.000-400.000 j./kg a den*) |
U postižení PNS a kraniálních nervů je dle EFNS guidelines p.o. Doxycyklin stejně účinný jako i.v. ceftriaxon. U postižení CNS preferovat Ceftriaxon i.v.
Pozdní neuroborrelióza (21-28 dní)
| ceftriaxon (LENDACIN, ROCEPHIN) inf ev i.m. |
1x 2g/d |
| doxycyklin (DOXYBENE) (u léze PNS je alternativou ceftriaxonu) |
200 denně p.o. |
Post-Lyme disease syndrom (PLDS)
- subj obtíže (únava, bolesti kloubů a svalů, kognitivní poruchy, parestézie) trvající > 6 měsíců po standradním přeléčení neuroborreliózy
- vyloučit recidující či perzistující infekci
- u vlastní PLDS prolongovaná atb terapie nemá efekt