DOPLŇKY / MEDIKACE
Periprocedurální přerušení antikoagulační terapie
Vloženo 04.12.2020 , poslední aktualizace 05.12.2020
Obsah
- dlouhodobá antikoagulační léčba musí být často z různých důvodů přerušena (nejčastěji v důsledku plánovaného diagnostického či operačního výkonu), přerušení antikoagulace u akutních stavů viz kapitola neutralizace antikoagulačního účinku
- rozhodnutí o periprocedurálním vysazení antikoagulace představuje složité balancování mezi rizikem trombembolie a krvácení
- je nutné vyřešit 4 otázky:
- zda je opravdu nutné antikoagulaci vysadit?
- pokud ano, tak jak dlouho před výkonem
- zda je nutná bridging terapie a v jaké dávce
- vyčešit timing restituce antikoagulační terapie po výkonu
- k zodpovězení těchto otázek musíme zhodnotit:
- individuální riziko trombembolie
- riziko krvácení (s ohledem na charakteristiky pacienta a plánovaného výkonu)
- vzít v úvahu charakterisitky uživaného antikoagulancia (warfarin x DOAC)
- zjistit reanální funkce
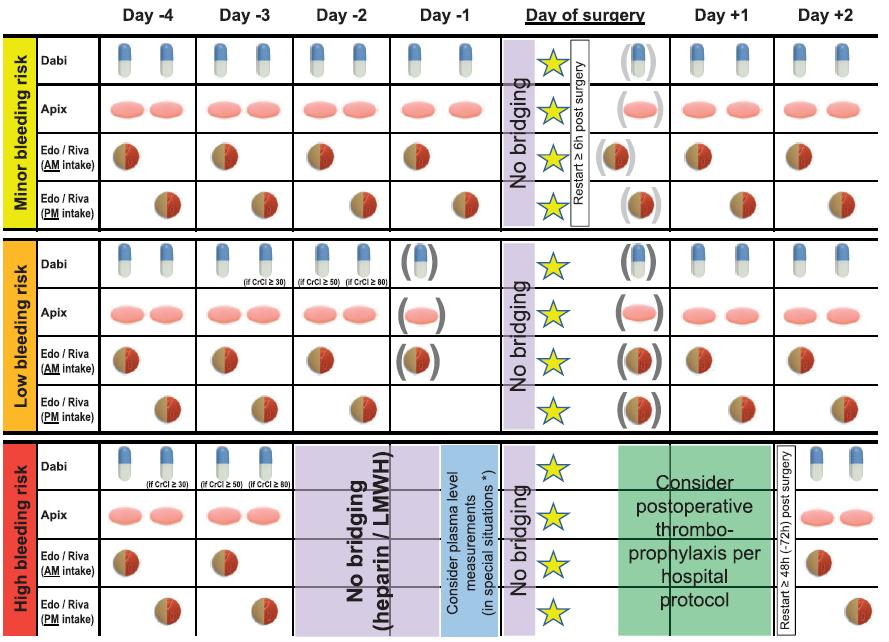
- warfarin vyžadoval poměrně komplexní postup – včasné vysazení min 5 dní před výkonem, poté sledování poklesu INR se včasným nasazením LMWH
- DOAC situaci zjednodušují díky rychlému nástupu účinku i předvídatelnému realtivně krátkému odeznění (viz tabulka níže) účinku, bridging proto není ve většině případů nutný
Je opravdu nutné antikoagulaci vysadit?
- vždy se jedná spíše o lepší či horší odhad, neboť poměr rizika trombembolismu (TE) při vysazení antikoagulace a naopak krvácení při jejím ponechání je často nejasný
- TE se vyskytuje relativně zřídka, může mít ale fatální následky
- krvácení při pokračující antikoagulaci je častější, zato ale často méně klinicky závažné, většinou bez trvalých následků
Zhodnocení rizika trombembolie
- u pacientů s fisi používáme škálu CHA2DS2-VASc
- u pacientů s žilní trombózou (VTE) se bere v potaz čas od diagnózy VTE a ev. přítomnost trombofilního stavu
- u pacientů s mechanickou chlopní závisí riziko na typu a lokalizaci chlopně a ev. přítomnosti dalších rizikových faktorů (AF, kardiální selhávání, hypertenze, DM, věk > 75 let,, předchozí CMP)
Zhodnocení rizika krvácení
- jedná se o kombinaci individuálního rizika pacienta a rizika samotného výkonu
- u výkonu se bere v potaz lokalizace a invazivita výkonu
Obsah dostupný pouze pro přihlášené předplatitele.
Vysazení NOAK před neuroaxiální anestezií
- předpokládá se vyšší perioperační hemoragické riziko, proto je doporučen delší interval
- u dabigatranu 4-5 dní před výkonem
- u Xa inhbitorů 3-5 dní
- opětovné nasazení NOAK po 24 hodinách
- u vysoce rizikových pacientů zvážit LMWH bridging
- samostatné guidelines pro spinální a analgetické výkony viz zde a zde