SUBARACHNOIDÁLNÍ KRVÁCENÍ
Terapie
Vloženo 25.09.2019 , poslední aktualizace 30.05.2020
Obsah
Obecná terapie a monitorace pacienta
Několik poznámek ke specifikům konzervativní léčby SAK, jinak platí zásady obecné terapie CMP
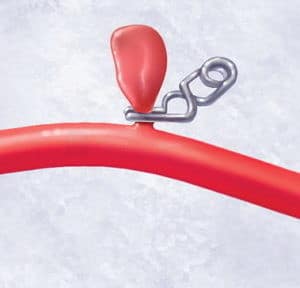
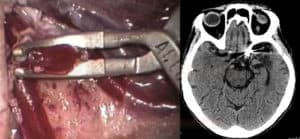
Kraniotomie a zaklipování aneuryzmatu |
- indikace:
- především aneuryzmata v povodí ACM
- aneuryzmata s širokým krčkem
- pacienti indikovaní k současné evakuaci ICH
- tam, kde endovaskulární léčba není dostupná nebo selhala
- výhodou je okamžité a trvalé vyřazení aneuryzmatu z cirkulace
- některá aneuryzmata nejsou řešitelná díky tvaru/lokalizaci
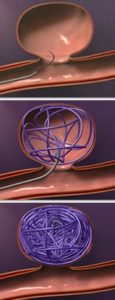
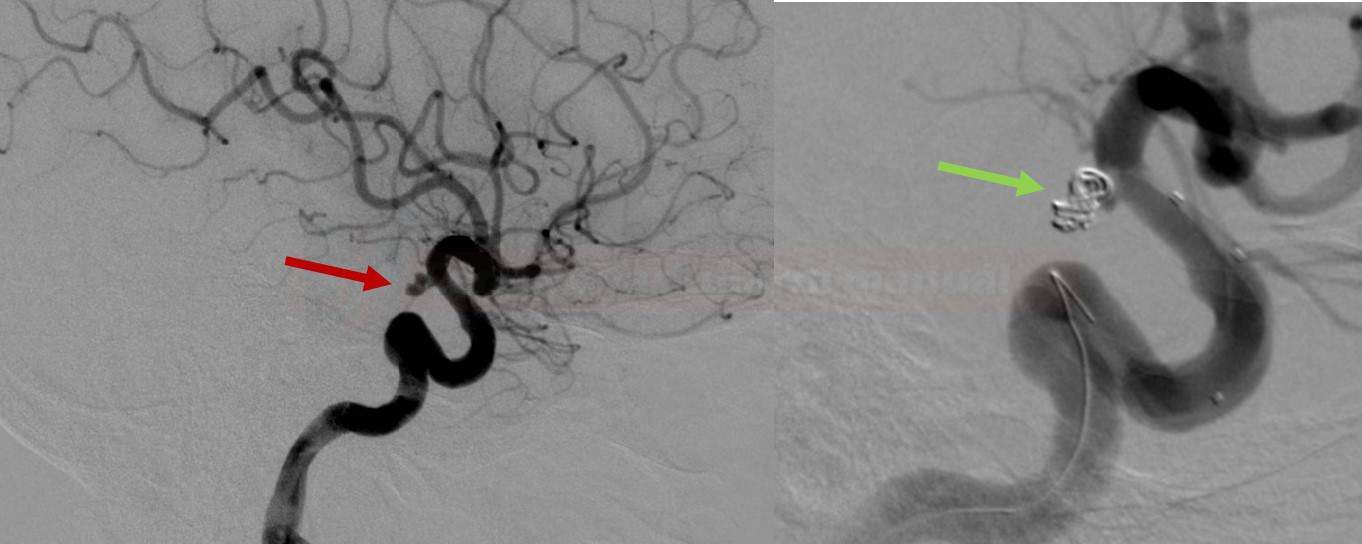
Endovaskulární remodelační výkony |
- vak je nejčastěji vyplněn odpoutatelnými platinovými spirálkami, následně dochází k jeho trombotizaci (coiling)
-
trvá delší dobu, než je aneuryzma plně vyřazeno z cirkulace, je častější parciální plnění vaku a nutnost opakované embolizace (CTA/DSA kontroly po výkonu)
-
rebleeding rate je lehce vyšší než u clippingu
-
metoda preferována u aneuryzmat s úzkým krčkem (ideálně do 5mm) v zadní cirkulaci a u nemocných s těžším neurologickým deficitem, edémem mozku nebo vyššího věku s komorbiditami
Ostatní chirurgické výkony
Multidisciplinární přístup: neurochirurg, invazivní radiolog, anesteziolog, intenzivista
- zavedení zevní komorové drenáže (obstrukční hydrocefalus) + monitorace ICP
- lumbální likvorová drenáž (hyporesorbční hydrocefalus) na 5-7 dní, odpady 100-200ml /24h
- trepanace a instalace ICP monitoringu (ventrikulární, parenchymový) ev. tkáňového monitoringu
- evakuace ICH (ev. v kombinaci s clippingem)
- dekompresní kraniektomie
Výsledky léčby
- účinnost léčby prasklých aneuryzmat je dána mírou rebleedingu ošetřeného aneuryzmatu
- studie ISAT (The International Subarachnoid Aneurysm Trial) byla prospektivní randomizovanou studií srovnávající endovaskulární léčbu s chirurgickým klipováním
- do studie byli zařazeni pouze nemocní vhodní pro oba typy léčby, a to v centrech provádějících oba způsoby léčby (n=2143)
- primárním cílem byla prevence invalidity (mRS 3-5) a úmrtí na SAK v průběhu jednoho roku po léčbě.
- dependence nebo smrt byla u 23% (endovask.) vs. 30,6 % (clipping), benefit > 7 let
- riziko rebleedingu bylo relativně nízké – celkově 1.6% (coiling) vs 0.7% (clipping)
- v obou skupinách se rebleeding vyskytoval nejčastěji během prvních 30 dnů po ošetření aneu
- rebleeding byl v obou skupinách spojen až s 50% mortalitou
- do studie byli zařazeni pouze nemocní vhodní pro oba typy léčby, a to v centrech provádějících oba způsoby léčby (n=2143)
- studie CARAT (Cerebral Aneurysm Rerupture After Treatment)
- rebleeding vyšší ve skupině embolizovaných aneuryzmat (3,4 % vs 1,3 %).
- většina opětovných krvácení u embolizace byla zaznamenána u angiograficky nekompletně vyplněných aneuryzmat.
- faktory vedoucí k primárně neúplné okluzi aneuryzmatu jsou:
- větší aneuryzmata (> 10 mm)
- široký krček (> 4 mm)
- aneuryzmata s promývaným krčkem či částí vaku po embolizaci
Následná dispenzarizace
- dlouhodobé sledování (zvláště při neúplné okluzi) – riziko rekurence či formace nového aneuryzmatu