ISCHEMICKÉ CMP / PREVENCE
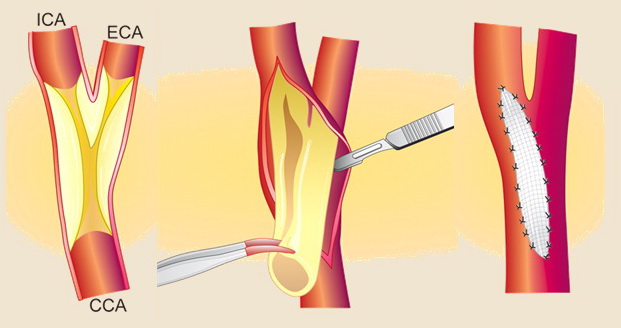
Karotická endarterektomie
Vloženo 11.12.2019 , poslední aktualizace 06.06.2022
Obsah
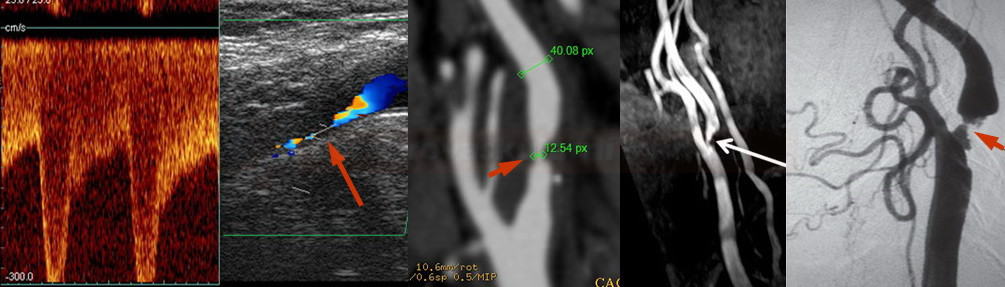
- karotickou stenózu hodnotit dle NASCET
- riziko iCMP nebo vaskulární smrti u symptomatické stenózy ACI >70% je až 26% / 2 roky
- riziko závisí na symptomatologii, pohlaví a tíži stenózy
- roční riziko iCMP se zvyšuje až na 34% u stenóz 90-94%, poté klesá na cca 11% u subtotálních stenóz [Morgenstern, 1997]
- CEA představuje zlatý standard řešení sympt. karotické stenózy
- indikována u pacientů s mRS 0-2, načasování 48h-14 dní od příhody, pokud nejsou kontraindikace (AHA/ASA 2021 2a/C-LD)
- u sympt stenózy je požadavek na periprocedurální m/m výkonu < 6% (AHA/ASA 2021 1/A)
- indikována u pacientů s mRS 0-2, načasování 48h-14 dní od příhody, pokud nejsou kontraindikace (AHA/ASA 2021 2a/C-LD)
- alternativou k CEA je karotická angioplastika se stentingem (CAS)
- dlouhodobý efekt stejný u CEA i CAS (roční riziko ipsilat. iktu cca 0.6 resp 0.64%), periprocedurální komplikace vyšší u CAS [Brott, 2019]
- u stenóz > 70% (dle UZ) nebo > 50% (verifikace pomocí DSA/CTA) (AHA/ASA 2021 2b/A)
- první volba u chirurgicky obtíže dosažitelných či poradiačních stenóz
- CAS provést za předpokladu periprocedurální m/m < 6% (AHA/ASA 2021 I/A)
- u pacientů ≥ 70 let se zdá CEA výhodnější než CAS, u mladších jsou oba výkony srovnatelné [Müller, 2020] (AHA/ASA 2021 2a/B-R)
- významné randomizované studie, potvrzující efekt CEA ve srovnání s konzervativní léčbou:
- užitečnost transkarotické revaskularizace (TCAR) je nejasná (AHA/ASA 2021 2b/B-NR)
- indikační tým – neurolog, neurochirurg/cévní chirurg (dle zvyklostí pracoviště) a intervenční radiolog
Indikace
Symptomatická akutní okluze ACI
- < 4.5 h od vzniku CMP → intravenózní trombolýza + ev. mechanická rekanalizace
- 4.5-24h → ev. mechanická rekanalizace
- emergentní CEA po 4.5 hodinách – lze zvážit u pacientů s lehkým deficitem a malou ischemií, kteří jsou akutně ohrožení hypoperfúzí, i když efektivita není prokázána (AHA/ASA 2018 IIb/B-NR)
-
indikaci CEA podporuje absence intrakraniální okluze (spíše vhodné ke kombinovanému endovaskulárnímu výkonu), nález nízkých toků v ACM na TCCD a/nebo výrazný MR DWI/PWI mismatch
- okluze ACI při absenci intrakraniální okluze není vhodná k endovaskulárnímu řešení pro vysoké riziko distální embolizace během výkonu
-
- akutní revize pooperační trombózy ACI po CEA (předtím vyloučit intrakraniální embolizaci)
- větší šanci na rekanalizaci mají okluze ACI v oblasti odstupu, u nichž dochází na angiografii k retrográdnímu plnění sifonu
Preventivní CEA před běžnou operací v CA
- výskyt iCMP u pacientů operovaných v CA je relativně nízký (~0,5%), u pacientů se stenózou karotidy je udáván kolem 1%
- randomizované studie nejsou k dispozici,retrospektivní data nepodporují preventivní CEA asymptomatické karotické stenózy před operací v CA
- preventivní CEA bývá prováděna před vaskulárními operacemi (ICHDKK, aneuryzma aorty), ale důkazy o prospěšnosti chybí
Předoperační příprava a vyšetření
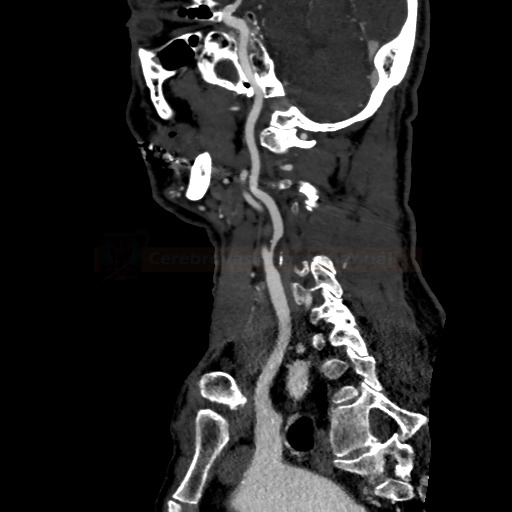
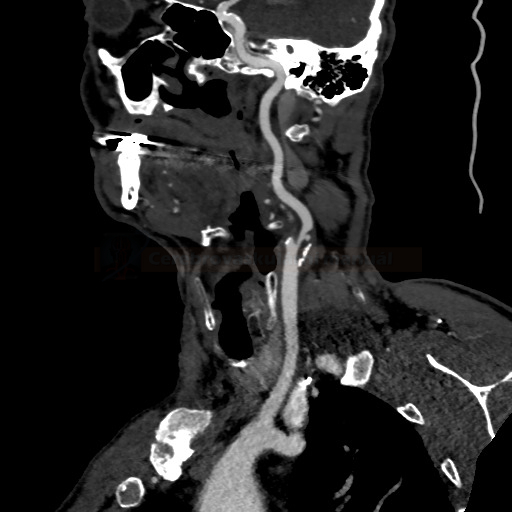
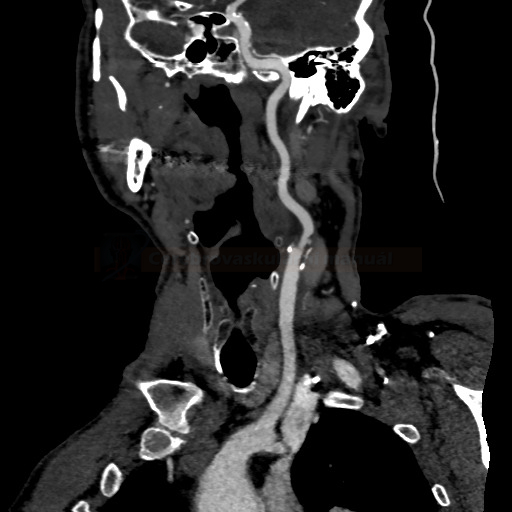
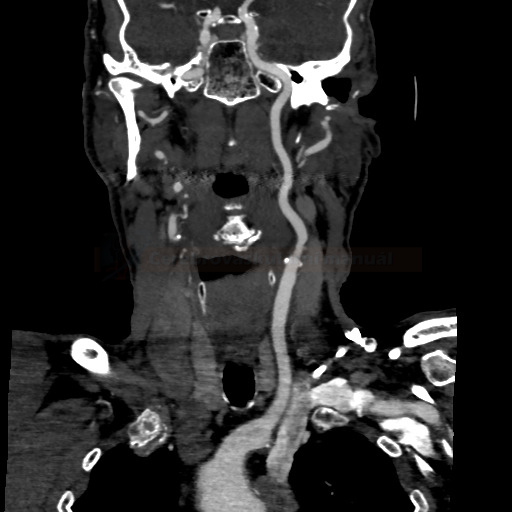
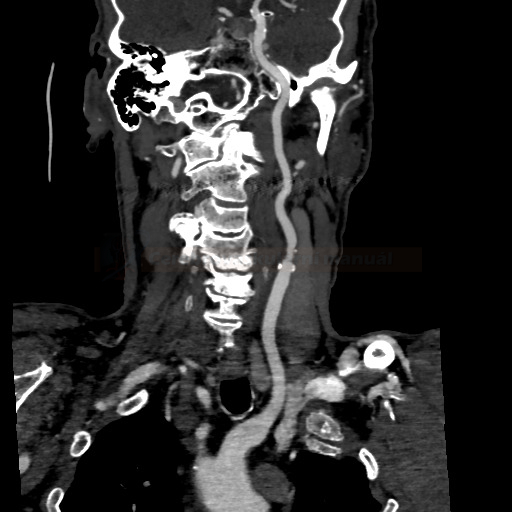
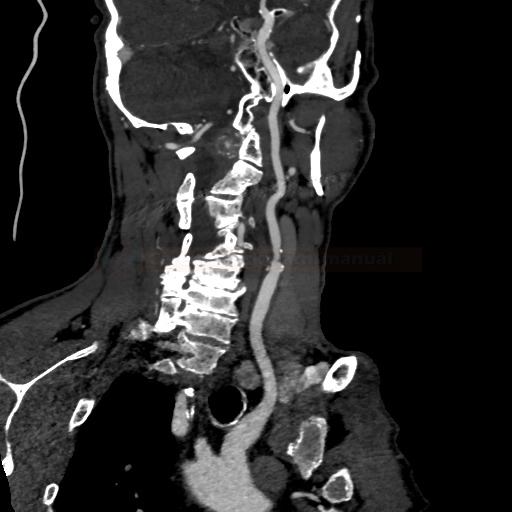
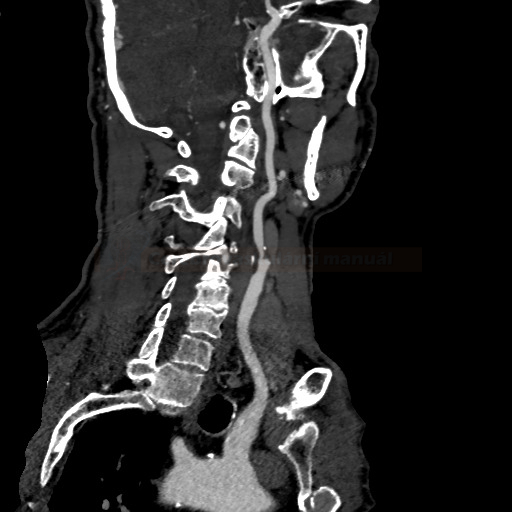
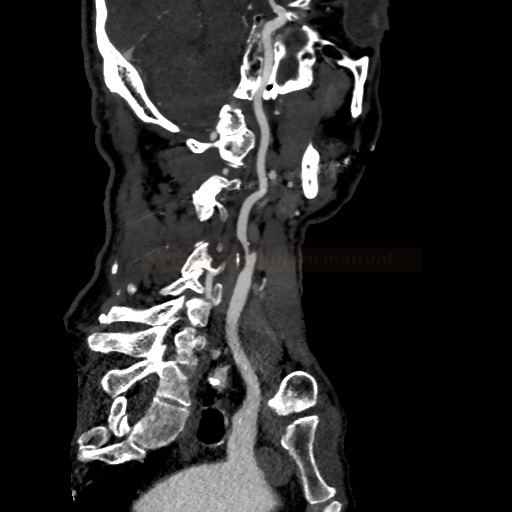
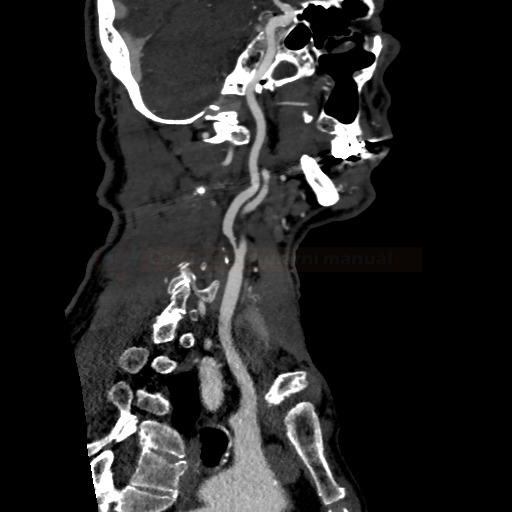
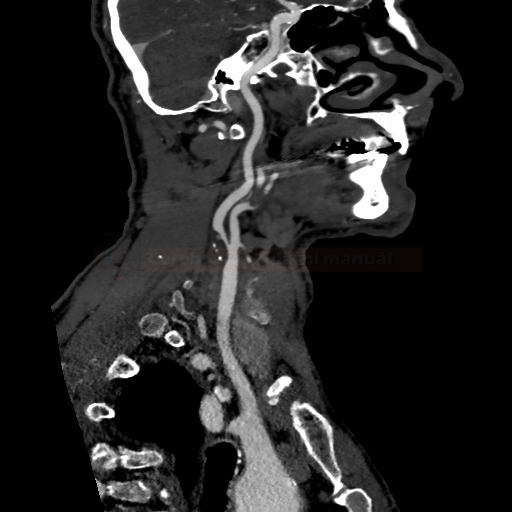
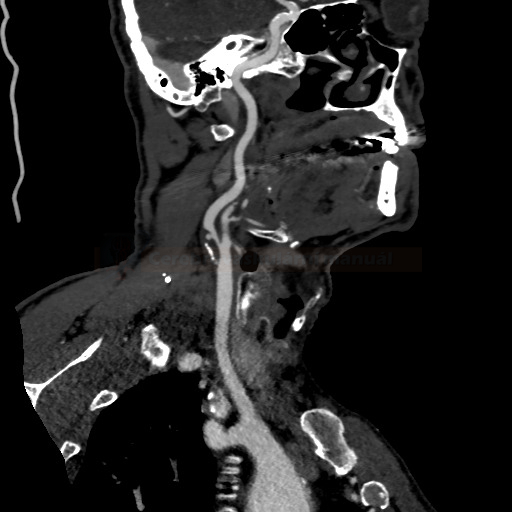
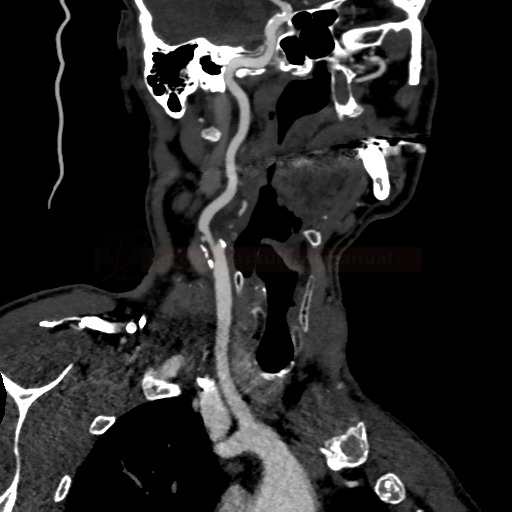
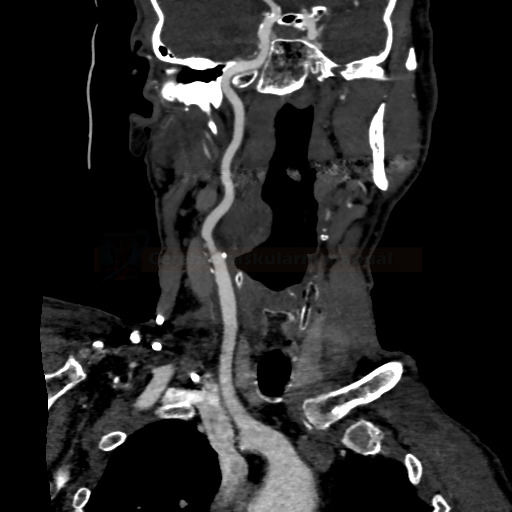
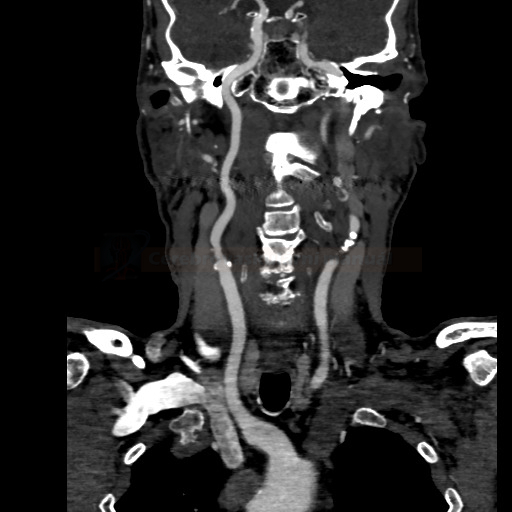
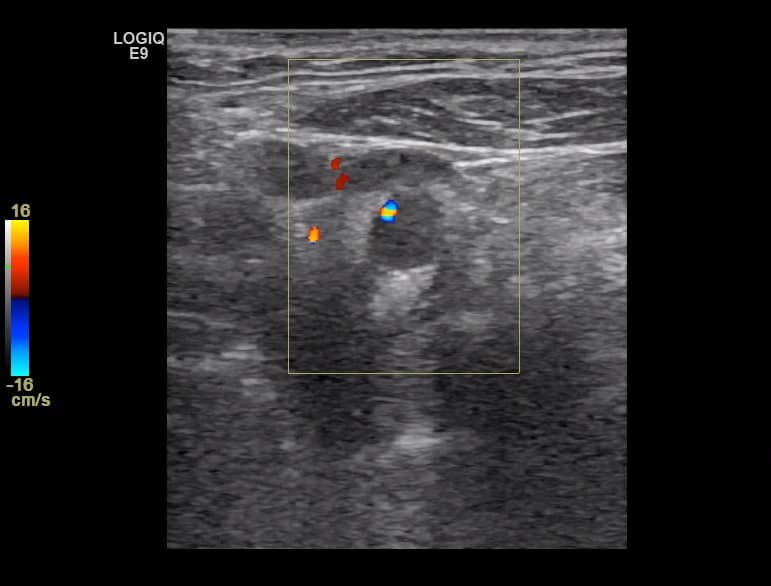
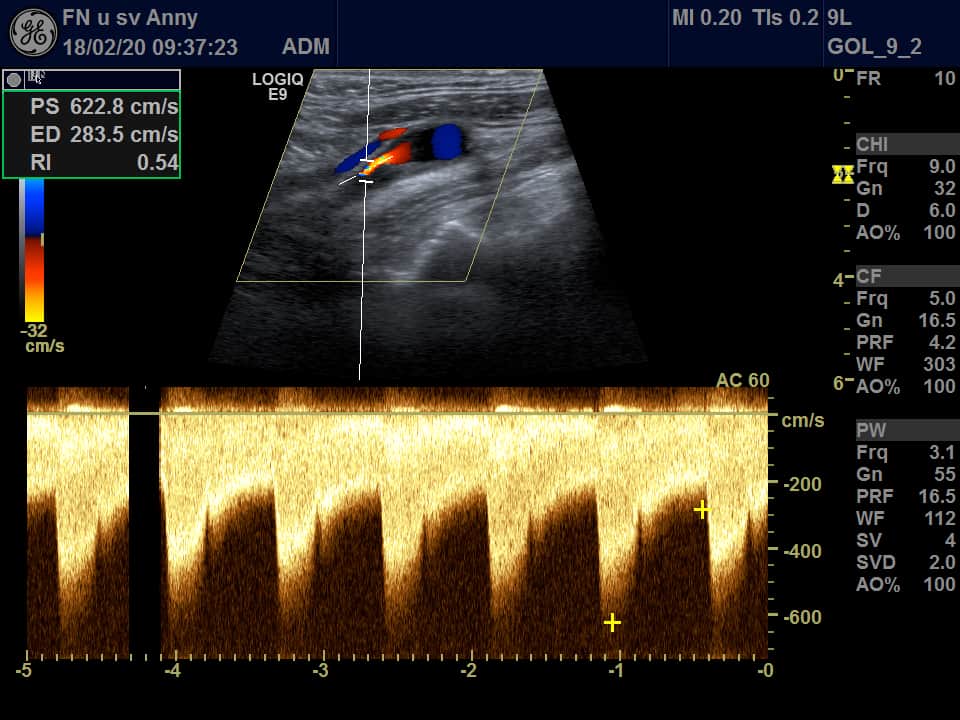
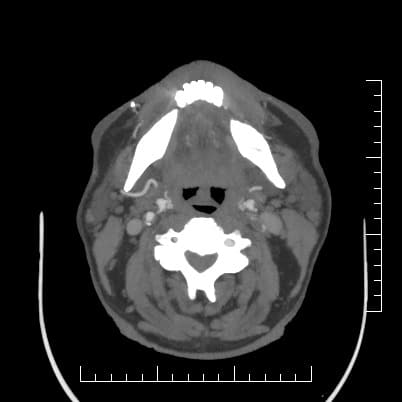
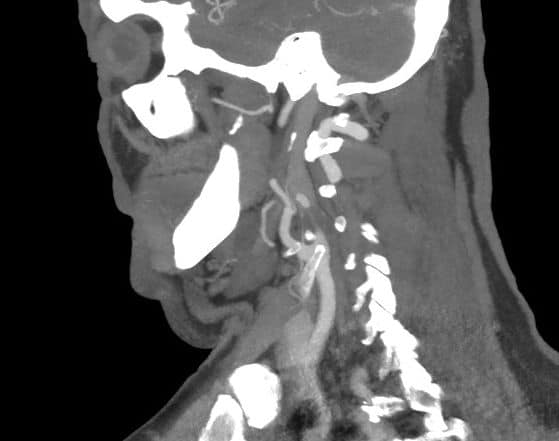
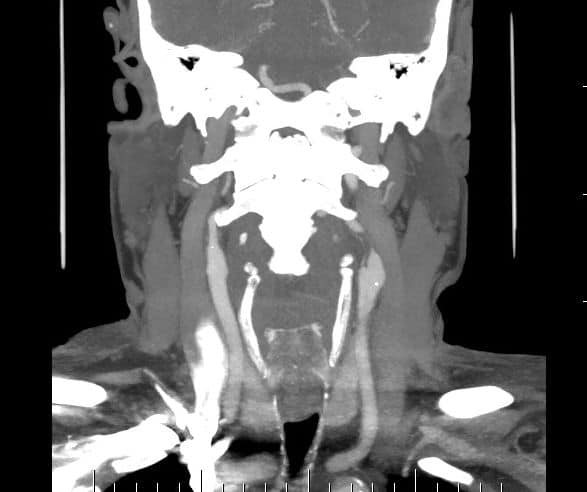
- detekce stenózy – většinou neurosono v kombinaci s CTA (ev. při alergii MRA), méně často DSA
→ měření stenózy na CTA (dle NASCET)
→ zhodnocení intrakraniálních toků vč. vazomotorické reaktivity
- zhodnocení infarktového ložiska (CT/MR) a neurologického deficitu (vč. NIHSS)
- stenóza symptomatická x asymptomatická?
- přítomen recentní infarkt? jaký je jeho rozsah?
- interní a kardiologické vyšetření (nejčastější příčinou smrti po CEA a zároveň nejčastější neneurologickou komplikací operace je infarkt myokardu)
- klinické vyšetření
- EKG
- TTE
- ev koronarografii a TEE
- je nutná správná korekce hypertenze v peroperačním období (riziko hyperperfúzního syndromu)
- nevysazovat antiagregační terapii a nasadit resp. nevysazovat statin (důkazy o efektu hlavně u symptomatických stenóz) (AHA/ASA I/A)
-
pacienti by před operací i peroperačně měli užívat aspirin v dávce 81-325 mg a v této medikaci by měli pokračovat i dlouhodobě po výkonu (AHA/ASA 2011 I/A)
- studie ACE (ASA and Carotid Endarterectomy Trial) testovala ASA v dávce 81mg, 325mg, 650 mg nebo 1300mg
- n= 2849 pacientů
- terapie byla zahájena před CEA a pokračovala další 3 měsíce po výkonu
- ASA v dávce 81-325 mg snižovala riziko iktu, infarktu myokardu a smrti více než ASA v dávce 650 a 1300mg
- studie ACE zůstává jedinu randomizovanou, dvojitě slepou studií s antiagregancii v perioperačním období u pacientů podstupujících CEA. Taková studie chybí u peroperačního podávání clopidogrelu i ASA+DP
- pacienti užívající CLP mají tendenci k výraznějšímu peroperačnímu krvácení
- ASA 11.7%, CLP 20.4%, ASA+CLP 24.1% [Oldag, 2012)
- operovat ale lze i na duální antiagregaci
Průběh operace a pooperační péče
- operovat lze v lokální (LA) nebo celkové anestezii (CA)
-
volba anestesie neovlivňuje výsledný stav (studie GALA)
- u operací v CA je výhodná neuromonitorace (SSEP, TCD)
- volba dle preference pacienta, operatéra či anesteziologa
-
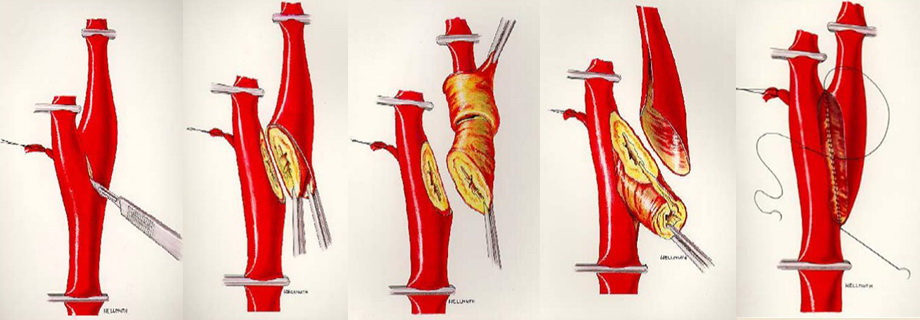
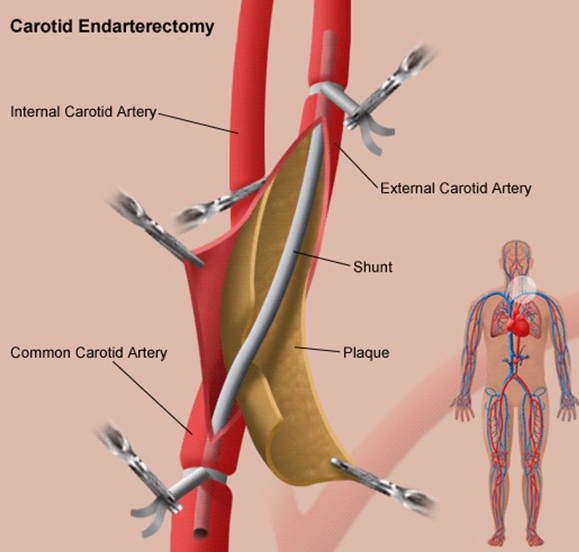
- kožní řeč příčný x podélný, arteriotomie podélná x příčná (everzní)
- heparinizace před zaklemováním
- indikace shuntu v průběhu operace (porucha vědomí po zaklemování karotidy nebo zhoršené parametry neuromonitorace při CA) či plánovaně (např. při kontralaterální okluzi ACI či špatném kolaterálním oběhu)
- záplata x přímá sutura
- u záplat je referováno nižší riziko restenózy [Malas, 2015]
- u záplat je horší pooperační vyšetřitelnost operovaného úseku pomocí UZ
- po operaci neutralizace heparinu
- monitorace na JIP, přísná korekce TK do 150/100mm Hg, sledovat neurologický nález, kontroly operační rány
Komplikace
-
riziko perioperačních komplikací závisí:
-
na správné indikaci a načasování výkonu
-
na přípravě nemocného k výkonu
-
na zkušenosti a erudici chirurgického týmu a úrovni pooperační péče
-
-
zvýšené riziko je za těchto okolností:
-
nestabilní neurologický obraz (vyvíjející se či kolísající ložiskové příznaky)
-
projevy vícečetného cévního postižení
-
okluze kontralaterální karotické tepny (relativní riziko RR 1,91)
-
tandemové intrakraniální stenózy (RR 1,56)
-
intraluminální trombus
-
ženské pohlaví, pokročilý věk (u nemocných nad 75 let je RR 1,36)
-
ischemická choroba srdeční (ICHS)
-
anamnéza kardiálního selhání
-
chronické plicní onemocnění, nejčastěji obstrukční choroba plicní
-
arteriální hypertenze (RR 1,82)
-
ischemická choroba dolních končetin (RR 2,19)
-
| Komplikace CEA |
| I. „Centrální“ |
|
| II. Periferní |
|
Obsah dostupný pouze pro přihlášené předplatitele.
Dispenzarizace
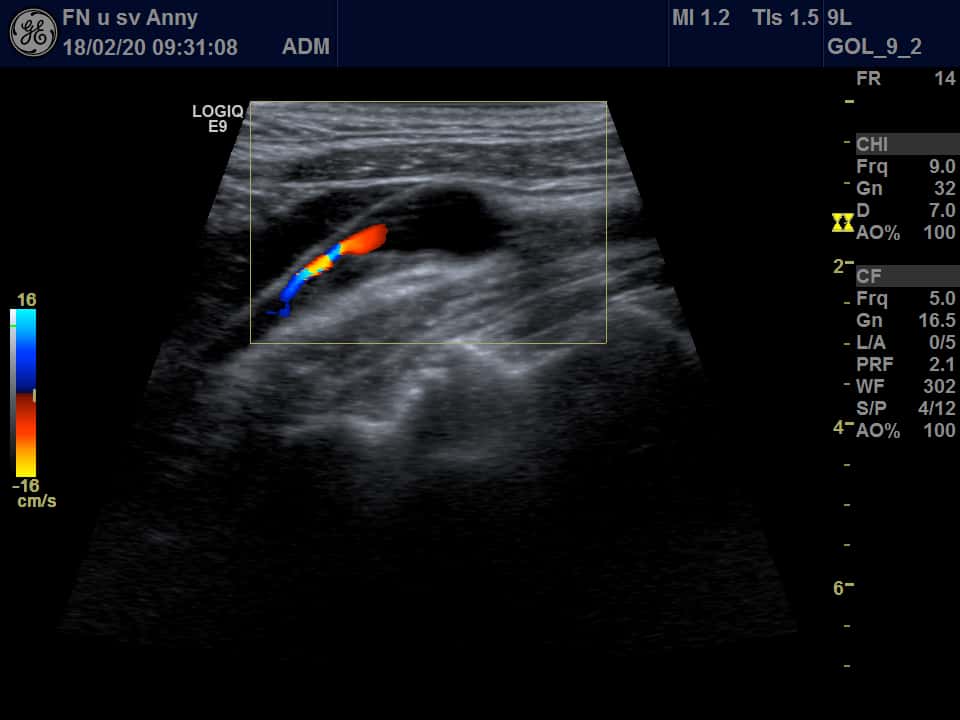
- neurosonologické kontroly 1,3 a 6 měsíců po výkonu k odhalení časných restenóz
- poté á 6-12 měsíců (ovšem dle AHA/ASA 2014 nejsou rutinní kontroly potřeba)
- pravidelné kontroly v cévní poradně s komplexní řešením sekundární prevence a léčby rizikových faktorů