ISCHEMICKÉ CMP / PREVENCE
Hypolipidemika
Poslední aktualizace 16.03.2024, vloženo 04.01.2020
Obsah
Indikace k hypolipidemické terapii
-
hypolipidemika pomáhají dosáhnout cílových hodnot celkového a LDL cholesterolu a příznivě ovlivňují i koncentrace TG a HDL
-
statiny jsou prokazatelně účinné v primární (studie JUPITER ) i sekundární prevenci iCMP (studie SPARCL)
-
-
benefit dosažení určitého targetu LDL nebyl randomizovnými studiemi testován, v meta-analýze studií AFCAPS-TexCAPS , 4S , LIPID , SPARCL , TNT , IDEAL , and JUPITER s 38 tisíci pacienty byly velmi nízké hladiny LDL spojeny s redukcí KV rizika [Boekholdt, 2014]
-
snížení LDL o 1mmol/l vede k redukci KV příhod o 22%
-
redukce pod 2 mmol/l byla ve studii SPARCL spojena s 28% redukcí iCMP (HR 0.72),≥50% redukce LDL vedla k 35% redukci kombinovaného rizika (fatální, nonfatální iCMP)
-
aktuálně probíhá studie Treat Stroke to Target (TST)
-
-
-
významný efekt byl prokázán i u ezetimibu ( IMPROVE-IT, SEAS, SHARP ) a především inhibitorů PCSK9 (proprotein convertase subtilisin/kexin typ 9) – studie FOURIER
- při výrazně triglyceridémii lze přidat do medikace fibráty nebo ethyl-icosapent
- klinický efekt léků zvyšujících HDL (niacin, CETP inhibitory) zatím nebyl prokázán
Sekundární prevence po CMP
Obsah dostupný pouze pro přihlášené předplatitele.
Nízká hladina cholesterolu a riziko krvácení
- hodnoty LDL < 1.7 mmol/l nemají signifikantní spojitost s vyšším výskytem hemoragií (TST trial 2021)
- ani meta-analýza studií s cílovým LDL < 55 mg/dl (1.42 mmol/l) zvýšené riziko hemoragie neprokázala (OR 1.05) [Masson, 2019]
- zvýšené riziko krvácení hrozí především u sekundárních hypolipidémií (malnutrice, hepatopatie, nádorové onemocnění, hyperthyreosa) a u pacientů s obecně vyšším rizikem ICH (špatně korigovaná hypertenze, antikoagulancia)
Přehled hypolipidemik
| Hypolipidemikum | Dominantní účinek |
| statiny |
↓↓ LDL
|
| ezetimib | ↓ LDL a celk chol. |
| inhibitory PCSK9 | ↓ LDL a celk chol. |
| fibráty |
↓↓ TG
↑ HDL |
| ethyl-icosapent |
↓↓ TG
|
| niacin |
↑ HDL
↓ TG |
Obsah dostupný pouze pro přihlášené předplatitele.
Statiny |
Mechanismus účinku, interakce
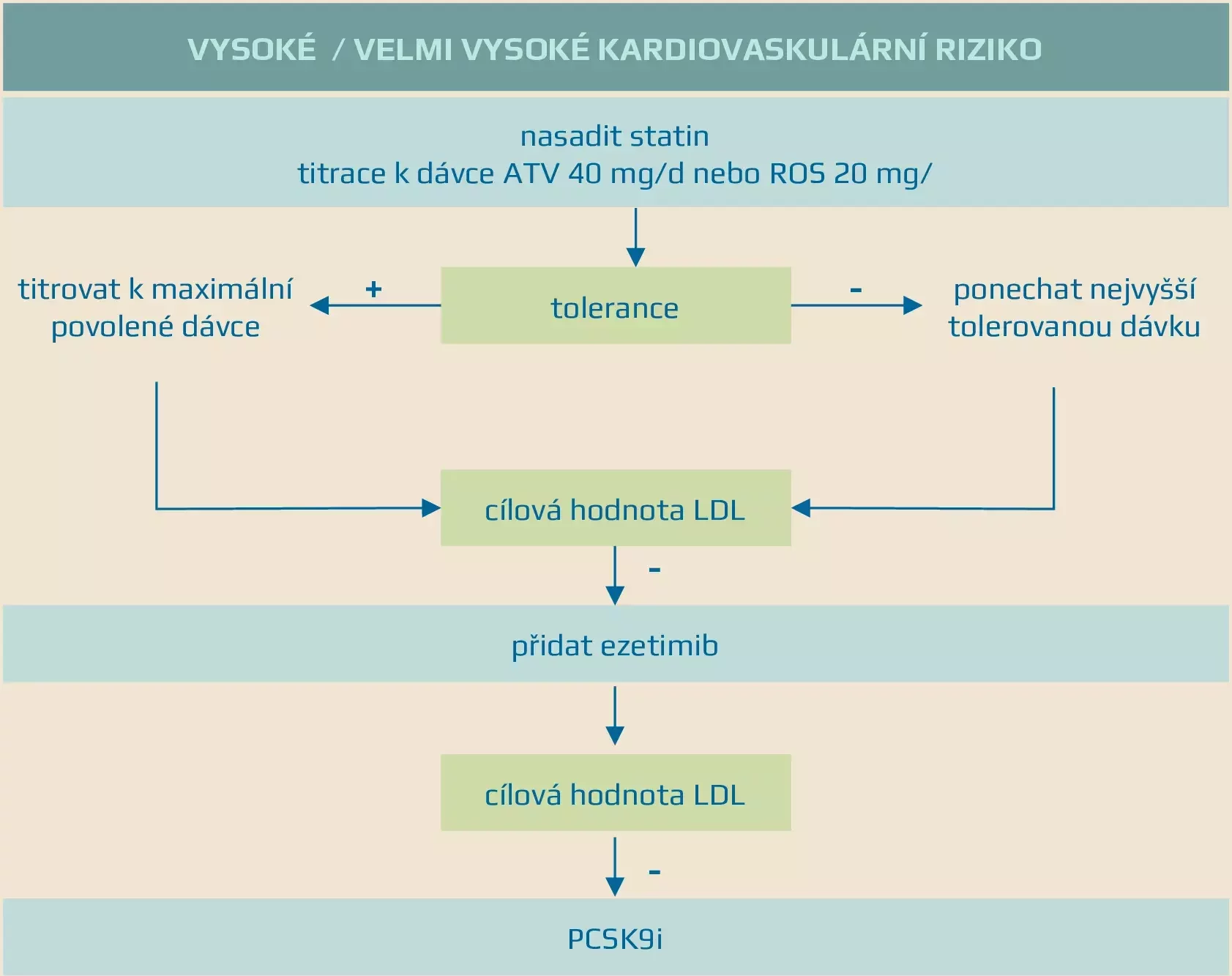
- snižují LDL a celk. cholesterol (cílový LDL < 2,6 mmol/l)
- významnou roli hrají i tzv. nelipidové účinky statinů (protizánětlivé, antitrombogenní, antioxidační a další)
- statiny jsou účinné v prevenci ischemických cévních mozkových příhod u nemocných s manifestním kardiovaskulárním onemocněním (KVO) po prodělané iCMP či TIA, ale i u osob se zvýšeným celkovým KV rizikem
- rosuvastatin, fluvastatin mají vyšší riziko komplikací při současném užívání claritromycinu (preferovat azitromyci) [Li, 2014]
- lipofilní lovastatin, simvastatin a atorvastatin, jsou metabolizovány za účasti CYP3A4 (izoenzym mikrosomálního systému cytochrom P 450), a tak má lékové interakce s ostatními látkami metabolizovanými za účasti CYP3A4
- inhibitory CYP3A4: erytromycin, fluvoxamin, grapefruitový džus, itrakonazol, ketokonazol, nefazodon a sertralin
- dále mohou zvyšovat hladiny statinů v krvi antiarytmika (lidokain, propafenon a quinidin), benzodiazepiny, blokátory kalciových kanálů, amiodaron, karbamazepin, klozapin, cyklosporiny a nesedativní antihistaminika
Obsah dostupný pouze pro přihlášené předplatitele.
Dávkování
| Intenzita statinové terapie (dle AHA/ASA 2013) | ||
| Intenzivní režim průměrná redukce LDL > 50% |
Střední intenzita průměrná redukce LDL 30-50% |
Nízká intenzita průměrná redukce LDL < 30% |
| atorvastatin (40) 80mg | atorvastatin 10 (20) mg | |
| rosuvastatin 20 (40) mg | rosuvastatin 5 (10) mg | |
| simvastatin 20-40 mg | simvastatin 10 mg | |
| pravastatin 40 (80mg) | pravastatin 10-20 mg | |
| lovastatin 40 mg | lovastatin 20 mg | |
Obsah dostupný pouze pro přihlášené předplatitele.
Nežádoucí účinky / intolerance
| Obecné kontraindikace statinů |
|
- řada nežádoucích účinků není ve skutečnosti způsobena statiny a udává se, že znovunasazení medikace je možné až v 92% případů (rechallenge) [Zhang, 2013]
- nežádoucí účinky:
- myopatie (3-5%, závažná <1%) – spíše v kombinaci např. s fibráty, ev. při interakci statinů s jinými léky [Birtcher, 2015]
- hepatopatie (1%)
- nefropatie (kauzalita nejasná až sporná)
- dle některých prací hlavně u vyšších dávek : ≥ 10 mg ROS, ≥ 20mg ATV, ≥ 40 mg SIM [Dormuth, 2013]
-
jiné práce spojitost nefropatie s užíváním statinů neprokázaly [Bangalore, 2014]
-
analýza dat ze studie SPARCL dokonce naznačuje lepší ledvinné funkce u pacientů na statinu oproti placebu [Amarenco, 2014]
- u pacientů v HD programu není doporučeno léčbu statiny zahajovat (AHA/ASA 2019 Acute stroke III/B-R)
- neuropatie (symetrická axonální senzitivně-motorická), často regrese po vysazení statinu
- CAVE konkomitantní medikace – viz riziko akutního renálního selhání při kombinaci rosuvastatinu a claritromycinu [Li, 2014]
Monitorace léčby
- viz níže
Statiny u žen ve fertilním věku
- dle přibalového letáků jsou statiny kontraindikovány
- v těhotenství a pod dobu kojení
- u žen, které neužívají účinnou antikoncepci
- při plánovaném těhotenství vysadit 1-2 měsíce před plánovaným početím, při zjištěné graviditě ihned vysadit
- dle recentní studie jsou statiny užívané v těhotenství spojeny s nižší porodní váhou dítěte (< 2500g) a předčasným porodem, ale nepůsobí vrozené defekty (Chang, 2021)
- u pacientek s velmi vysokým KV rizikem lze ev. ve statinoterapii pokračovat – nutné individuální posouzení risk-benefit (Chang, 2021)
Ezetimib |
Obsah dostupný pouze pro přihlášené předplatitele.
![]() od r. 2019 může ezetimib předepisovat i neurolog či PL
od r. 2019 může ezetimib předepisovat i neurolog či PL
- u nemocných adherujících k dietním opatřením i ke stávající hypolipidemické léčbě, u kterých nelze dosáhnout cílových hodnot LDL-cholesterolu při použití vysoce intenzivní statinové terapie v maximální tolerované dávce nebo v případě statinové intolerance. Vysoce intenzivní statinová terapie je definována jako terapie maximální tolerovanou dávkou atorvastatinu nebo rosuvastatinu, v případě prokázané intolerance obou pak maximální tolerovanou dávkou jednoho jiného statinu
Statinová intolerance
- intolerance alespoň dvou po sobě jdoucích statinů, která vede k jejich vysazení
- intolerance obou statinů musí pak být prokázána jako ústup klinické symptomatologie nebo normalizace CK po jeho vysazení a opětovný návrat myalgie nebo zvýšení CK po znovu nasazení statinu
- za statinovou intoleranci nelze považovat zvýšení CK nepřesahující 4násobek horních mezí bez klinické symptomatologie
Protilátky proti PCSK9 (proprotein convertase subtilisin/kexin typ 9)
|
- monoklonální protilátky proti receptorům PCSK9 se vážou na cirkulující proteiny PCSK9 v krevním řečišti a zabraňují vazbě PCSK9 na LDL receptory na povrchu jaterních buněk
- to umožňuje, aby LDL receptory zůstaly na povrchu jaterních buněk a nadále účinněji odstraňovaly LDL cholesterol z krevního oběhu
- výsledkem je snížení hladiny LDL cholesterolu v krevním řečišti (o ~ 50-60 %), což vede ke snížení rizika kardiovaskulárních příhod
- indikace
- Hypercholesterolemie (herozygotní familární a nefamiliární) a smíšená dyslipidemie
- v kombinaci se statinem a ev. s dalšími hypolipidemiky u pacientů, u kterých není dosaženo cílových hladin LDL-C maximální tolerovanou dávkou statinu nebo
- v monoterapii nebo v kombinaci s dalšími hypolipidemiky u pacientů, kteří netolerují statin nebo u kterých je statin kontraindikován.
- Homozygotní familiární hypercholesterolemie – u dospělých a dospívajících > 12 let v kombinaci s dalšími hypolipidemiky.
- Prokázané AS kardiovaskulární onemocnění (infarkt myokardu, CMP nebo PAD)
- v kombinaci s maximální tolerovanou dávkou statinu a ev. s dalšími hypolipidemiky
- v monoterapii nebo v kombinaci s dalšími hypolipidemiky u pacientů, kteří netolerují statin nebo je statin kontraindikován
- Hypercholesterolemie (herozygotní familární a nefamiliární) a smíšená dyslipidemie
- evolocumab (REPATHA)
- s.c., 140mg á 14 dní nebo 480mg á 1 měsíc
- v 12/2017 schválen FDA u pacientů s KV onemocněním →viz zde
-
- studie FOURIER
- studie fáze 3 (statin vs statin + evolocumab 140mg á 14dní)
- kombinace evolocumabu se statiny vedla kromě signifikantního poklesu hladin LDL i k redukci KV příhod – relativní redukce kombinovaného endpointu (MI, CMP, KV smrt, koronární revaskularizace a nestabilní angina) o 15% během 22 měsíců – 9.8% vs. 11.3% [Sabatine, 2017]
- studie FOURIER
- alirocumab (PRALUENT)
- obvyklá počáteční dávka je 75 mg s.c. á 2 týdny
- po 4 až 8 týdnech od zahájení léčby či úpravy dávky vhodná kontrola lipidů a následně se dávka upraví
- lze zvýšit na 300mg á 4 týdny (preferovaná dávka) nebo ev. na maximální dávku 150 mg á 2 týdny
- pro podání dávky 300 mg je zapotřebí podat buď jednu injekci s obsahem 300 mg nebo 2 injekce s obsahem 150 mg do dvou rozdílných míst aplikace
- je doporučeno pravidelné střídání místa injekční aplikace s každou injekcí
- bococizumab – studie fáze 3 SPIRE byla předčasně ukončena, benefit prokázán jen u vysoce rizikových pacientů [Ridker, 2017]
Evolocumab (REPATHA) je hrazen u pacientů adherujících k dietním opatřením i ke stávající hypolipidemické léčbě, a to:
- s heterozygotní familiární hypercholesterolemií nebo
- s nefamiliární hypercholesterolemií či smíšenou dyslipidemií ve velmi vysokém kardiovaskulárním riziku s manifestním kardiovaskulárním onemocněním,
u kterých platí, že jejich stávající vysoce intenzivní hypolipidemická léčba nebyla dostatečně účinná pro dosažení hodnot LDL cholesterol- alespoň 3,1 mmol/l v případě heterozygotní familiární hypercholesterolémie bez rozvinutého KVO
- alespoň 2,5 mmol/l u pacientů ve velmi vysokém riziku v sekundární prevenci
- kritéria platí i pro úhradu u pacientů, u kterých je léčba statinem prokazatelně kontraindikována či netolerována
Vysoce intenzivní hypolipidemická terapie
definována jako terapie maximální tolerovanou dávkou atorvastatinu nebo rosuvastatinu, v případě prokázané intolerance obou pak maximální tolerovanou dávkou jednoho jakéhokoli statinu,v kombinaci s dalším hypolipidemikem jako je ezetimib, v případě statinové intolerance hypolipidemikem v monoterapii, pokud je indikováno. Nevyužití ezetimibu v rámci stávající hypolipidemické terapie musí být medicínsky zdůvodněno ve zdravotnické dokumentaci pacientů
Statinová intolerance
- intolerance alespoň dvou po sobě jdoucích statinů, která vede k jejich vysazení
- intolerance obou statinů musí pak být prokázána jako ústup klinické symptomatologie nebo normalizace CK po jeho vysazení a opětovný návrat myalgie nebo zvýšení CK po znovu nasazení statinu
- za statinovou intoleranci nelze považovat zvýšení CK nepřesahující 4násobek horních mezí bez klinické symptomatologie
- efekt terapie evolocumabem je pravidelně hodnocen, první odběr musí být zaznamenán v klinické dokumentaci nejpozději 12 týdnů po zahájení léčby
- úhrada evolocumabu je ukončena při:
- prokazatelné nespolupráci pacienta
- neúčinnosti léčby spočívající v nedostatečném snížení LDL cholesterolu (o < 40 % ve 24. týdnu terapie) při současném nedosažení cílové hodnoty LDL-C
- ze zdravotního pojištění je hrazena maximálně dávka 140 mg 1x za 14 dní
Inhibitory syntézy PCSK9
|
- → inclisiran (LEQVIO)
- inclisiran je zástupce siRNA (small interfering RNA), který inhibuje syntézu PCSK9 v játrech a pomáhá zvýšit počet receptorů pro LDL cholesterol na povrchu jaterních buněk (což vede k účinnějšímu odstraňování LDL cholesterolu z krevního oběhu).
- snižuje tedy především LDL cholesterol (podobně jako monoklonální protilátky proti PCSK9)
- léčba vede k dlouhodobému snížení LDL cholesterolu (až o 50%) a je velmi dobře snášena
Kyselina bempedoová
|
NUSTENDI (kys. bempedoová 180 mg)
NILEMDO (kys. bempedoová 180 mg + ezetimib 10 mg)
- k léčbě primární hypercholesterolémie či smíšené dyslipidémie
- v kombinaci se statiny, kdy není dosaženo cílového LDL
- u pacientů, kteří statin netolerují nebo je kontraindikován
- denní dávka: 180 mg
- ženy ve fertilním věku musí užívat antikoncepci (stejné jako u statinů)
Fibráty |
- dominantní vliv na triglyceridy (TG) a HDL
- hypolipidemická léčba fibrátem je v prevenci CMP indikována u osob s vysokým celkovým rizikem KVO, u nichž léčba statinem nevede k dostatečnému ovlivnění rizikových ukazatelů (TG a HDL-c) a u nichž i přes léčbu statinem zůstává vysoké tzv. reziduální riziko cévních příhod
|
fenofibrat (200,267 mg)
|
|
- ve studii VA-HIT bylo podávání gemfibrozilu nemocným s ischemickou chorobou srdeční s nízkou hladinou HDL-c i LDL-c spojeno s významným poklesem rizika ischemických CMP o 31 % ve srovnání s placebem
- v dosud největší studii hodnotící vliv léčby fibrátem na výskyt kardiovaskulárních komplikací u diabetiků 2. typu FIELD nebylo podávání fenofibrátu spojeno s významným snížením rizika všech CMP ani podskupiny ischemických iktů (pokles rizika o 10 %, resp. 9 %). Studie FIELD měla řadu metodologických limitací a výsledky je třeba hodnotit s tímto vědomím. U subpopulace sledovaných v rámci studie FIELD, kteří splňovali kritéria metabolického syndromu včetně přítomnosti typické diabetické dyslipidémie, přinesla léčba fenofibrátem významné snížení rizika makrovaskulárních příhod o 26 % (p = 0,014)
Ethyl-icosapent
|
- ethyl-icosapent zlepšuje lipoproteinový profil potlačením enzymů syntetizujících cholesterol, mastné kyseliny a triacylglyceroly (TAG), zvýšením β-oxidace mastných kyselin a snížením proteinu
- indikován ke snížení KV rizika při léčbě statiny u dospělých pacientů s vysokým kardiovaskulárním rizikem se zvýšenými hladinami triacylglycerolů (≥ 150 mg/dl / ≥ 1,7 mmol/l]) a:
- stávajícím kardiovaskulárnímu onemocněním nebo
- diabetem a nejméně jedním dalším kardiovaskulárním rizikovým faktorem
- doporučená denní perorální dávka: 2x denně 2 tobolky
Ostatní hypolipidemika
|
Inhibitory cholesteryl ester transfer proteinu (CETP) – trapiby
- starší trapiby (torcetrapib, dalcetrapib) byly neúčinné či zatížené NÚ
- negativní studie dal-OUTCOMES s dalcetrapibem [O´Riordan, 2012]
- bezpečnost anacetrapibu a dobrý efekt na ↓LDL a ↑HDL prokázala studie DEFINE a studie REVEAL
- nicméně firma MERCKL nezažádala FDA o registraci
- zklamáním byly negativní výsledky a tedy i předčasné ukončení studie 3. fáze s evacetrapibem (ACCELERATE) [Stiles, 2015]
Niacin
- zvyšuje hladiny HDL a snižuje TG
- v I/2013 bylo doporučeno stažení kombinace niacin/laropiprant
- randomizovaná studie HPS-2 THRIVE neprokázala efekt aditivního podávání se statinem, navíc byl vyšší výskyt NÚ
