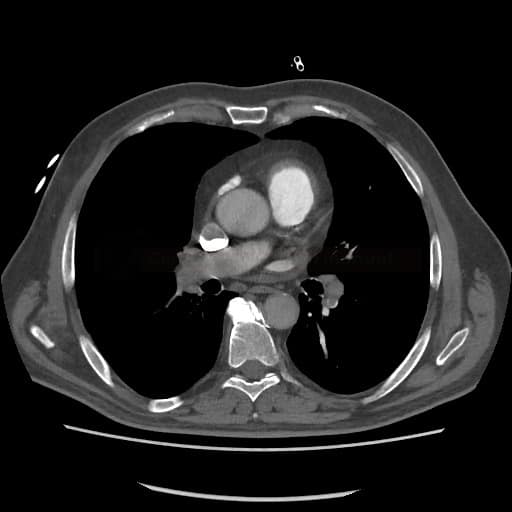
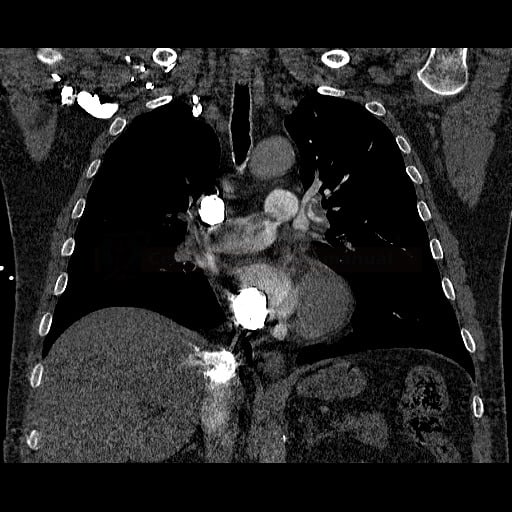
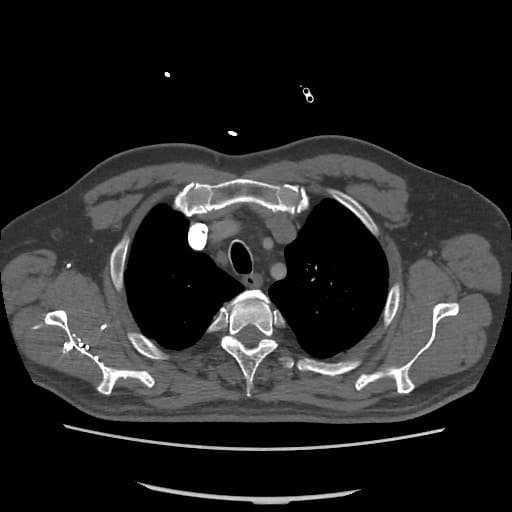
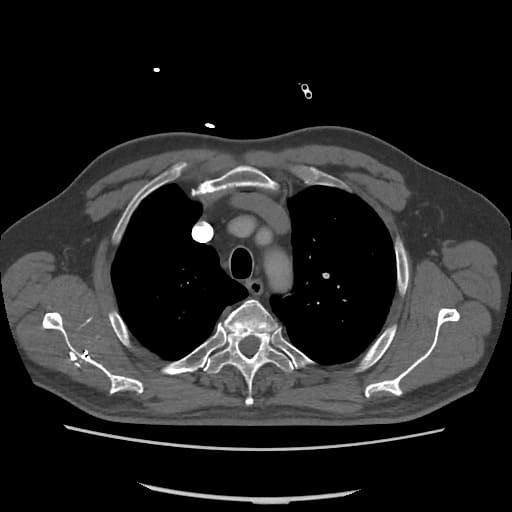
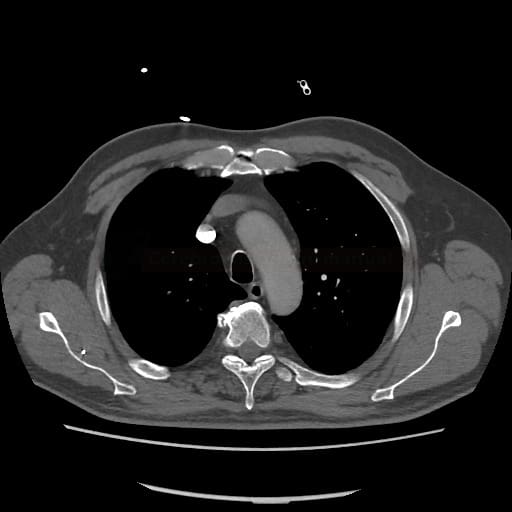
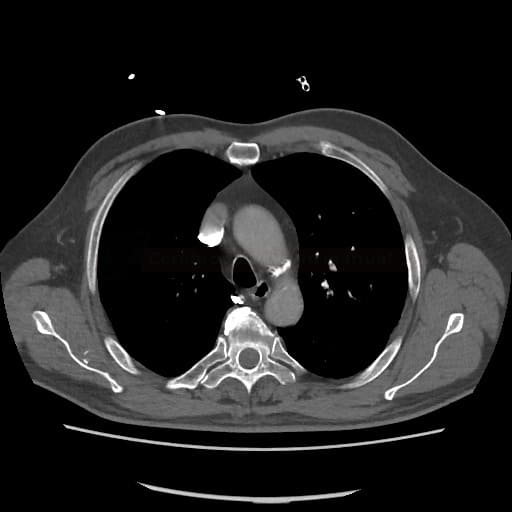
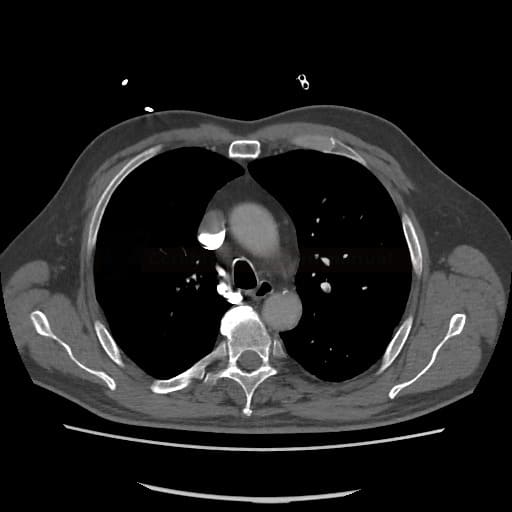
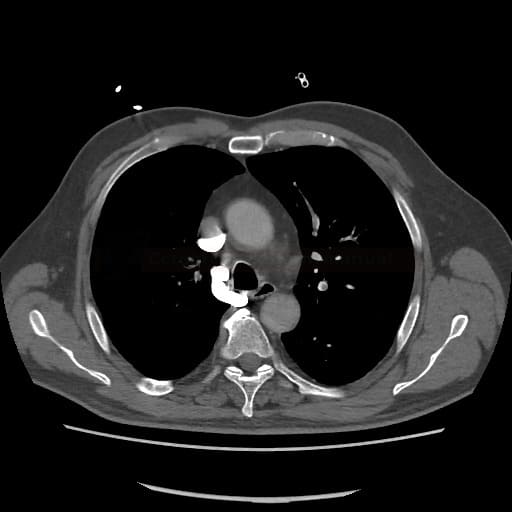
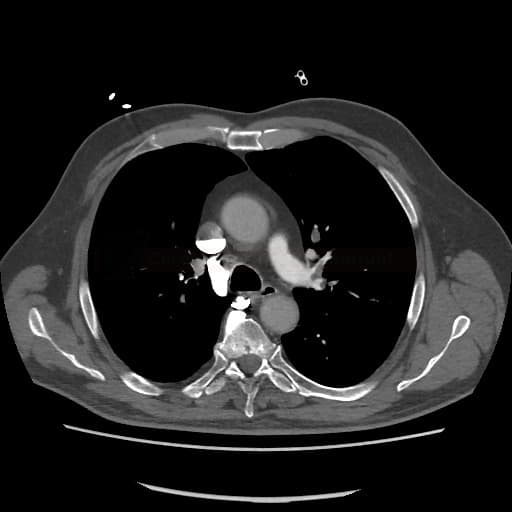
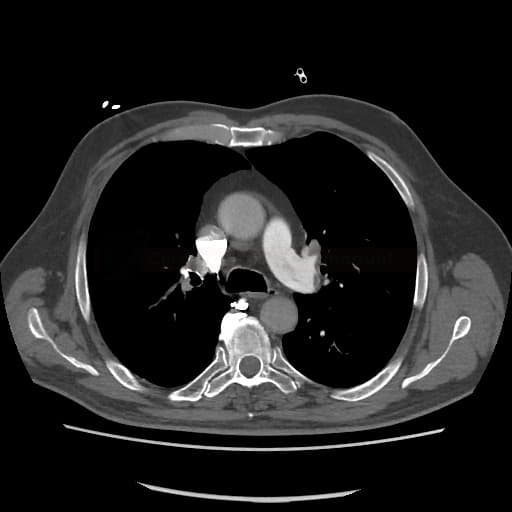
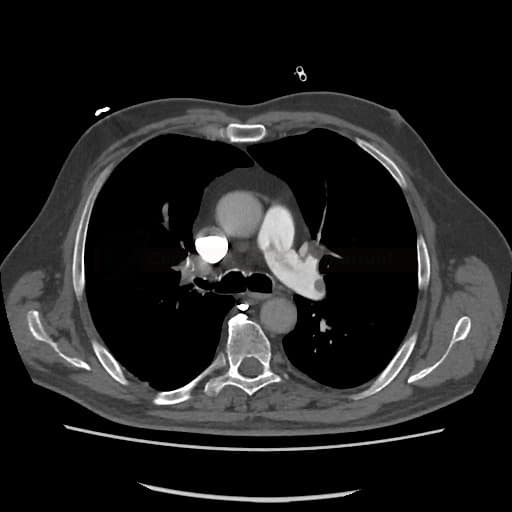
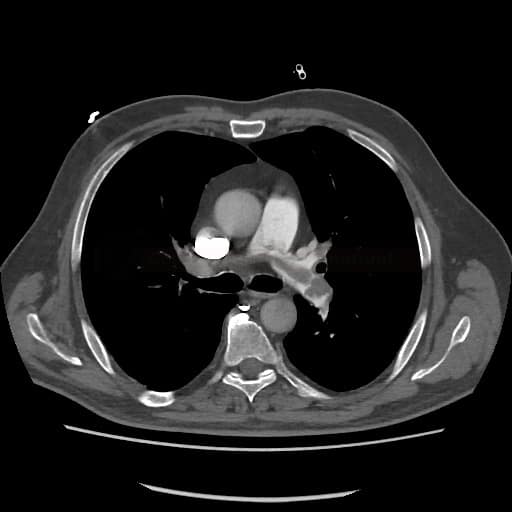
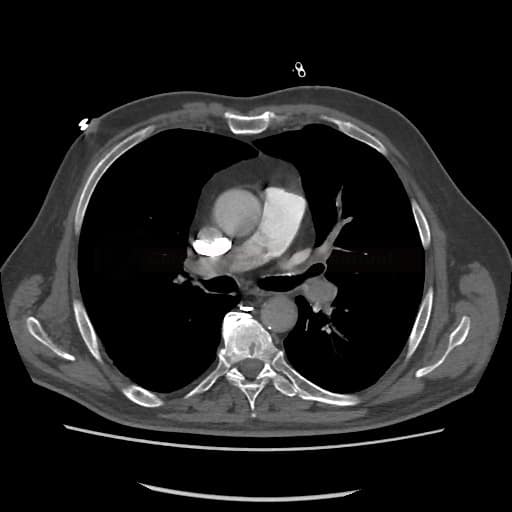
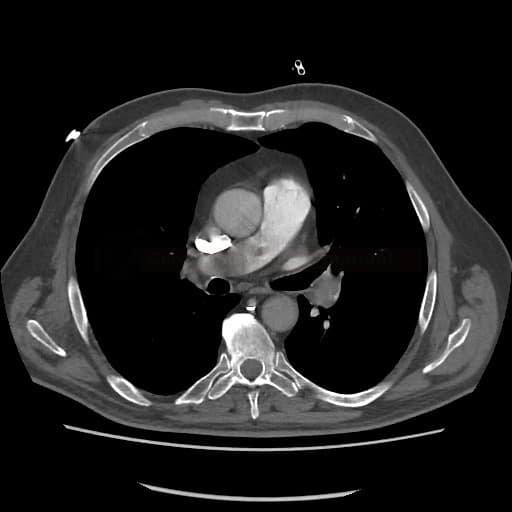
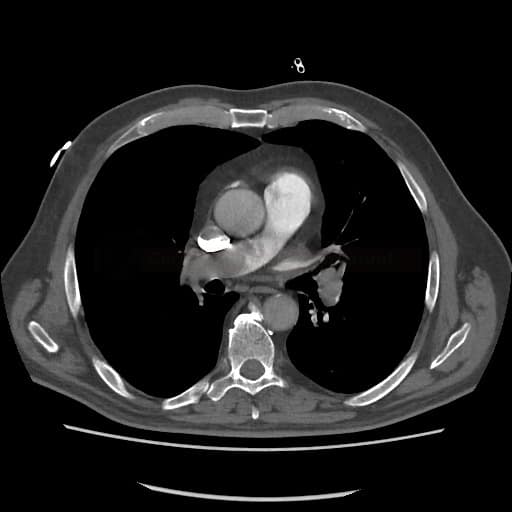
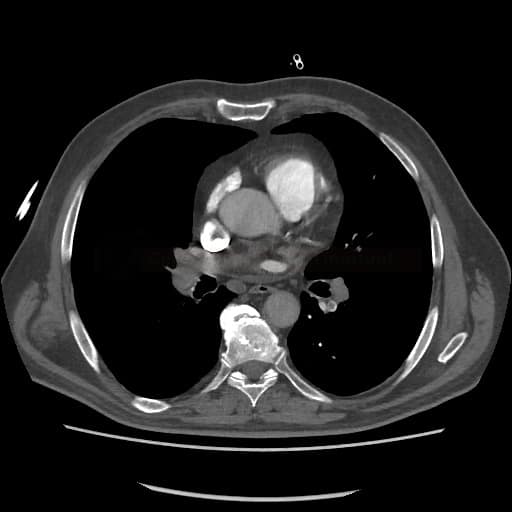
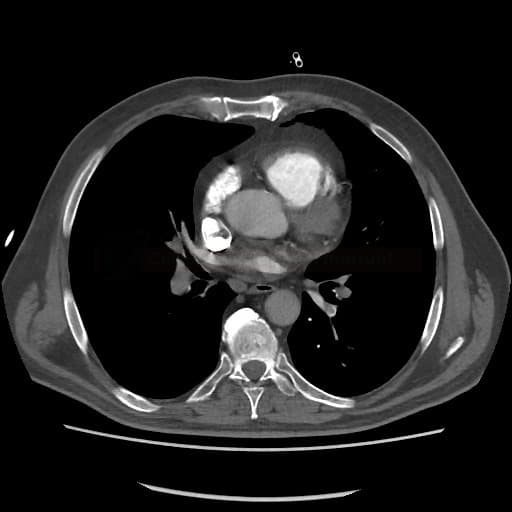
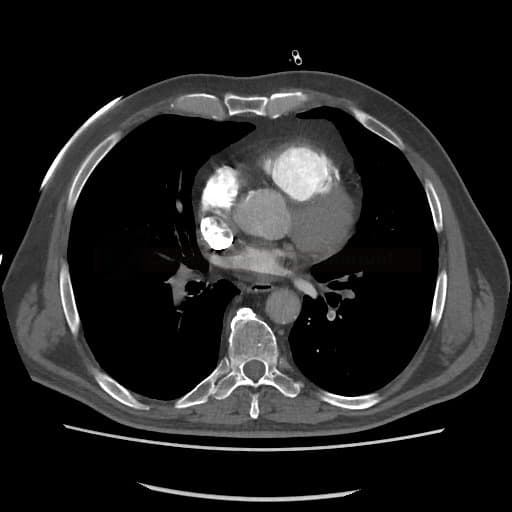
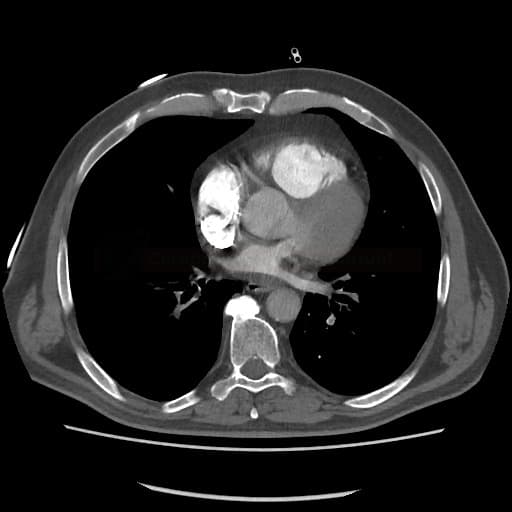
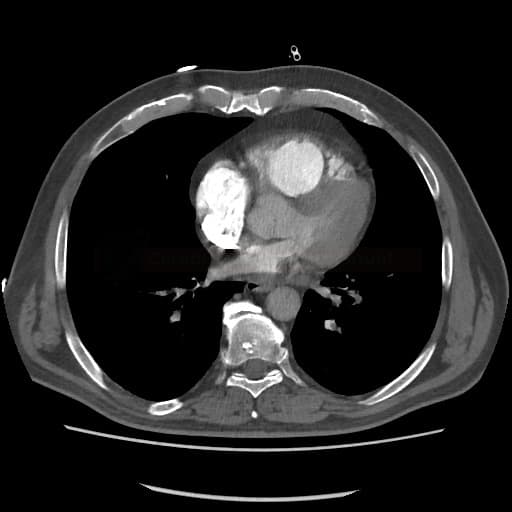
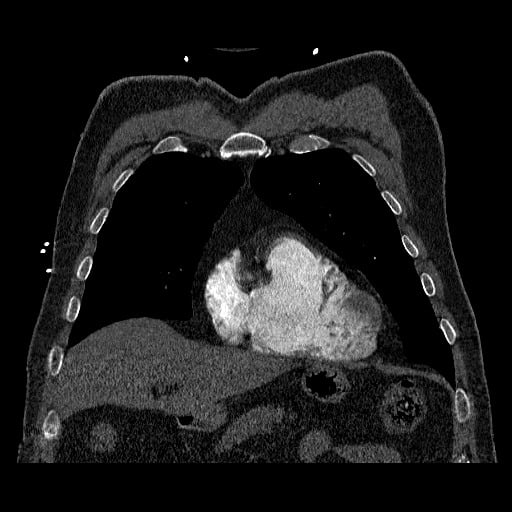
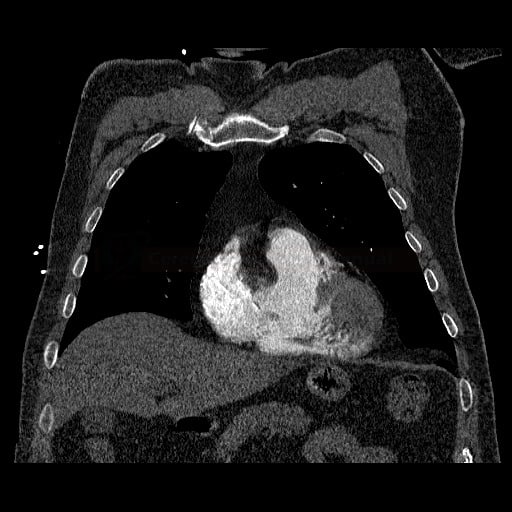
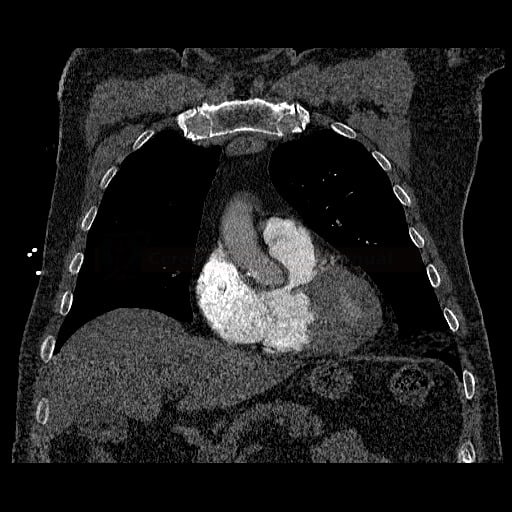
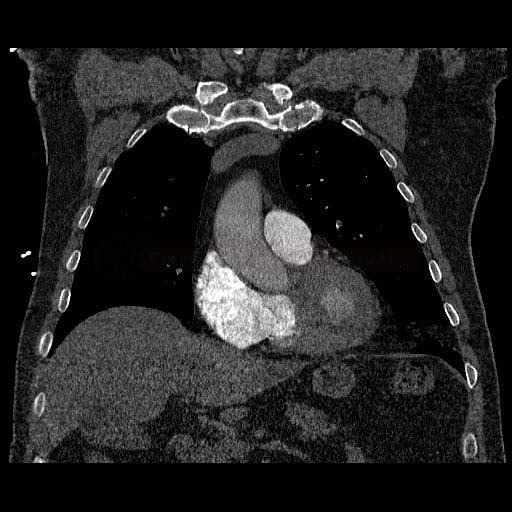
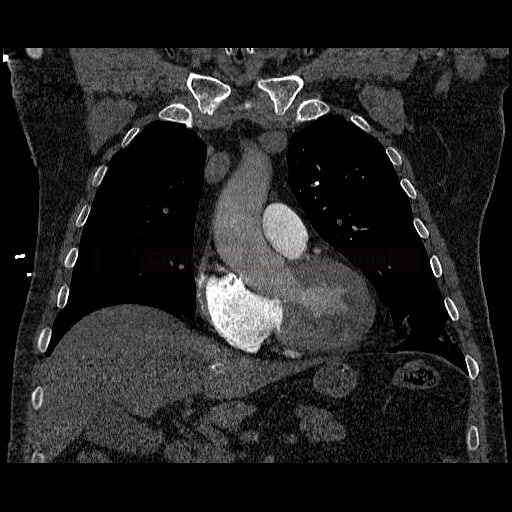
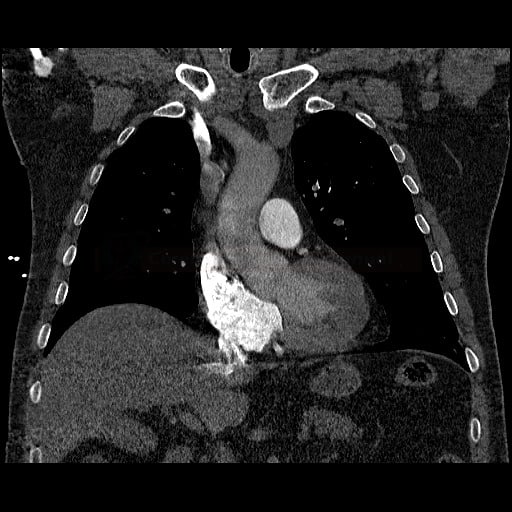
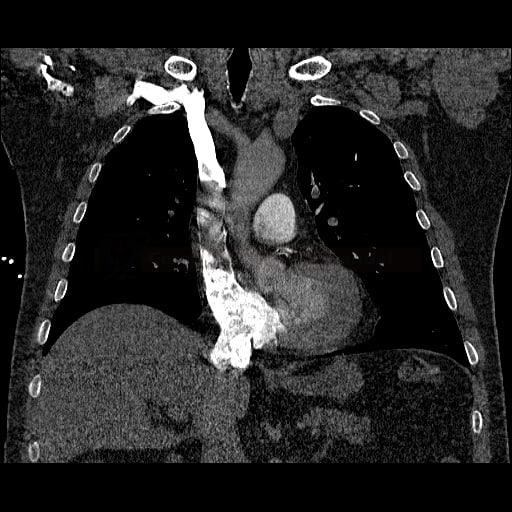
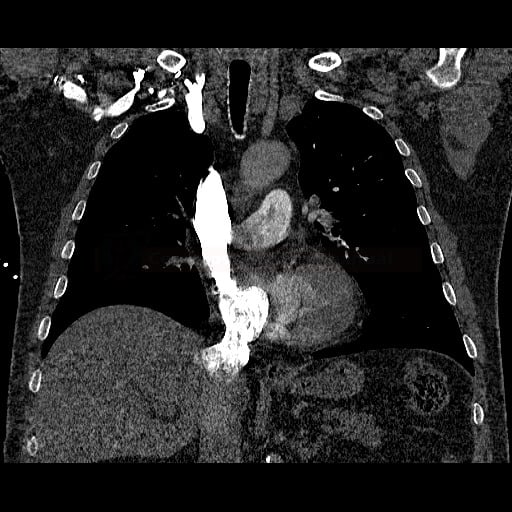
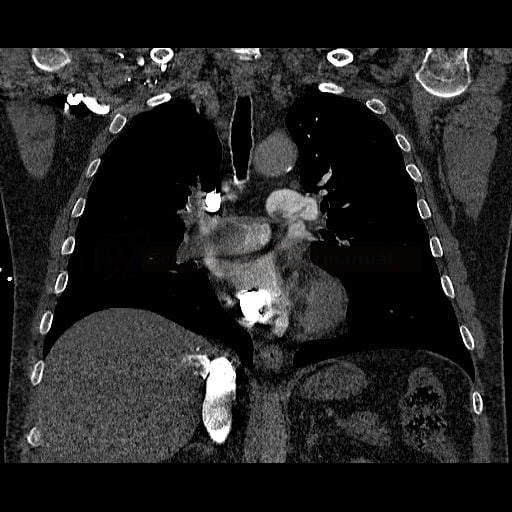
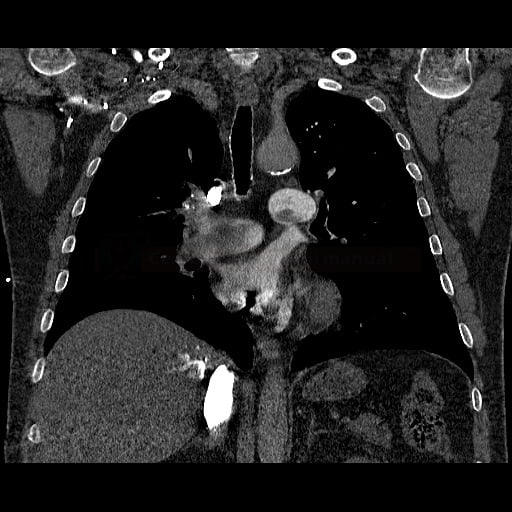
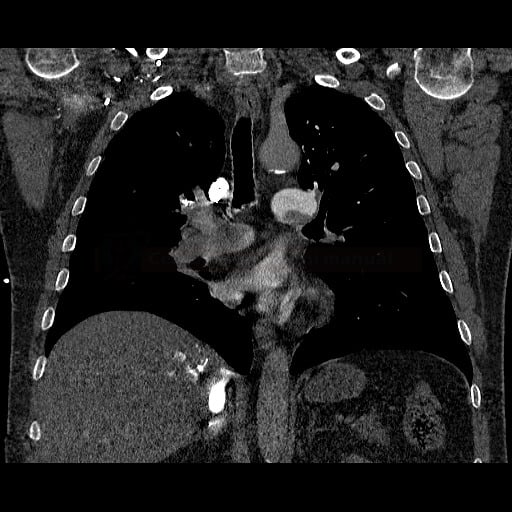
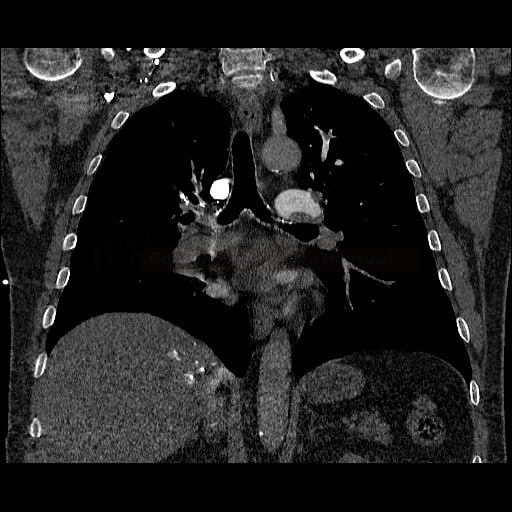
OBECNÉ POSTUPY
Plicní embolie
Vloženo 05.05.2020 , poslední aktualizace 13.05.2020
Obsah
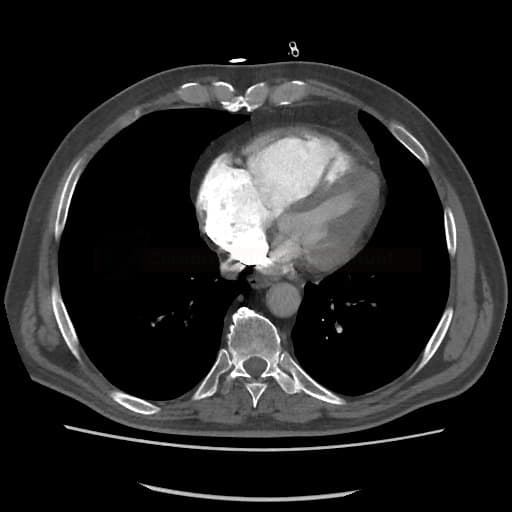
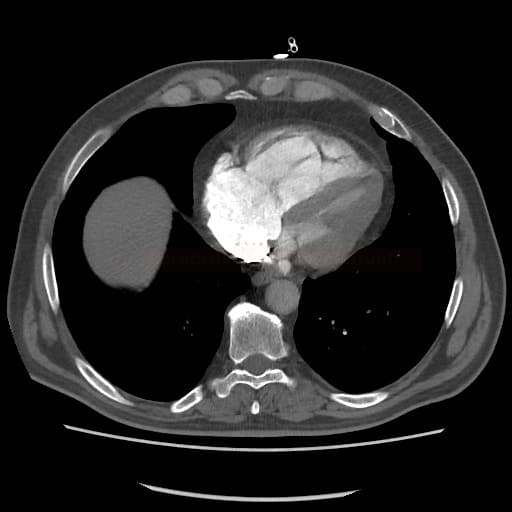
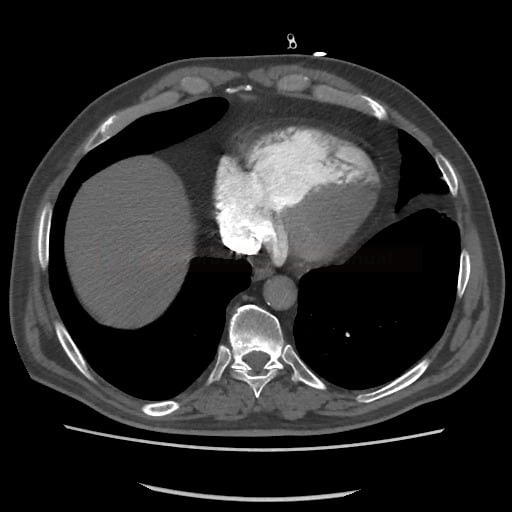
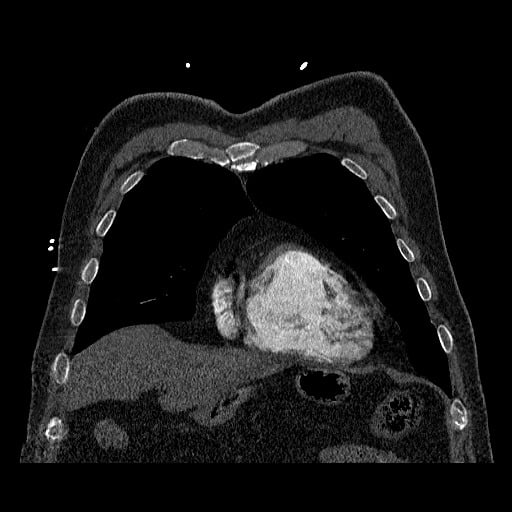
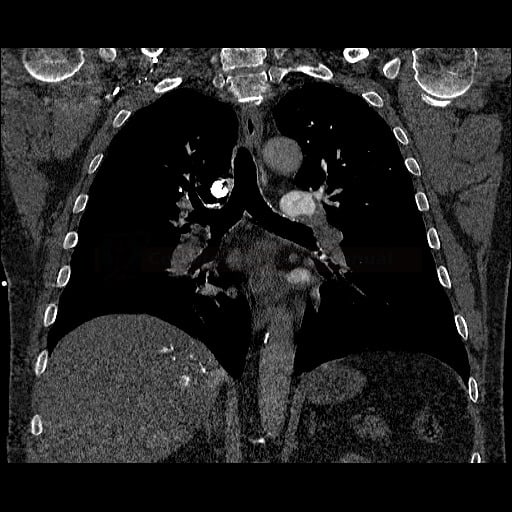
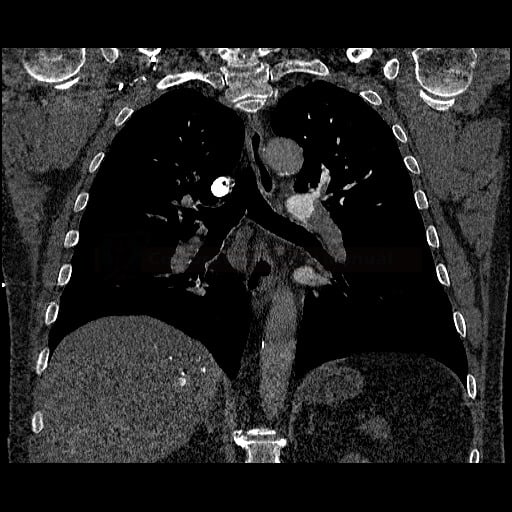
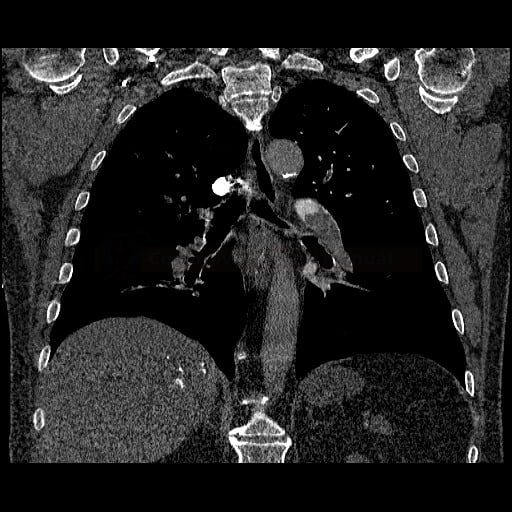
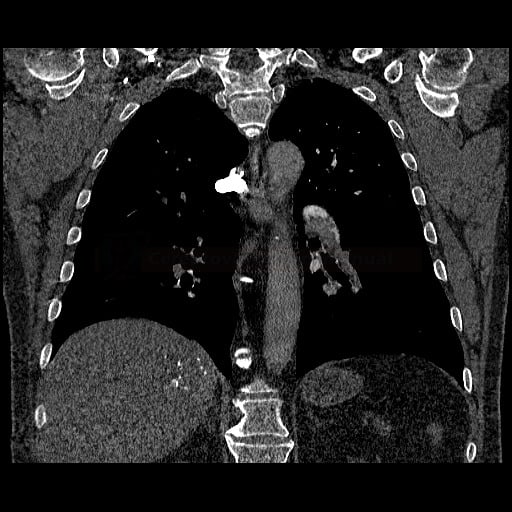
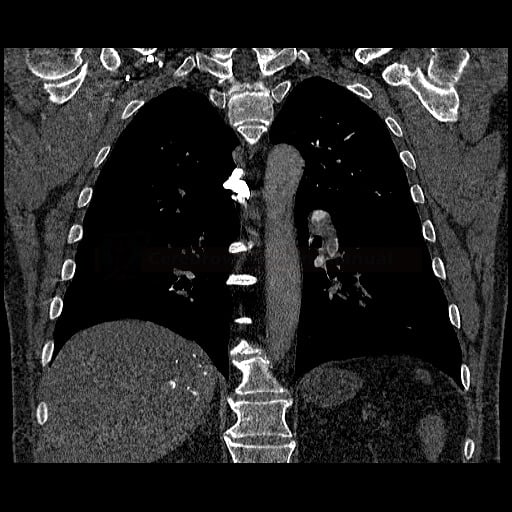
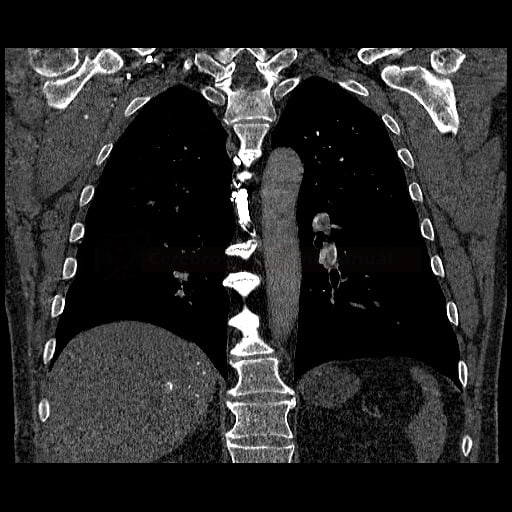
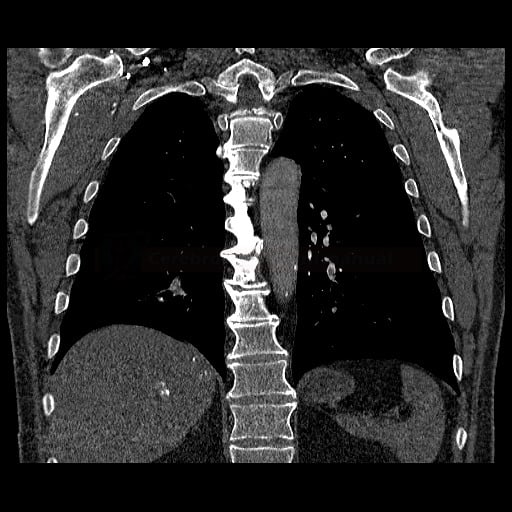
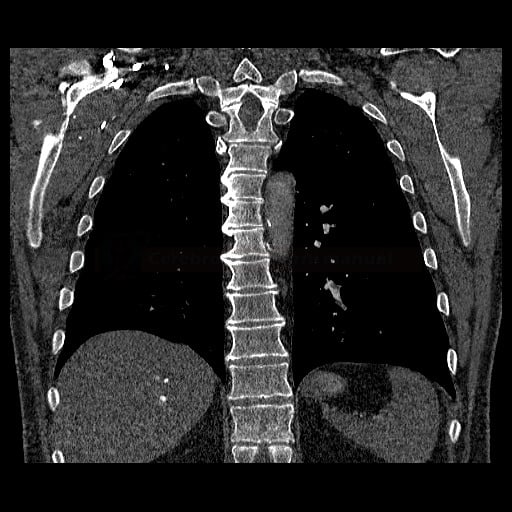
- plicní embolie (PE) je život ohrožující stav, který vzniká na podkladě obstrukce a. pulmonalis a/nebo jejích větví, sekundárně se přidružuje vazokonstrikce a bronchokonstrikce
- jde o 3. nejčastější KV onemocnění a jednu z hlavních příčin mortality, morbidity a hospitalizací v Evropě
- nejčastěji se jedná o trombembolickou obstrukci (v rámci TEN), méně často o embolii tukovou, embolii plodovou vodou, vzduchem nebo nádorovými buňkami
↓
ventilačně-perfuzní porucha se systémovou hypoxií
↓
plicní hypertenze s pravostranným srdečním selháním
(primární příčina úmrtí při závažné PE)
- tlak v plicnici stoupne, pokud se uzavře 30– 50 % celkové plochy plicního řečiště [McIntyre, 1971]
- sekundární vazokonstrikce přispívá ke zvýšené plicní rezistenci a také k úměrnému snížení arteriální poddajnosti
- náhlé zvýšení plicní cévní rezistence a tlaku v PK zvyšuje napětí v myocytech, což vede k dilataci PK, která pak mění kontraktilní vlastnosti dle Starlingova zákona
- neurohumorální aktivace vede dále k inotropní a chronotropní stimulaci. Tyto kompenzační mechanizmy zvýší tlak v plicnici, čímž zlepší průtok plicním řečištěm, a dočasně tak stabilizují systémový tlak, ale rozsah těchto kompenzací je limitován, jelikož PK není schopna vytvořit střední tlak v plicnici > 40 mm Hg
- prodloužení pravokomorové kontrakce do časné diastoly levé komory (LK) vede k vyklenování interventrikulárního septa do LK, čímž brání řádnému plnění LK v časné diastole, a to může přispívat k systémové hypotenzi a k hemodynamické nestabilitě
- desynchronizace komorových kontrakcí vede ke vzniku bloku pravého Tawarova raménka
- spojení mezi zvýšenou hladinou biomarkerů myokardiálního postižení a horšími časnými výsledky ukazuje, že pravokomorová ischemie vede k poškození myocytů s další redukcí kontraktility a je patofyziologickou známkou závažnosti akutní
- podezření na vysoce rizikovou embolizaci je dáno šokovým stavem nebo perzistentní arteriální hypotenzí. Pokud tyto klinické známky nejsou, pak nejde o vysoce rizikovou akutní PE
Etiologie
Trombembolická plicní embolie
- žilní tromboembolická nemoc (TEN) zahrnuje hlubokou žilní trombózu (HŽT) a plicní embolii (PE)
- až ve 40% HŽT jsou přítomny němé plicní embolizace [Meignan, 2000]
- tromby mohou pocházet ze žil dolních končetin (nejen z proximálních úseků, cca 80-90% embolů), dále z pánevních pletení (např. po gynekologických operacích), VCI, VCS (u kanylovaných pacientů) nebo z ouška pravé síně
- velmi vysoké riziko PE je u trombózy prox. pletení DKK (vv. popliteae a vv. femorales) a pánevních žil – současná PE až v 50% případů
- při hluboké žilní trombóze v oblasti lýtka zřídkakdy dochází k embolizaci do plic (většina trombů v této lokalizaci se rozpustí spontánně). Rizikem je možné rozšíření do žil uložených proximálně, odkud je embolizace mnohem pravděpodobnější.
Obsah dostupný pouze pro přihlášené předplatitele.
Netrombotické plicní embolie
- vzduchová embolie – úraz krku, některé typy chirurgických výkonů, iatrogenně u zavedených nitrožilních katerů
- tuková embolie – fraktury kostí nebo ortopedické operace, kardiopulmonální resuscitace
- septické emboly – při infekční endokarditidě z trikuspidální chlopně (zejména narkomani)
- nádorové buňky
- plodová voda – komplikováno rozvojem DIC
Klasifikace
|

Klinický obraz
- závisí na rozsahu embolie a fyziologických rezervách pacienta – od asymptomatických embolií až po šok, srdeční selhání a náhlou smrt
- čím více symptomů je přítomno, tím větší je podezření na akutní PE a tím spíše by měla být provedena specifická vyšetření k jejímu potvrzení/ vyloučení
- náhle vzniklá dušnost, tachypnoe
- bolest na hrudi (substernální, pleuritická) v důsledku ischémie PK nebo plicního infarktu
- tachykardie
- hypotenze, pre-/synkopa až kardiogenní šok
- kašel
- zpocená, bledá kůže, cyanóza, obluzení
- horečka (nad 38,5 °C)
- hemoptýza (u plicního infarktu)
- známky hluboké žilní trombózy
Diagnostické metody
Scintigrafie
- ventilačně-perfuzní scan
- výpadek perfúze při zachované ventilaci, pozitivní nález slouží k potvrzení PE s vysokou pravděpodobností, normální nález perfuze PE vylučuje [Sostman, 2008]
- preferenčně se doporučuje ambulantním pacientům s nízkým klinickým podezřením na PE při normálním RTG plic, u mladých pacientů (především u žen), u pacientů s anafylaktickou reakcí na kontrastní látku v anamnéze, polyvalentních alergiků, při renální insuficienci a u pacientů s myelomem a paraproteinemií.
Další vyšetření
- D-dimery
- ELISA test – hodnota < 0.5 mg/l s vysokou senzitivitou vylučuje PE
- diagnostická senzitivita > 95 %
- falešná pozitivita u starších pacientů, u hospitalizovaných pacientů, u pacientů s neoplazmaty a během těhotenství nebo po CMP
- RTG hrudníku (pro diagnostiku nedostačující);
- EKG
- změny nespecifické – PE nelze diagnostikovat / vyloučit na základě EKG
- pozitivní nález na EKG diagnózu silně podporuje
- negativní nález na EKG diagnózu v žádném případě nevylučuje.
- EKG odliší infarkt myokardu a perikarditidu
- u pacienta s plicní embolií lze na EKG pozorovat:
- obraz SIQIIITIII:
- kmit S ve svodě I;
- kmit Q ve svodě III;
- negativní kmit T ve svodě III;
- sinusovou tachykardii;
- přetížení pravého srdce;
- deviace srdeční osy doprava;
- dilatace pravé síně;
- blokáda pravého Tawarova raménka.
- obraz SIQIIITIII:
Obsah dostupný pouze pro přihlášené předplatitele.
-
- vyšetření krevních plynů
- hypoxémie s hypokapnií a respirační alkalóza
- při šoku naopak hyperkapnie a respirační acidóza
- plicní DSA
- mortalita 0.5 %, nefatální velké komplikace 1%, malé komplikace 5%
- dnes nahrazena CTA, která nabízí podobnou diagnostickou přesnost
- využívána při katetrovém řešení akutní PE nebo pokud v návaznosti na koronarografii
- vyšetření krevních plynů
-
- SONO žil DKK k průkazu/vyloučení flebotrombózy
- průkaz neúplné kompresibility žil dolních končetin (přítomnost trombu) má vysokou pozitivní prediktivní hodnotu pro PE, přičemž senzitivita tohoto vyšetření je 39 % a specificita 99 %
- nález HŽT u pacientů s podezřením na PE opravňuje k nasazení antikoagulační léčby bez dalšího vyšetřování
- SONO žil DKK k průkazu/vyloučení flebotrombózy
Diferenciální diagnostika
- akutní infarkt myokardu (AIM)
- asthma bronchiale
- pneumotorax
- bronchopneumonie
- CHOPN
Terapie
- cílem léčby je dosažení hemodynamické stability
Podpůrná, symptomatická terapie
- korekce vnitřního prostředí
- oxygenoterapie ev UPV
- na UPV CAVE hemodynamický efekt v důsledku pozitivního nitrohrudního tlaku, který může redukovat žilní návrat a zhoršit pravokomorové selhání ⇒ opatrně s nastavením výše tlaku na konci expiria
- při srdečním selhání inotropika či mechanická podpora srdce
- noradrenalin dokáže přímým pozitivním inotropním efektem a zvýšenou koronární perfuzí PK zlepšit funkci PK a periferní vazokonstrikcí zvýšit systémový tlak
- dobutamin a/ nebo dopamin se mohou podávat při nízkém srdečním indexu, ale při normálním systémovém tlaku
- mírná volumová expanze (500 ml) může zvýšit srdeční index a normalizovat systémový tlak (naopak agresivní volumová expanze může naopak vést k neúměrnému mechanickému přepětí)
Antikoagulace
Obsah dostupný pouze pro přihlášené předplatitele.
Endovaskulární a chirurgická léčba
- katetrizační techniky – perkutánní mechanická trombektomie cestou v. femoralis nebo cestou v. jugularis – indikovány u masivní PE s kontraindikací fibrinolýzy.
- rozrušení trombu a posunutí do periferie
- reolytická trombektomie
- aspirační trombektomie
- plicní trombektomie s použitím mimotělního oběhu po střední sternotomii – kanylace vv. cavae i aorty, kardioplegická zástava srdce, otevření kmene a. pulmonalis, odstranění trombu, revize hlavních větví a. pulmonalis
Obsah dostupný pouze pro přihlášené předplatitele.
Specifické situace v léčbě PE
PE u onkologických onemocnění
- ↑ riziko TEN u onkologických pacientů (4x vyšší)
- nejvyšší riziko je 6 týdnů po operaci karcinomu a ještě mezi 4. – 12. měsícem zůstává riziko extrémně zvýšené (až 30×)
- hladina D‑dimerů je často nespecificky zvýšena
- s nárůstem CT vyšetření se u pacientů s karcinomem diagnostikuje vzrůstající počet asymptomatických PE. Jejich závažnost je nejasná, ale dle současných znalostí se doporučuje přistupovat k nim jako k symptomatickým emboliím běžné populace
- preferován LMWH, který se podává po dobu prvních 3–6 měsíců
- poté lze nadále pokračovat s LMWH nebo přejít na warfarin ev. může být léčba ukončena
- délku antikoagulace posuzovat individuálně dle rizika recidivy PE, krvácivých komplikací, typu protinádorové léčby a pereferencí pacienta
Prognóza
- prognostická hodnocení jsou založena na základě klinických parametrů, zobrazovacích metod a laboratorních testů
- stěžejní jsou známky akutní pravokomorové dysfunkce
- známky akutního pravostranného selhání jako přetrvávající hypotenze a kardiogenní šok ukazují na vysoké riziko časného úmrtí
- echokardiograficky zjištěná dysfunkce PK (dilatace, hypokinesa stěny, zmenšení systolických exkurzí trikuspidálního anulu – TAPSE) u hemodynamicky stabilních pacientů je spojena se zvýšeným rizikem krátkodobé mortality, nicméně celková pozitivní prediktivní hodnota mortality je nízká
- hemodynamickou závažnost pravokomorové dysfunkce odráží též hladina natriuretických peptidů, hranice zvýšeného NT‑ proBNP ≥ 600 pg/ ml [Lankeit, 2014] [Henzler, 2012]
- synkopa a tachykardie v souvislosti s preexistujícími podmínkami a komorbiditami jsou spojeny s nepříznivou krátkodobou prognózou
- známky myokardiálního postižení (↑ troponinu) je spojeno s horší prognózou a zvýšenou mortalitou
- pro dlouhodobější prognostické hodnocení se v praxi nejčastěji používají klinické parametry ve formě tzv. indexu závažnosti plicní embolie (PESI)
| Původní a zjednodušený index závažnosti plicní embolie – PESI/sPESI | ||
| původní verze PESI | zjednodušená verze | |
| věk | věk v letech | 1 bod (> 80 let) |
| mužské pohlaví | + 10 | – |
| karcinom | + 30 | 1 |
| chronické srdeční selhání | + 10 | 1 |
| chronické plicní onemocnění | + 10 | 1 |
| tepová frekvence ≥ 110 /min | + 20 | 1 |
| TKs < 100 mmHg | + 30 | 1 |
| dechová frekvence > 30/min | + 20 | – |
| teplota < 36 st.C | + 20 | – |
| mentální alterace | + 60 | – |
| sat O2 < 90% | + 20 | 1 |
| Třída I (≤ 65 b) – – 30ti denní mortalita 0-1.6% Třída II (≤ 65 b) – 30ti denní mortalita 1.7-3.5% Třída III (66-85 b) – 30ti denní mortalita 3.2-7% Třída IV (86-125 b) – 30ti denní mortalita 4-11.4% Třída V (> 125 b) – 30ti denní mortalita 10-24.5% |
0 bodů = 30ti denní riziko srmti 1% ≥ 1 bod = 30ti denní riziko srmti 10.9% |
|
Prevence
- brzká mobilizace po operaci, podpora pohybové aktivity, fyzioterapie, kompresní punčochy
- intermitentní pneumatické komprese (ICP), antikoagulační terapie → viz zde