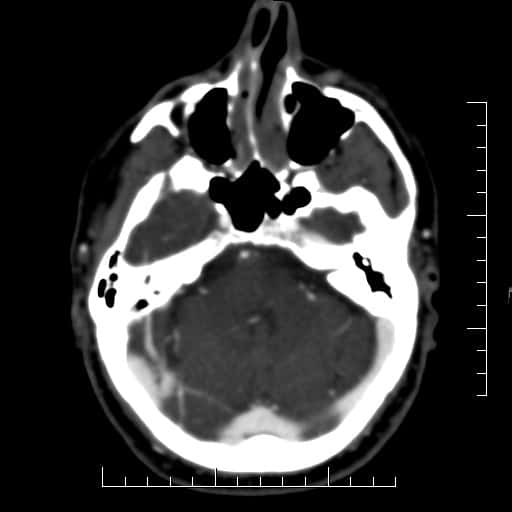
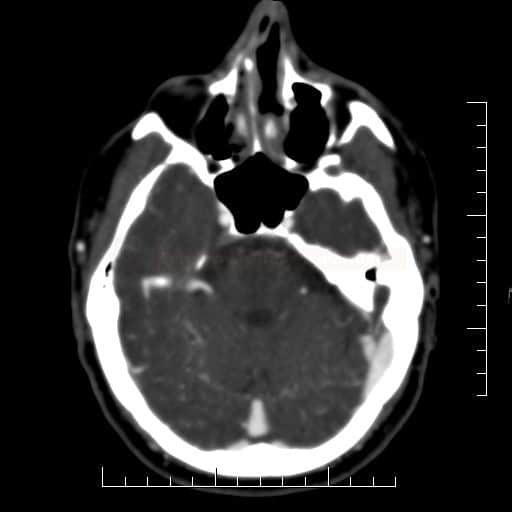
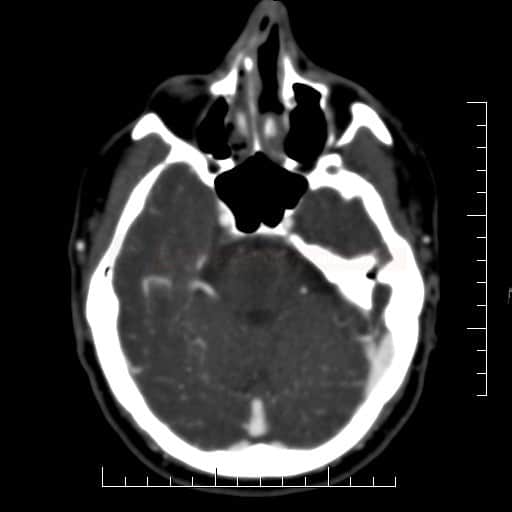
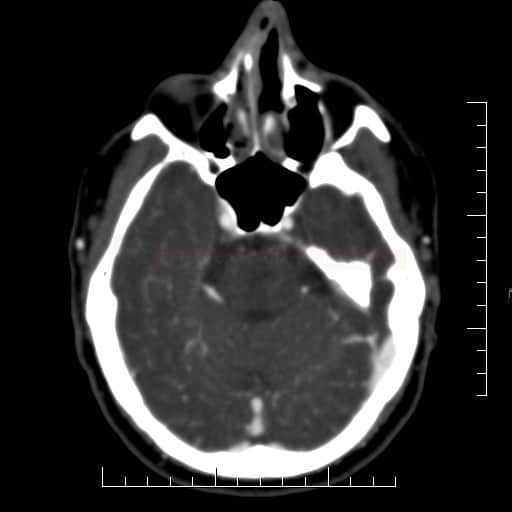
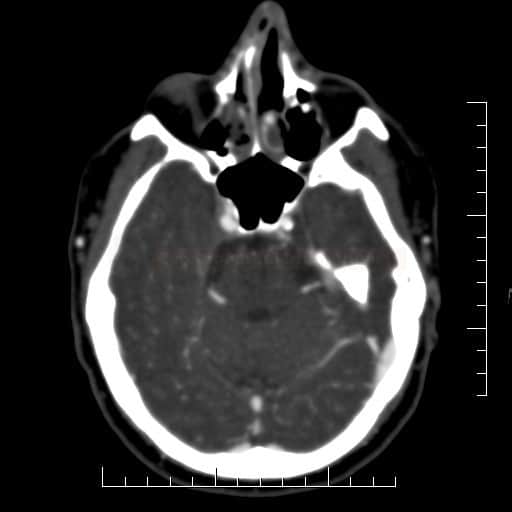
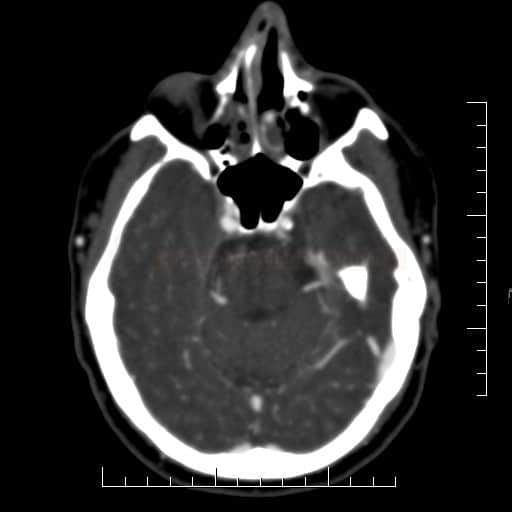
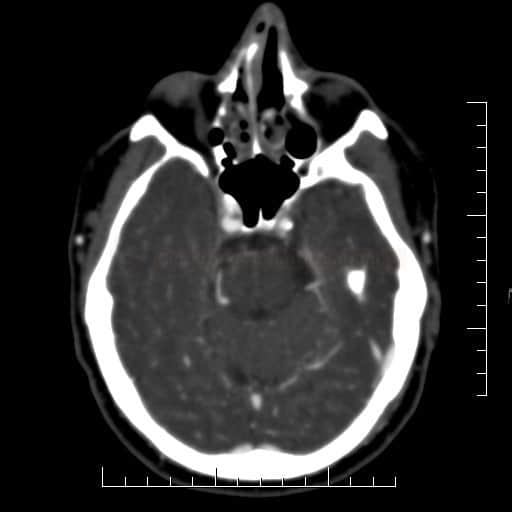
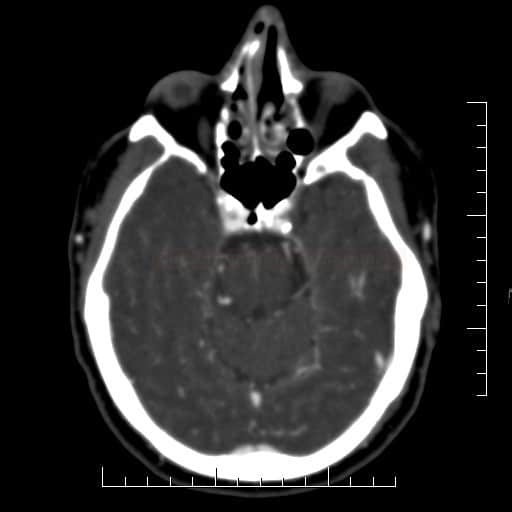
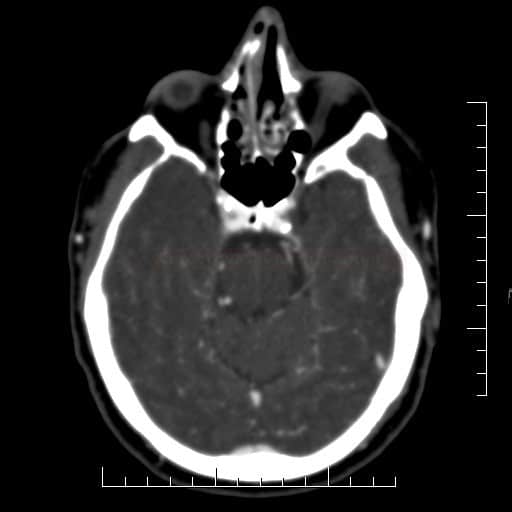
ISCHEMICKÉ CMP
Mozkové příhody ve VB povodí
Poslední aktualizace 11.06.2024, vloženo 23.10.2019
Obsah
- přesná incidence CMP ve vertebrobazilárním (VB) povodí není známa; tvoří ~ 20-25 % (rozmezí 17-40 %) všech ischemických cévních mozkových příhod
- zadní (vertebrobazilární) cirkulace zahrnuje vertebrální (extra- a intrakraniální), bazilární a zadní mozkové tepny a jejich větve, které zásobují mozkový kmen, talamus, mozeček a části okcipitálního a temporálního laloku
- mortalita a výsledný deficit závisí na lokalizaci, rozsahu stenózy či okluze, kolaterálním oběhu a samozřejmě na časnosti a úpspěšnosti terapie
- u neléčených větších okluzí a.basilaris je mortalita > 90%
- riziko recidivy po přechozím infarktu/TIA při stenóze AV nebo AB ≥ 50% je vysoké – 22%/90 dní [Marquardt, 2009]
- vertebrobazilární cévní mozková příhoda má společné rysy s jinými etiologiemi (stroke mimics) a diferenciální diagnostika tak může být v akutním stavu náročná
- dif. dg. závratí (labyrintitida, vestibulární neuritida, benigní paroxyzmální polohové závratě atd.)
- dif. dg. poruch vědomí (metabolické kóma, nekonvulzivní záchvat atd.)
- termín vertebrobazilární insuficience (VBI) označuje obecně nedostatečný průtok krve zadním oběhem
- může se projevit buď jako přechodný stav (tranzitorní ischemická ataka, drop attack, Bow Hunterův syndrom), nebo jako trvalý stav (infarkt)
- na vzniku hypoperfuze se může podílet několik mechanismů, které se mohou i kombinovat (embolie, aterotrombóza, spasmus, disekce, zevní mechanická komprese, steal syndrom)
- termín VBI byl nadužíván (často se vztahuje na různé nevaskulární vertiginózní stavy v geriatrické populaci) a jeho používání se nedoporučuje
Klinický obraz
- symptomatika, která vznikne při ischemii ve VB povodí, může být velmi různorodá (záleží na typu uzavřené tepny, rozsahu okluze a funkčnosti kolaterálního oběhu)
- častá je kombinace příznaků → viz topická diagnostika CMP
- popisovány jsou tradiční lokalizující kmenové syndromy, některé příznaky jsou naopak málo specifické (např. široká dif dg vertiga)
Obsah dostupný pouze pro přihlášené předplatitele.
Diagnostika
- základem diagnostiky je pečlivá anamnéza, podrobné klinické vyšetření a správná indikace a interpretace pomocných zobrazovacích metod
Zobrazovací metody
Zobrazení parenchymu
Vaskulární zobrazení
- CT angiografie / MR angiografie
- 1.volba CTA – vysoká senzitivita (cca 94%), rychle a široce dostupná metoda
- u MRA je přesnost v distálním VB povodí srovnatelná s CTA, problém je se zobrazením oblouku a odstupu AV
- v akutním stádiu pátráme především po případné okluzi V4 úseku, junkce, AB a/nebo ACP, které by byl řešitelné mechanickou rekanalizací
- v rámci sekundární prevence pátráme po stenózách (především v preverterbrálním úseku a.subclavia, odstupu AV a ve V4 úseku a AB)


- neurosono → viz zde
- umožní posoudit hemodynamiku, steal fenomén apod., možnost opakované monitorace
- pečlivě vyšetřit V0 úsek

- ev. provést dynamické testy při podezření na kompresi AV (Bow Hunter sy)
- vyloučit steal fenomén
- při obtížné insonaci AB lze ověřit její průchodnost poklepem na AV retromastoidálně, v ACP detekujeme při průchodné AB undulace
- DSA (provést až v rámci endovaskulárního výkonu – akutního či plánovaného)
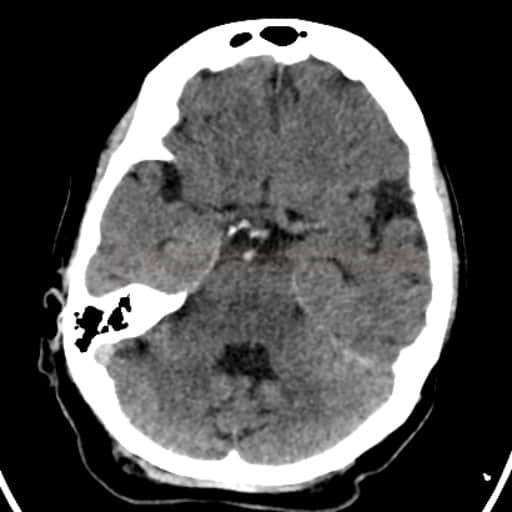
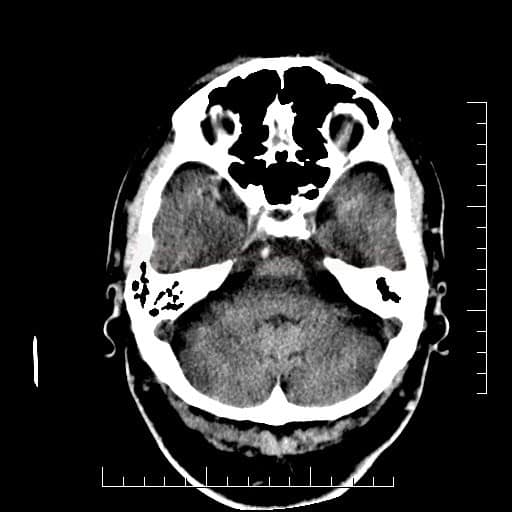
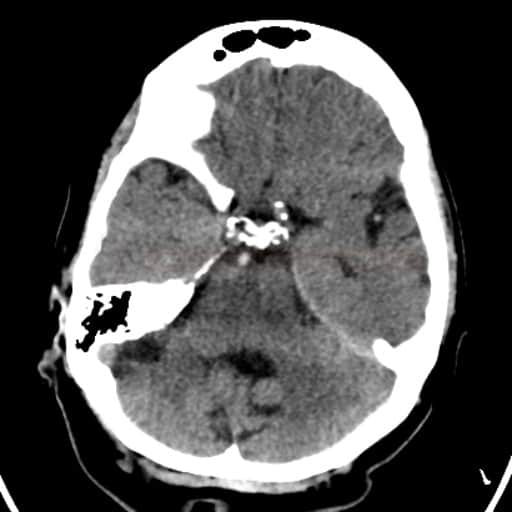
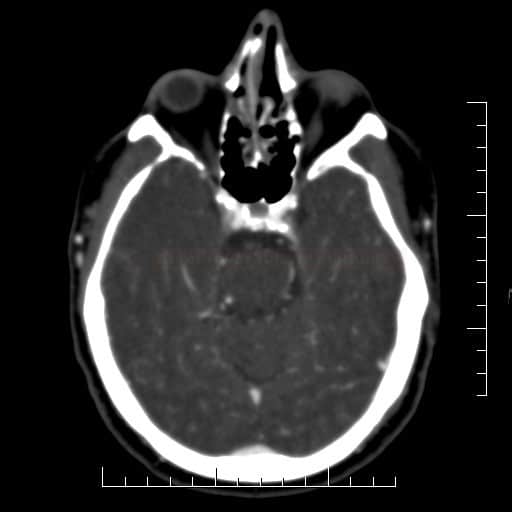
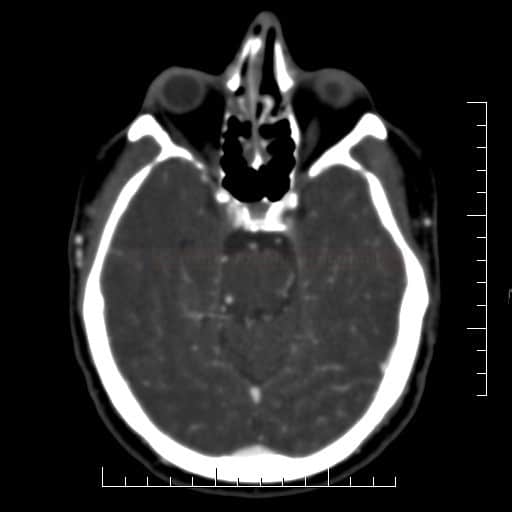
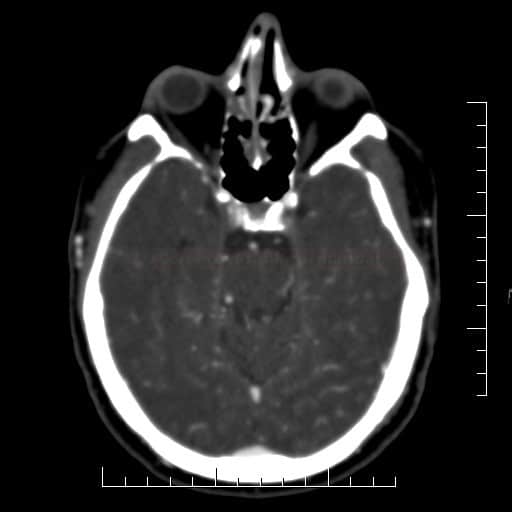
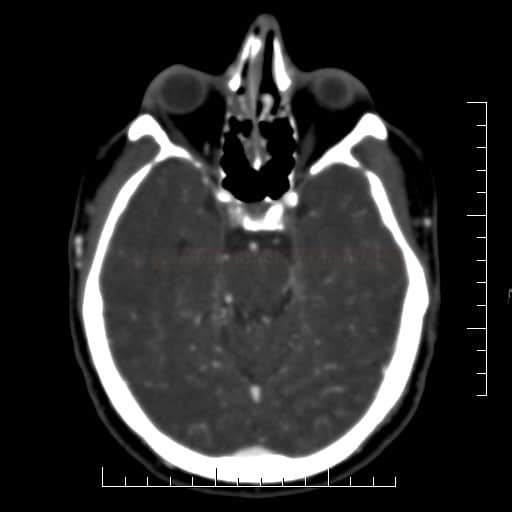
Radiologické prediktory výsledného klinického stavu u okluze a.basilaris
Obsah dostupný pouze pro přihlášené předplatitele.
Etiologická diagnostika
- pro VB povodí platí stejná etiologie jako pro karotické povodí, specifickým jevem je Bow-Hunter syndrom a steal syndrom
Diferenciální diagnostika
- ischemie či krvácení v oblasti mozkového kmene a cerebella nečiní většinou díky typickým ložiskovým příznakům dif. dg. obtíže
- nutno pouze vyloučit jinou než cévní etiologii (zevní komprese kmene, expanse v kmenovém parenchymu)
- největším úskalím je dg. izolovaného vertiga a dále dif dg. pacienta s poruchou vědomí
Diferenciální diagnostika vertiga
Obsah dostupný pouze pro přihlášené předplatitele.
Okluze a.labyrinthi
- a. labyrinthi odstupuje z AICA
- její izolovaná okluze (vzácná) vede k náhlé a výrazné poruše sluchu a vestibulární funkce a může mít klinicky charakter periferního vestibulárního syndromu
- ztráta sluchu je většinou trvalá
- vestibulární porucha dlouhodobá, postupně dochází k určitému zmenšení v důsledku centrální kompenzace
- většinou je ale přítomna současná okluze AICA ev. až AB a tedy jsou přítomny další kmenové a/nebo cerebellární příznaky
- infarktům labyrintu mohou přecházet tranzitorní izolované epizody vertiga
Multisenzorická závrať
- častá příčina nespecifických poruch rovnováhy ve vyšším věku
- udržování rovnováhy závisí na vzájemné integraci zrakového, vestibulárního a somatosenzorického systému
- problémy s rovnováhou (není ale obraz klasického vertiga) mohou nastat při postižení jakéhokoli tohoto systému izolovaně nebo při postižení více těchto systémů současně
Lékově navozené závratě
- závratě mohou být důsledkem nežádoucího účinku řady léků
- senzitivní jsou hlavně starší nemocní
- aminoglykosidy, salicyláty (aspirin) a některá diuretika (furosemid) mohou v důsledku ototoxicity postihnout přímo vestibulární aparát
- závratě se mohou vyskytovat také při léčbě tricyklickými antidepresivy
Neuronitis vestibularis
- typicky se manifestuje rotačním vertigem, nauzeou, zvracením a postupným rozvojem příznaků během několika hodin
- vyskytuje se častěji u mladších věkových kategorií a nebývá provázena poruchou sluchu ani kmenovými / mozečkovými příznaky
Benigní paroxyzmální polohové vertigo (BPPV)
- krátce trvajících epizod závratí ve specifické poloze či při specifickém pohybu → viz zde
Bazilární migréna
Ostatní
- cervikální závratě – nejde o pravé vertigo, nikdy nevznikne pravá rotační závrať s nystagmem, ale spíše poruchy rovnováhy, pocit nestability s vegetativními příznaky. Časté jsou současné bolesti hlavy a příznaky se typicky provokují a zhoršují při pohybu hlavy.
- kardiální insuficience – vede ke zhoršení mozkové perfuze, může se projevovat subjektivním pocitem závratí (nikdy ovšem nejde o pravé vertigo) nebo tendencí k mdlobám. Příznaky mají většinou typický posturální charakter a upravují se vleže
- presynkopální stavy s pocitem slabosti a nejistoty v prostoru
Terapie
Akutní terapie
Obsah dostupný pouze pro přihlášené předplatitele.
Sekundární prevence
- best medical treatment (BMT)
- korekce vaskulárních rizikových faktorů
- antiagregace nebo antikoagulace (dle etiologie)
- preventivní revaskularizační výkony (stenting, endarterektomie nebo rekonstrukce/transpozice) by měly být prováděny v případě neúspěchu konzervativní terapie
- revaskularizace stenózy vertebrální tepny není prokazatelně lepší než BMT (negativní studie VAST trial)
Symptomatická terapie v akutním stadiu
- v akutním stádiu léčit nauzeu a zvracení
- thiethylperazin (TORECAN)
- je k dispozici ve formě perorální, rektální i injekční
- při vyšších dávkách mohou vzniknout akutní extrapyramidové dystonie
- ondansetron (ONDANSETRON, ZOFRAN)
- diazepam (DIAZEPAM) – u akutního vertiga aplikovat 2-10 mg iv.
- u starších nemocných CAVE – zvýšené riziko nežádoucích projevů
- thiethylperazin (TORECAN)
- u chronických potíží podávat antivertiginóza pouze v případě denních obtíží, a to pouze u skutečného vertiga
- antivertiginóza nejsou vhodná:
- pro léčbu poruch rovnováhy
- u krátkodobých závratí (trvání sekundy až minuty)
- u trvalé zánikové vestibulární symptomatiky
Rehabilitace
- urychluje proces vestibulární kompenzace