INTRACEREBRÁLNÍ KRVÁCENÍ
Terapie intracerebrálního krvácení
Vloženo 08.12.2019 , poslední aktualizace 17.06.2024
Obsah
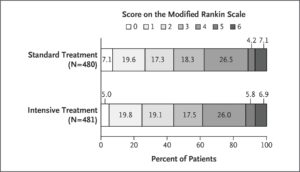
Hlavnímy cíly léčby ICH je zabránit dalšímu růstu hematomu a snížit riziko sekundárního poškození. Studie INTERACT3 trial (2023) prokázala, že včasné intenzivní snížení systolického krevního tlaku, přísná kontrola glykémie, léčba horečky a rychlá úprava koagulace vede k menšímu postižení, nižší mortalitě a lepší kvalitě života.
Obecná terapie
Několik poznámek ke specifikům konzervativní léčby ICH; jinak platí zásady obecné terapie CMP a léčby nitrolební hypertenze
Léčba hypertenze v akutním stádiu
Obsah dostupný pouze pro přihlášené předplatitele.
- při přijetí měřit TK manžetou á 5-10 minut ev. monitorovat TK invazivně
- agresivní a rychlá léčba hypertenze je zásadním terapeutickým postupem (spolu s ev. korekcí koagulačních poruch)
- ideálně léčbu zahájit do 2 hodin od vzniku ICH (AHA/ASA 2022, 2a/C-LD)
- vysoký TK je spojen se zvýšeným rizikem progrese hematomu a horším výsledným klinickým stavem
- ischemie v okolí hematomu hraje malou roli (snad jen s výjimkou rozsáhlých hematomů) a redukce TK se zdá bezpečená
- TK zkorigovat ideálně do 60 minut od přijetí (AHA/ASA 2022, 2a/C-LD)
- ideálně léčbu zahájit do 2 hodin od vzniku ICH (AHA/ASA 2022, 2a/C-LD)
- pokud lze, pokračovat v chronické p.o. medikaci, při dysfagii zahájit parenterální terapii či zavést NGS
- u hypertoniků může být cílový tlak vyšší s ohledem na změněnou autoregulaci a nebezpečí poklesu CBF
- v léčbě není doporučován nitroprusid (NIPRUS) pro možnou elevaci ICP (tato může být i po Isoketu)
- vyvarovat se náhlých poklesů či peaků, MAP udržovat > 85 mm Hg
- pokud je monitorován nitrolební tlak, pak korigovat TK tak, aby CPP byl 60-80 mmHg
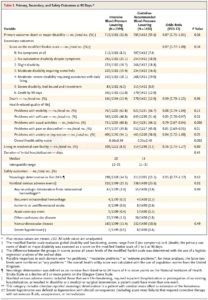
| Iniciální TK 150-220 mm Hg + lehké a středně těžké krvácení |
|
| Iniciální TK > 220 mmHg nebo rozsáhlý hematom |
|
- základními i.v. léky jsou:
- EBRANTIL (urapidil), ENAP (enalapril)
- TRANDATE (labetalol)
- ev. při jejich selhání nitráty – ISOKET (isosorbid dinitras)
- není doporučován nitroprusid (NIPRUSS) pro možnou elevaci ICP (tato může být i po Isoketu)
-
po zvládnutí akutního stavu nasadit co nejdříve per os medikaci (ev. do NGS) a snižovat/vysadit parenterální medikaci
Obsah dostupný pouze pro přihlášené předplatitele.
Korekce poruch hemostázy
- včasná detekce a urgentní korekce koagulační poruchy je v terapii ICH stěžejním postupem
- antifybrinolytika nejsou s výjimkou krvácení po trombolýze doporučována
Pacient s normálními koagulačními parametry
- vliv rekombinantního faktoru VIIa či kyseliny tranexamové na zlepšení výsledného funkčního stavu je nejasný (AHA/ASA 2022 2b/B-R)
-
studie FAST neprokázala klinický efekt (redukce mortality a disability) rekombinantního f.VII (NOVOSEVEN) [Mayer, 2008]
-
prokázán sice příznivý efekt na progresi hematomu, ten však byl neutralizován ↑ rizikem trombembolických komplikací (hlavně u dávky 80ug)
-
-
stejně tak není studiemi prokázán efekt etamsylátu (DICYNONE) a kyseliny tranexamové (EXACYL)
-
negativní studie TRAIGE (2021) , TICH-2 a STOP-AUST
- negativní výsledky meta-analýzy 4 randomizovaných studií – marginální efekt an progresi hematomu, žádný efekt klinický [Nie, 2021]
- efekt nebyl prokázán ani u podskupiny pacientů s pozitivním spot sign [Ovesen, 2021]
-
Intracerebrální krvácení při trombocytopenii/-patii
Obsah dostupný pouze pro přihlášené předplatitele.
Hemoragický infarkt, krvácení po trombolýze
→ krvácení jako komplikace trombolýzy viz zde
- důsledek pozdní reperfúze se zatečením krve do infarktové tkáně (0,6-5%)
- zvýšené riziko:
- u časné antikoagulace (proto není doporučena)
- po trombolýze (symptomatické krvácení ~ 6%)
- při rozsáhlém infarktu
- při okluzi velké tepny s její pozdní rekanalizací
- při dekompenzované hypertenzi, hyperglykémii
- manifestace závisí na rozsahu krvácení (klasifikace ECASS)
Intracerebrální krvácení při antikoagulační terapii
- pokračující krvácení na AK terapii u 36-54% pacientů (warfarin > DOAC) ⇒ zásadní je tedy neutralizace účinku AK [Steiner, 2017]
Operační léčba
- cílem operační léčby je:
- ↓ ICP s redukcí sekundárního poškození edémem a snížením rizika herniace
- ev. vyřazení zdroje krvácení
Monitorace nitrolebního tlaku |
- zavedení možné až po úpravě koagulační parametrů, indikace u ICH nejednoznačné
- pacienti s GCS ≤ 8 s rozsáhlým hematomem, hemocefalem nebo hydrocefalem
- čidlo intraparenchové nebo intraventrikulární (výhodou je, že umožňuje i drenáž)
- hlavní rizika: krvácení, infekce (riziko je vyšší u intraventrikulárních katetrů)
- čidlo ponechat max. 5-7 dní, poté roste riziko infekce a klesá přesnost měření
- léčba ICP dle protokolů u kraniotraumat
- CPP 50-70 mmHg
- ICP < 20mm Hg
Zevní komorová drenáž (EVD) |
- řešení akutního obstrukčního hydrocelalu
- hlavně u masivních hemocefalů (hlavně ve III. a IV.komoře) a expansivně se chovajících cerebelárních hematomů
- nutná pečlivá monitorace stavu vědomí a opakované CT (á 8 h)
- léčit na pracovišti schopném akutně zavést EDV a monitorovat ICP
- moderní drenáže umožňují měření ICP
Evakuace hematomu |
- uvolnění tlaku hematomu na okolní tkán může redukovat sekundární poškození, kraniotomie je však zatížena komplikacemi vč. pokračujícího krvácení
- užitečnost operace není u většiny pacientů známa a indikace k evakuaci ICH je nadále kontroverzní (AHA-ASA 2015 IIb/A)
- urgentní evakuace ICH (< 4h) nezlepšuje outcome a mortalitu a může navíc zvyšovat riziko krvácení (AHA/ASA 2015 IIb/A)
Indikace k operaci
Obsah dostupný pouze pro přihlášené předplatitele.
Typy operačních výkonů
Obsah dostupný pouze pro přihlášené předplatitele.
Ošetření zdroje krvácení |
- zdroj bývá prokázán převážně u atypických hematomů (vzhled, lokalizace) a mladších pacientů bez hypertenze
- akutní řešení indikováno u aneuryzmat, kde je vysoké riziko časného rebleedingu
- akutní řešení ostatních zdrojů krvácení se řídí obecnými indikacemi k operaci
- většinou expanzivní chování hematomu, 30-60 ml, GCS > 8
- mozečkový hematom komprimující kmen (většinou > 3 cm)
- malformace jsou mnohdy komplikované a vyžadují multidisciplinární přístup (kombinace endovaskulární, operační i radiační terapie)
Operační léčba u intraventrikulárního krvácení |
- klasifikace IVH
- primární (bez průvodního ICH)
- sekundární (propagace ICH do komor)
- primární (bez průvodního ICH)
- zevní komorová drenáž (EVD) může být užitečná v redukci mortality, zvlášť u pacientů s rozsáhlým krvácením a poruchou vědomí (AHA/ASA 2022 1/B-NR)
- u pacientů s GCS >3 s primárním IVH či sekundárním IVH (s ICH < 30 ml) je bezpečné a rozumné provést EVD + minimálně invazivní evakuaci IVH k redukci mortality (AHA/ASA 2022 2a/B-NR)
- není jasné, zda tento postup zlepší výsledný stav
- u pacientů s rozsáhlým krvácením a poruchou vědomí je vliv EVD na výsledný outcome nejasný
- nitrokomorová aplikace tPA může usnadnit a urychlit evakuaci trombu z komor, zdá se bezpečná, klinický efekt na výsledný outcome je nejasný (AHA/ASA 2022 2/B-R)
- studie CLEAR-IVH – systémové krvácení 4%, ventriculitis 2%
- studie CLEAR III – nezvyšuje počet pacientů s mRS 0-3, ale snižuje mortalitu o 10% bez nárůstu pacientů ve vegetativním stavu
- alternativou je endoskopická evakuace hematomu s ventrikulostomií, ev. VP shunt či lumbální drenáž; přínos je nejasný (AHA/ASA 2022 2b/C-LD)