ISCHEMICKÉ CMP / PREVENCE / RIZIKOVÉ FAKTORY
Arteriální hypertenze
Vloženo 10.01.2020 , poslední aktualizace 10.06.2020
Obsah
| AHA/ASA guidelines 2021 |
|
Hypertenze a riziko CMP
- hypertenze je nejvýznamnějším rizikovým faktorem CMP (význam v primární i sekundární prevenci)
- léčba hypertenze snižuje riziko iCMP, snižuje cerebrovaskulární mortalitu a zpomaluje progresi karotické stenózy
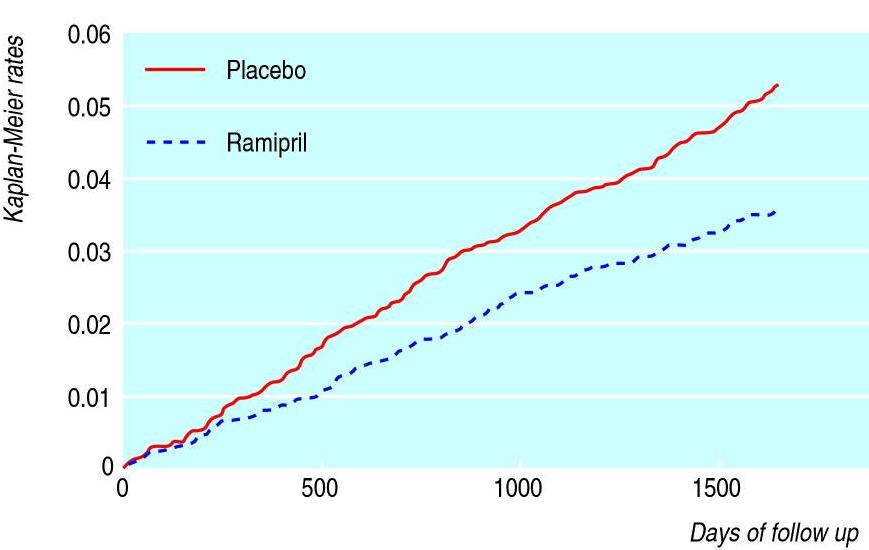
- studie HOPE (Heart Outcomes Prevention Evaluation) prokázala efekt ramiprilu 10mg v prevenci CMP – pokles RR o 31 %/5 let (156 vs. 226 příhod, ARR 1.5%, p = 0,0002). Ve studii bylo asi 46% hypertoniků. [Bosch, 2002]
- PROGRESS (Perindopril protection against recurrent stroke study) – 28% rel. redukce iCMP/ 4 roky, ARR 4%/4 roky [Progress, 2001]
- LIFE (losartan) – 21% redukce iCMP [Dahlöf, 2002]
- SYST-EUR – redukce iCMP o 42% u starších pacientů se systolickou hypertenzí [Staessen, 1997]
- profit mají i osoby > 80 let (studie HYVET)
- v prevenci CMP nezáleží na typu antihypertenziva, nýbrž na absolutní hodnotě poklesu TK a pro redukci rizika iCMP je důležité, aby byl TK kompenzován trvale [Towfighi, 2014]
- snížení TK v prevenci CMP je prospěšné nejen u hypertoniků (viz HOPE, PROGRESS)
- dle studie SPRINT je redukce KV rizika výraznější u cílového sTK < 120 mm Hg oproti sTK < 140 mm Hg
Postup při měření TK
Terapie
- obecnou zásadou jej snížit pod hodnotu 140/90 mmHg u všech pacientů s hypertenzí a pokud nemocný toleruje nižší hodnoty TK, lze léčbu ponechat.
- cílová hodnota u zvlášť rizikových osob (vč. pacientů CMP/TIA) < 130/80 mmHg
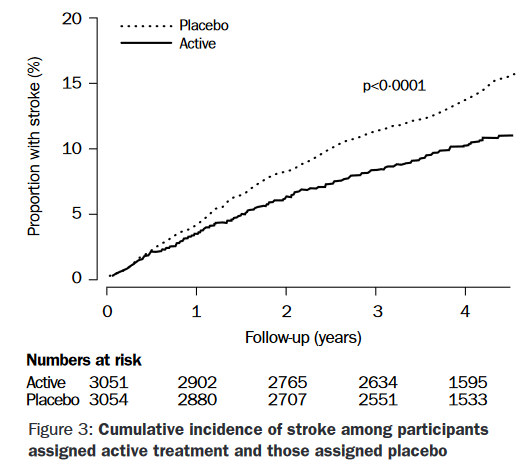
- podpořeno daty z velké meta-analýzy RCT [Katsanos, 2016]
- u riizkových pacientů tedy terapii zahájit již při TK nad 130/80 mm Hg !
- ve vyšším věku a v přítomnosti významného AS postižení extra-a intrakraniálně bude vhodnější snižovat TK na hodnoty kolem 135-139/85-89 mmHg
- efekt terapie nezávisí na typu antihypertenziva, ale na dosaženém tlaku
- při výběru preparátu přihlédnout ke komorbiditám, interakcím a preferencím pacienta
Obsah dostupný pouze pro přihlášené předplatitele.
Nefarmakologická léčba
- nekouřit → odvykání viz zde
- snížení tělesné hmotnosti u osob s nadváhou a obezitou
-
dostatečná tělesná aktivita (30-45 min., 3x-4x týdně)
- snížení nadměrné konzumace alkoholu (u mužů do 30 g/den, u žen do 20 g/den)
- omezení příjmu soli do 5-6 g/den (v sekundární prevenci až na 2.4 či 1.5 g/d)
- zvýšení konzumace ovoce a zeleniny a snížení celkového příjmu tuků, zejména nasycených
- omezení léků podporujících retenci sodíku a vody (NSAF, sympatomimetika, kortikoidy u citlivých žen event. steroidní antikoncepce)

![ht4_-_riziko_icmp_original Ve věku 40-69 let je každé zvýšení TKs o 20 mmHg provázeno 2x vyšším rizikem iCMP [Lewington , 2002]](https://www.manual-cmp.cz/wp-content/uploads/2020/01/ht4_-_riziko_icmp_original.jpg)