ISCHEMICKÉ CMP / AKUTNÍ TERAPIE
Rekanalizační terapie
Poslední aktualizace 24.07.2024, vloženo 25.09.2019
Obsah
Definice pojmů
- cílem léčby akutní CMP je obnovit průtok krve a dodávku kyslíku a živin
- rekanalizace znamená zprůchodnění uzavřené tepny (místo primární okluze)
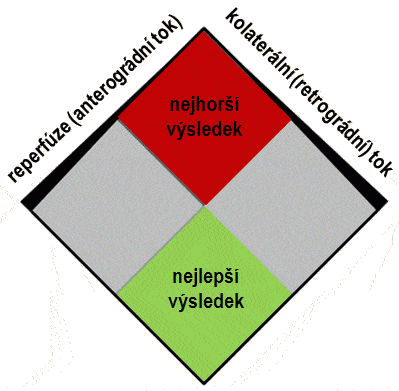
- reperfúze znamená obnovení přísunu kyslíku a živin do hypoperfudované mozkové tkáně; k tomu může buď dojít prostřednictvím kolaterál (retrográdní perfuze, která je obvykle nedostatečná) nebo v důsledku rekanalizace (anterográdní reperfuze)
- k dosažení dobrého klinického výsledku je nutná nejen rekanalizace, ale především kvalitní a včasná reperfúze
- čas je zásadní, k reperfúzi musí dojít dříve než se penumbra změní v nekrózu
- rekanalizační techniky zahrnují intravenózní trombolýzu, mechanickou trombektomii a jejich kombinaci
|
Rekanalizace
|
obnovení průtoku v místě primární okluze | AOL |
| Reperfúze | obnovení průtoku v terminálním řečišti vycházejícím z místa primární okluze (anterográdní perfúze) | TICI |
| Kolaterální zásobení | retrográdní perfúze tkáně | |
| Distální embolizace | nově zjištěná okluze distálně od místa primární okluze | |
| Reokluze | uzavření již otevřené tepny v místě primární okluze |
Time is brain
- většina iCMP vzniká uzávěrem mozkové tepny (dle angiografických studií až 80%) na podkladě trombózy či embolizace s následnou hypoperfúzí mozkové tkáně
- při poklesu krevního průtoku z normálních hodnot > 50ml/100g/min na hodnoty 12-18 ml/100g/min dochází k reverzibilnímu funkčnímu postižení (penumbra)
- pokud perfúze klesne <10 ml/100g mozkové tkáně/min, následují ireverzibilní změny (vzniká core, nekrotické jádro)
- odhaduje se, že v této fázi dochází každou minutu ke ztrátě ~ 2 miliónů mozkových buněk
- neurony penumbry zůstávají vitální minuty až hodiny (individuální terapeutické okno) po okluzi tepny a celý proces je reverzibilní při včasné reperfúzi
- základem léčby je včasná rekanalizace uzavřené tepny s anterográdní reperfúzí a záchranou penumbry
- lze shrnout, že nejlepšího výsledku dosáhnou pacienti s dobrým kolaterálním oběhem, u nichž je dosaženo rychlé revaskularizace
Prognostické faktory
Šance na uzdravení jsou ovlivněny řadou ovlivnitelných i neovlivnitelných prognostických faktorů
Rekanalizace
-
základním předpokladem uzdravení je dosažení včasné rekanalizace a reperfúze se záchranou penumbry
-
existuje silná korelace mezi rekanalizací a dobrým výsledným stavem (OR pro dobrý outcome je u rekanalizace 4.4)
![Při dosažení rekanalizace je OR pro dobrý výsledný klinický stav 4.43 [(Rha, Stroke 2007]](https://www.manual-cmp.cz/wp-content/uploads/2019/11/rekanalizace_vs_outcome_original-150x129.jpg) [Rha, 2007]
[Rha, 2007]-
pacienti, u kterých dojde k rekanalizaci uzavřené mozkové tepny, mají po třech měsících až 13x větší šanci, že nezůstanou invalidní [Smith,2004]
-
-
nejvyšší rekanalizační potenciál má mechanická trombektomie (MT)
-
ne vždy ale vede rekanalizace ke zlepšení stavu, důvody mohou být tyto:
-
distální embolizace (16%) [Janjua, 2008]
-
reokluze (18%)
-
non-reflow fenomén (blokáda mikrocirkulace s nedostatečnou reperfúzí)
-
pozdní reperfúze s disrupcí HEB ⇒ edém, hemoragická transformace
-
Viabilita tkáně
- přítomnost viabilní hypoperfudované tkáně (penumbry) je předpokladem úspěšné léčby (zlepšení klinického stavu)
- její detekce pomocí CTP, PWI/DWI či DWI/FLAIR mismatche umožnila v posledních letech léčbu pacientů mimo standardní terapeutické okno
- dalším milníkem jsou studie prokázující efekt trombektomie do 24 hodin i u pacientů s rozsáhlými mozkovými infarkty:
- SELECT2 (2023) – ASPECT 3-5 nebo core ≥ 50 ml
- ANGEL-ASPECT (2023) – ASPECT 3-5 nebo core 70-100 ml
- RESCUE-JAPAN LIMIT trial (2022) – ASPECT 3-5
Věk
- vyšší věk je obecně spojen s vyšším rizikem CMP a horší prognózou
Přítomnost a rozsah okluze na MRA/CTA
-
pacienti bez okluze mají lepší prognózu než pacienti s prokázanou okluzí tepny (OR 5.0)
-
Clot Burden Score (CBS) <10 je asociováno s menší šancí na dobrý outcome, ve srovnání s CBS=10 je poměr šancí (odds ratio – OR) 0.09 pro CBS ≤ 5; 0.22 pro CBS 6-7 a 0.48 pro CBS 8-9 [Puetz, 2008]
-
-
pacienti bez prokázané okluze tepny mívají nižší vstupní NIHSS (median 18 vs. 7) [Derex, 2002]
-
čím delší trombus, tím menší šance na dosažení rekanalizace, u IVT je minimální šance na rekanalizaci u trombů > 8mm
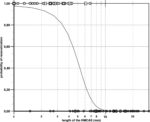 [Riedel, 2011]
[Riedel, 2011]
Vstupní NIHSS
- výše NIHSS koreluje s pravděpodobností okluze tepny a je prediktorem výsledného stavu
- NIHSS ≥ 10 značí vysokou pravděpodobnost okluze velké tepny (LVO-Large Vessel Occlusion) [Nakajima, 2004]
Přítomnost kolaterální mozkové cirkulace
- přítomnost dobrého kolaterálního oběhu koreluje s menším jádrem infarktu a predikuje lepší výsledný klinický stav při reperfúzní terapii [Lima, 2010] [Kucinski, 2003] [Bang, 2011]
- studie s mechanickou rekanalizací prokázaly efekt u pacientů se středně či dobře vyvinutými kolaterálami [Bijoy, 2015]
Přítomnost časných známek ischemie na vstupním CT
- čím dříve dojde k rozvoji časných známek, tím závažnější ischemii lze předpokládat
- ASPECT skóre koreluje se vstupní hodnotou NIHSS a umožňuje predikci výsledného stavu i rizika symptomatické hemoragie
-
horší výsledek lze očekávat u skóre ≤ 6
-
naopak ≥ 7 bodů predikuje dobrou odpověď na reperfúzní terapii (až 3x vyšší šance na dosažení nezávislosti oproti 6 a méně bodům) [Hill, 2003]
-
- nedávné studie prokázaly přínos MT i u pacientů s nízkým ASPECTS SELECT2 (2023), RESCUE-JAPAN LIMIT trial (2022), ANGEL-ASPECT (2023)
Čas od rozvoje příznaků k zahájení terapie (onset to treatment – OTT)
-
důležitým faktorem pro dobrý výsledný klinický stav je čas od rozvoje příznaků k zahájení terapie
-
při podání IVT v čase 0-90 minut je šance na vyléčení dvojnásobná oproti zahájení terapie po 181. minutě (proto heslo „time is brain“) [Hacke, 2004]
-
dle dat ze studie IMS 3 vyplývá, že se každých 30 min snižuje šance na dobrý výsledek o 10%
- podobná data máme i pro mechanickou rekanalizaci
-
-
současně platí, že čím dříve TL podáme, tím větší je šance na rekanalizaci (vlastnosti trombu a jeho „odolnost“ vůči tPA se v prvních hodinách mění)
-
s tím souvisí aktivity vedoucí k výraznému zkrácení Door To Needle Time (DTN time) ⇒ optimální transport pacienta do IC/KCC i jeho pohyb v rámci samotného centra
-
-
výše uvedené platí i pro mechanickou trombektomii → zahájit co nejdříve!
Intravenózní trombolýza |
Neselektovaní pacienti < 4.5 h od vzniku
- IV trombolýzu zahájit co nejdříve a to i tehdy, pokud je plánována mechanická trombektomie; použít lze tenekteplázu (Metalyse) nebo alteplázu (Actilyse)
- ESO guidelines 2023 preferují podání tenekteplázy
- TCD/TCCD monitorace zvyšuje pravděpodobnost rekanalizace v průběhu IVT, ale klinický benefit nebyl studiemi prokázán a sonotrombolýza není mimo studie doporučena
Neselektování pacienti > 4.5 h od vzniku
- s výjimkou okluze arteria basilaris nebyl efekt IVT > 4.5h u neselektovaných pacientů prokázán
- po uplynutí 4,5 hodinového okna je doporučeno doplnit perfúzní zobrazení (ESO gudeileines 2021)
- nicméně se zdá, že trombolýza u pacientů s wake-up strokem a normálním nativním CT je bezpečná (Armon, 2019)
- studie desmoteplázou v čase 3-9 h bez užítí CTP vyšly negativně (DIAS3 a DIAS4)
Pacieni selektovaní pomocí multimodálního zobrazení (4.5-9 hodin od vzniku / WUS / nejasná doba vzniku)
- využívány jsou pokročilé modality zobrazovacích metod (CT/MR perfúze, MR DWI/FLAIR mismatch) – viz níže
- dle metanalýzy studií WAKE-UP, EXTEND, THAWS a ECASS-4 je IVT při selekci pacientů dle zobrazovacích metod bezpečná a efektivní [Thomalla, 2020]
Endovaskulární léčba |
Mechanická trombektomie (MT)
Obsah dostupný pouze pro přihlášené předplatitele.
Intraarteriální trombolýza
- okno pro IAT je < 6 hodin od vzniku
- IAT byla nahrazena mechanickou trombektomií
- lze ji stále používat jako doplněk MT (např. k řešení distálních embolizací)
Emergentní karotická endarterektomie (CEA) |
- lze zvážit u izolované symptomatické okluze nebo významné stenózy ACI bez současné okluze intrakraniální (pokud je hemodynamická příčina aktuálního deficitu předpokládána nebo prokázána např. pomocí TCCD) → viz zde
Význam multimodálního zobrazení
-
dle guidelines nemají tato vyšetření vést k prodlevě v podání IVT !
-
je doporučeno podat bolus tPA ihned po nativním CT, CTA/CTP jsou provedeny posléze
-
v nejasných případech ale může CTA/CTP pomoci v dif. dg. (stroke mimics)
-
Obsah dostupný pouze pro přihlášené předplatitele.
- ODT (Onset to Door)
- DIT (Door to Imaging)
- DTN (Door to Needle)
- DPT (Door to Puncture)
- DRT (Door to Reperfusion)
- PRT (Puncture to Reperfusion)
- ORT (Onset to Reperfusion)
Trombolytika
- nejužívanějším trombolytikem je altepláza (ACTILYSE)
- alternativou je tenektepláza (METALYSE) (ESO guidelines 2023) (AHA/ASA guidelines 2019 IIb-BR)
- jak altepláza tak i tenektepláza jsou tkáňové aktivátory plazminogenu (tPA)
- historicky se pojem „tPA“ užíval pro označení alteplázy, protože byla dlouho jediným používaným tkáňovým aktivátorem plazminogenu
- nyní bude třeba v protokolech používat název konkrétního přípravku
- podání jiných trombolytik není zatím v rutinní klinické praxi doporučeno

![rekanalizace-_cas_original Pacienti, u kterých dojde k rekanalizaci uzavřené mozkové tepny, mají po třech měsících až 13x větší šanci, že nezůstanou invalidní [Smith, 2004]](https://www.manual-cmp.cz/wp-content/uploads/2019/11/rekanalizace-_cas_original.jpg)
![rekanalizace_cas2_original Při podání v čase 0-90 minut je šance na vyléčení dvojnásobná oproti zahájení terapie po 181. minutě [Hacke, 2004]](https://www.manual-cmp.cz/wp-content/uploads/2019/11/rekanalizace_cas2_original.jpg)