ISCHEMICKÉ CMP / AKUTNÍ TERAPIE
Intravenózní trombolýza
Vloženo 29.11.2019 , poslední aktualizace 24.07.2024
Obsah
- intravenózní trombolýza (IVT) je standardem terapie akutní iCMP → fibrinolytika viz zde
- prospěch z léčby je jednoznačný, NNT k dosažení mRS 0-1 se v publikacích liší
- okno 0-3h – NNT 10, okno 3-4.5h – NNT 19 [Brunström, 2015]
- okno 0-3h – NNT 8 , okno 3-4.5h – NNT 12 [Tsivgoulis, 2021]
- prospěch z léčby je jednoznačný, NNT k dosažení mRS 0-1 se v publikacích liší
- čím dříve je trombolýza zahájena, tím vyšší je šance na dosažení rekanalizace a je nižší riziko ICH, mortality a dependence [Emberson, 2014]
Obsah dostupný pouze pro přihlášené předplatitele.
- wake-up stroke < 4.5h od detekce příznaků (probuzení) – doporučena IVT + MT (ESO 2022)
- předpokladem pro podání IVT je splnění radiologických kritérií:
- core < 70 ml (rCBF <30% na CTP nebo ADC < 620 μm2/s)
- mismatch ratio (penumbra/core) > 1.2 – penumbra definována jako Tmax > 6s
- mismatch volume > 10 ml
- pacient indikovaný k trombolýze má být léčen v KCC / IC a po dobu minimálně 24h od zahájení léčby IVT má být hospitalizován na JIP
- při vzniku CMP v nemocnici, která nemá iktovou jednotku:
- může být IVT zahájena podle indikačních kritérií zhodnocených neurologem a po schválení postupu ve spádovém IC / KCC (Guidelines ČNS 2021)
- poté je pacient cestou ZZS transportován do spádového IC či KCC,anebo lze pokračovat v léčbě ve stávající nemocnici (podmínkou je 24h dostupnost neurologa, radiologa, CT+CTA, JIP)
- před zahájením IVT má být zajištěna okamžitá dostupnost ZZS k poskytnutí případného neodkladného transportu do IC/KCC
- při vzniku akutního mozkového infarktu v oblasti s přechodně omezenou dostupností IC/KCC (kalamita, epidemiologická situace) může být pacient k léčbě IVT neodkladně transportován do nejblíže dostupného zdravotnického zařízení, které splňuje minimální personální, technické a věcné podmínky (Guidelines ČNS 2021)
- triáž pacientů s akutní CMP dle věstníku MZ ČR 2021 viz zde
Trombolytika
- doporučeno je užití alteplázy nebo tenekteplázy; jiná fibrinolytika nejsou doporučena (ESO guidelines, 2023)
- ESO guidelines 2023 preferují užití TNK 0,25 mg/kg oproti altepláze v okně do 4.5 hodiny
- riziko komplikací je u obou preparátů obdobné (Rose, 2023)
- poznámka k pojmu tPA
- jak altepláza tak i tenektepláza jsou tkáňové aktivátory plazminogenu (tPA)
- historicky se pojem „tPA“ užíval pro označení alteplázy, protože byla dlouho jediným používaným tkáňovým aktivátorem plazminogenu; nyní je třeba tPA nahradit názvem konkrétního preparátu
Altepláza (ACTILYSE)
- altepláza (ACTILYSE) je tkáňovým aktivátorem plasminogenu a dlouhé roky byla standardem terapie akutní iCMP
- plánovaná mechanická trombektomie není důvodem k nepodání IVT !! → viz zde
- nerandomizované studie naznačují lepší výsledky u kombinované terapie [Mistry, 2017] [Goyal, 2018]
- při splnění kritérií pro indikaci trombektomie nečekat na případný efekt IVT
- v čase 0-4.5 hodiny preferovat standardní dávku 0.9 mg/kg před redukovanou (ESO guidelines 2021)
Tenektepláza (METALYSE)
- alternativou k altepláze do 4.5h je tenektepláza (METALYSE)
- geneticky modifikovaná tPA se zesílenou fibrinovou specifitou a delším poločasem, umožňujícím bolusové podání
- dle dat z registru je navíc spojena i s nižším rizikem sICH oproti altepláze
- v dávce 0.25 mg/kg bolusově je alternativou k altepláze:
- u pacientů s LVO indikovaných k MT (ESO guidelines 2023 TNK preferují)
- studie EXTEND-IA TNK prokázala lepší výsledky TNK oproti altepláze u pacientů s okluzí velké tepny a následnou MT (kompletní reperfúze 22% u TNK vs 10% u altepázy)
- metaanalýza 4 RCT prokázala větší účinnost TNK oproti altepláze u pacientů s okluzí velké tepny (LVO) [Katsanos, 2020]
- studie ExTEND-IA part 2 neprokázala větší účinnost dávky 0.4 mg/kg oproti 0.25mg/kg (Cambell, 2020)
- studie EXTEND-IA TNK prokázala lepší výsledky TNK oproti altepláze u pacientů s okluzí velké tepny a následnou MT (kompletní reperfúze 22% u TNK vs 10% u altepázy)
- randomizované studie ACT (2022) a ATTEST-2 (2023) prokázaly non-inferioritu TNK v dávce 0.25 mg/kg oproti altepláze ve standardní indikaci trombolýzy i bez následné MT
- non-inferiroritu TNK oproti altepláze prokázala i meta-analýza 5 studií [Burgos, 2019)
- u pacientů s LVO indikovaných k MT (ESO guidelines 2023 TNK preferují)
- studie NOR-TEST 2 s vyšší dávkou TNK (0.4 mg/kg) byla z bezpečnostních důvodů předčasně zastavena
ALTEPLÁZA
- NINDS – prokázán efekt tPA do 3 hodin od vzniku iCMP – mRS 0-1/3měsíce: 39% vs 26% (placebo)
- ECASS 3 – prokázán efekt tPA do 4,5 hodin od vzniku iCMP
- SITS-MOST – efekt tPA do 4,5 hodin
- analýza dat on-line registru SITS
- srovnatelné výsledky běžné klinické praxe s výsledky randomizovaných studií
- EXTEND (2018)
- okno 4.5-9, CTP mismatch ratio >1.2 + mismatch ≥ 10 ml
- mRS 0-1 /3m RR 1.44 (35.4% vs 29.5%)
- účinnost a bezpečnost IVT indikované dle CTP prokázala i metaanalýza studií EXTEND, ECASS-4/EXTEND a EPITHET (mRS 0-1, OR 1.86) [Campbell, 2020]
- WAKE-UP
- MR WITNESS
TENEKTEPLÁZA
- NOR-TEST (bolus 0.4 mg/kg, maximum 40mg vs. tPA 0.9 mg/kg)
- n=1100, okno 4.5 hodiny, median NIHSS 4
- podobné výsledky jako tPA
- EXTEND-IA TNK
- TNK 0.25 mg/kg vs tPA do 4.5 hodiny
- okluze velké tepny (LVO), podání před následnou trombektomií
- lepší výsledky než tPA
- metaanalýza 4 RCT studií u pacientů s LVO [Katsanos, 2020]
- TNK vs IVT – mRS 0-2 OR 2.06, rekanalizace 3.05
- CHABLIS (TNK v čase 4.5-24h) dle CTP
- mRS 0-1/ 90 dní: 28% u dávky 0.25 mg/kg, 49% u dávky 0.32 mg/kg group
- mRS 0-2) 46% vs 60%
- sICH 11 vs 9%
- NOR-TEST 2 part A (Norwegian Tenecteplase Stroke Trial 2) – studie předčasně ukončena pro zvýšené riziko krvácení u TNK dávce 0,4 mg/kg
Výhody a nevýhody IVT
- není třeba speciálního vybavení
- rychlé zahájení terapie
- nízká cena
- úzké terapeutické okno
- nízká účinnost u větších trombů
- údaje o rekanalizaci se liší, nicméně platí: větší tepna = nižší účinnost
- plná rekanalizace okluze terminální ACI~10%, M1~20-30%
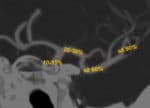
- rekanalizace (TIBI 2b/3) u okluze středně velké tepny (MeVO – většinou M2 segment) u cca 42% [Ospel, 2020]
- dle studie INTERRSECT je rekanalizace u okluze intrakraniální ACI a ACM dosaženo u 27% pacientů [Ohara, 2020]
- údaje o rekanalizaci se liší, nicméně platí: větší tepna = nižší účinnost
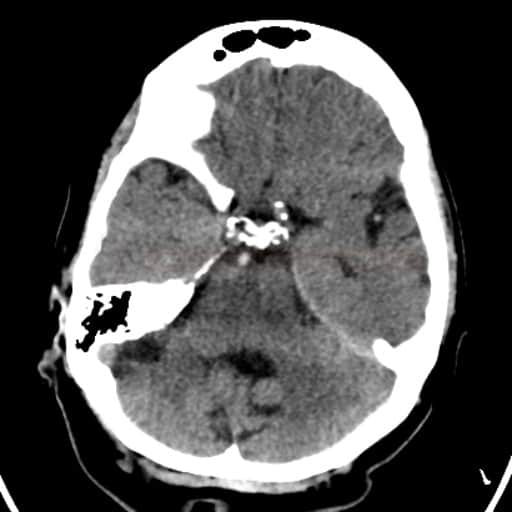
- riziko krvácení (IC, ale i systémového)
- různé definice symptomatického IC krvácení , ~ 6-7% dle definice NINDS
- četné kontraindikace (postupně se řada z nich stala relativními)
Indikace intravenózní trombolýzy
Obsah dostupný pouze pro přihlášené předplatitele.
Postup při podání IVT
| Trombolýzu zahájit co nejdříve od příjezdu pacienta do nemocnice. Žádné z vyšetření by nemělo oddálit její zahájení.
Tzv. Door-To-Needle Time ( DTN) by měl být pod 45-60 minut, u nekomplikovaných pacientů lze bolus zahájit do 10-20 minut |
Iniciální vyšetření pacienta a monitorace
- kladen důraz na ultra rychlé podání bolusu IVT (u nekomplikovaného pacienta do 10-15 minut !)
- tento postup vyžaduje logistická opatření v rámci iktového centra
- řada center již nezavádí před TL močový katetr, druhou flexilu ani neprovádí EKG
- ev. kontraindikace je dobré ověřit telefonicky či v dokumentaci ještě před příjezdem pacienta
- v rámci urychlení léčby jsou také testovány přednemocniční mobilní iktové jednotky (sanitka s CT); cost-benefit je zatím nejistý, jedna z analýz neprokázala lepší mRS 0 a 1 ve srovnání se standardní péčí, nicméně nebyl ani vyšší výskyt hematomů [Kunz, 2016]
- rychlé klinické vyšetření vč zhodnocení NIHSS, vitálních funkcí, TK+TF, ověřit čas vzniku, kontraindikace
- rychle provést CT mozku nativ (pro indikaci IVT stačí)
- není znám treshold rozsahu časných známek ischemie, který by měl vést k nepodání IVT , pokud není známa nějaká kontraindikace
- hyperdenzní znamení medie není KI IVT AHA/ASA 2019 IIa/B-NR)
- rutinní použití MR k vyloučení microbleeds není doporučeno (AHA/ASA 2019 I/B-NR)
- není znám treshold rozsahu časných známek ischemie, který by měl vést k nepodání IVT , pokud není známa nějaká kontraindikace
- vždy zvážit risk-benefit IVT (AHA/ASA 2019 I/C-EO)
- minimalizovat riziko stroke mimics (především vyloučit hypoglykémii), nápomocné jsou nálezy na zobrazovacích metodách (především CTA/CTP)
- pokud nejsou kontraindikace, pak neprodleně zahájit IVT
- není třeba čekat na výsledky koagulací, pokud není důvodné podezření na trombocytopenii či poruchu krvácení nebo pokud pacient neužívá antikoagulancia nebo je užívání antikoagulancií nejisté (AHA/ASA 2019 IIa/B-NR)
- postup při užívání DOAC → viz zde
- poté ev. doplnit CTA/CTP a zvažovat endovaskulární léčbu
Příprava infúze, dávkování
Péče během trombolýzy
- monitorace vitálních funkcí
- před zahájením IVT a v následujících 24h udržovat TK < 180/105 mmHg (ESO 2022) → viz protokol korekce TK během TL
- agresivní korekce TK v prvních 72h (TKs < 130140 mmHg) vede dle studie ENCHANTED k redukci rizika ICH (14.8% vs. 18.7%); terapie však neměla vliv na výsledný outcome (mRS/3m). Ve studii byli pacienti s lehkým a středně těžkým deficitem [Anderson, 2019]
- sledovat možné krvácivé komplikace (místa vpichu, dásně, GIT, urogenit. trakt, ev. v místě poranění) a alergické reakce vč. angioedému (→ více zde)
- monitorace NIHSS ev. GCS
- při vzestupu NIHSS ≥ 4 body (pokud není důsledkem např. pomocí TCCD prokázané reokluze) a u nově vzniklých prudkých bolestí hlavy zvážit zastavení IVT (u alteplázy) a provedení ko CT
- ev. TCCD monitorace
- u pacientů s okluzí velké tepny organizovat již při zahájení IVT endovaskulární intervenci (šance na rekanalizaci velké tepny je u samotné IVT malá, např. u okluze terminální ACI je to <10%)
- transport z IC do KCC k provedení MT má být uskutečněn neprodleně po zahájení IVT (ČNS guidelines 2021)
- transport z IC do KCC k provedení MT má být uskutečněn neprodleně po zahájení IVT (ČNS guidelines 2021)
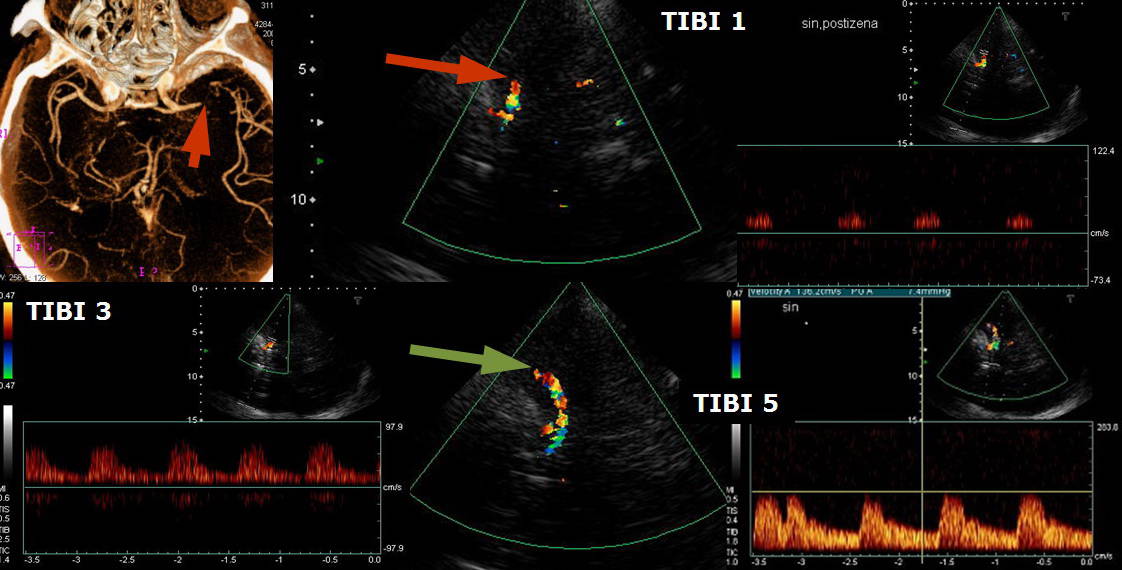
- kritéria svědčící pro přetrvávající okluzi:
- nedojde k významné regresi deficitu (snížení NIHSS o < 40%)
- na TCD/TCCD trvá TIBI ≤ 3
Po trombolýze
- odběry
- KO + koagulace (aPTT, INR, fibrinogen) za 6 a 24 hodin od TL
- kontrolní biochemie za 12-24 hodin
- kontrolní CT mozku za 22-36 hodin
- pokračovat v precizní kompenzaci TK v prvních 24 hodinách (< 180/105 mm Hg)
- PMK zavést buď před trombolýzou nebo > 60 min od jejího ukončení
- v prvních 24 hod nezavádět NGS, centrální žilní katetr a neprovádět arteriální punkce
- při vitální indikaci počkat alespoň 30 minut od ukončení infúze, APTT a INR musí být v normě
- preferovat punkci v.femoralis před v.subclavia
- zákaz aplikace i.m. injekcí během IVT a 60 min po ní
- zákaz antikoagulační terapie v prvních 24 hodinách od TL
- protidestičková léčba v prvních 24 hodinách
- nepodávat I.V. aspirin < 90 min od zahájení IVT (viz studie ARTIS) (AHA/ASA 2019 III/B-R)
- současně s IVT nepodávat abciximab
- standardně protidestičkové léky nasadit po 24h, jakmile kontrolní CT vyloučí hemoragickou komplikaci
- protidestičkovou léčbu lze podat i do 24h od podání IVT s ohledem na komorbidity, pokud má tato léčba prokazatelný benefit (např. po akutním stentingu, současný AIM apod.) (AHA/ASA 2019 IIb/B-NR)
- event. miniheparinizaci jako prevenci DVT zahájit za 24 h od IVT (po kontrolním CT)