DOPLŇKY / MEDIKACE / ANTIKOAGULACE
Timing antikoagulační terapie
Poslední aktualizace 25.11.2023, vloženo 23.10.2019
Obsah
Antikoagulace po ischemické CMP
Antikoagulace u akutní ICMP
- obecně u pacientů s akutní iCMP není okamžitá antikoagulační léčba doporučena (AHA/ASA 2019 III/A)
- heparin a nízkomolekulární hepariny (LMWH) v akutním stadiu buď nesnižují riziko časné recidivy iktu vůbec resp. je jejich efekt neutralizován vyšším výskytem hemoragií (FISS-tris) [Whiteley, 2013]
- platí to i u pacientů s fibrilací síní (studie IST ) [Saxena, 2001]
- riziko hemoragie je nejvyšší v prvních 14 dnech, u rozsáhlejších infarktů s těžkým deficitem a u pacientů s dekompenzovanou hypertenzí
- postup u pacienta s akutní iCMP užívajícího antikoagulaci je rozveden zde
- akutní antikoagulaci lze zvažit v těchto případech (efektivita není prokázána klinickými studiemi):
- extrakraniální disekce

- trombus na chlopních, srdečních dutinách či v oblouku aorty
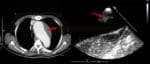
- trombotická stenóza či okluze ACC, ACI – bezpečnost a efektivita není známa (AHA/ASA 2019 IIb/C-LD)

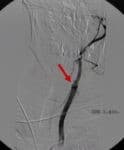
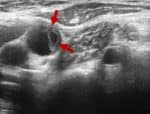
- alternativou antikoagulace může být duální antiagregace (DAPT)
- alternativou antikoagulace může být duální antiagregace (DAPT)
- TIA u pacientů s fisi (→ viz také zde)
- extrakraniální disekce
- postup:
- studie neprokázaly významný rozdíl pří použití LMWH a heparinu
- HEPARIN (u iCMP bez podání bolusu)
- CLEXANE, FRAXIPARIN s cílovým antiXa 0.5-1
- DOAC (např. u TIA při fisi)
- následně přechod na DOAC ev. warfarin (při fibrilaci síní je DOAC první volbou)
- studie neprokázaly významný rozdíl pří použití LMWH a heparinu
Zahájení antikoagulační terapie v sekundární prevenci / reinstituce v postakutní fázi
Obsah dostupný pouze pro přihlášené předplatitele.
Antikoagulace po IC krvácení
- obecné riziko rekurence ICH ~2-4%/rok (bez antikoagulace)
- riziko rekurence ICH při antikoagulační terapii závisí na příčině krvácení i konkrétním preparátu ( DOAC vs. DOAC v redukované dávce vs. warfarin)
- vyšší riziko při průkazu mikrokrvácení na MR GRE (předpoklad amyloidní angiopatie ⇒ až 7x vyšší riziko ICH)
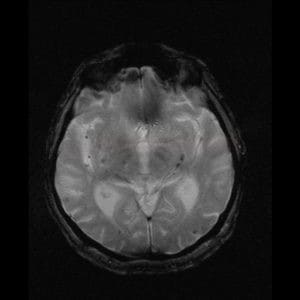
- u lobárních hematomů (> 4%/rok)
- u apolipoproteinu E4 (ApoE4)
- vyšší riziko při průkazu mikrokrvácení na MR GRE (předpoklad amyloidní angiopatie ⇒ až 7x vyšší riziko ICH)
- dle metanalýzy (převážně studií s warfarinem) znovunasazení antikoagulace prokazatelně snižuje riziko iCMP a významně nezvyšuje riziko ICH (Sembill, 2019), [Murthy, 2017]
- dle studie RETRACE resumpce antikoagulační terapie zlepšuje výsledný outcome nezávisle na typu hematomu

Obsah dostupný pouze pro přihlášené předplatitele.
