ISCHEMICKÉ CMP / NÁSLEDNÉ STAVY
Spasticita
Vloženo 20.9.2019 , poslední aktualizace 18.01.2024
Obsah
- spasticita po mozkové příhodě (PSS) je jedním z příznaků spojených s lézí centrálního (horního) motoneuronu; spolu s reziduální parézou se významně podílí na funkčním postižení
- je charakterizována zvýšeným svalovým tonusem, který způsobuje ztuhlost a obtíže při pohybu
- spasticita má tyto nežádoucí důsledy:
- omezuje sebeobsluhu a způsobuje problémy při běžných denních činnostech (ADL)
- může narušovat hygienu a ošetřovatelskou péči
- způsobuje komplikace, jako jsou proleženiny, nepohodlí a bolest nebo kožní infekce
- zpsůsobuje centrální bolest, bolest „zmrzlého ramene“ atd.
- může vést ke kontrakturám nebo subluxacím, které omezují fyzikální terapii
- kontraktura je definována jako snížená elasticita svalu, šlachy, vazu, kloubního pouzdra a kůže, která vede ke zvýšené odolnosti vůči pasivnímu protahování, podobně jako spasticita. Rozdíl mezi nimi však spočívá v tom, že kontraktury nyní nevykazují žádné změny závislé na rychlosti pohybu nebo poloze končetiny
- typicky se rozvíjí v prvních třech měsících po cévní mozkové příhodě, s různou incidencí (~ 35 %; v literatuře je však uváděno poměrně široké rozmezí) (Bochkezanian, 2018) (Malhotra, 2011)
- uváděná incidence a prevalence se značně liší v důsledku rozdílů v definici a klinickém hodnocení spasticity, jakož i rozdílů v závažnosti, lokalizaci a chronicitě CMP
- pro maximální zlepšení funkčních výsledků je zásadní včasná a agresivní rehabilitační terapie; rehabilitační programy se obvykle zaměřují na posílení postižené končetiny, snížení spasticity a nácvik kompenzačních strategií
Klasifikace
- dělení podle lokalizace léze
- mozková (kortikální, subkortikální, léze mozkového kmene)
- míšní
- podle distribuce spasticity:
- fokální
- multifokální
- segmentální
- hemispastický
- paraspastická
generalizovaná
- podle závažnosti:
- mírná (zvýšený tonus, nanejvýš mírné omezení rozsahu pohybu, mírné spasmy nebo klonus)
- středně těžká (výraznější hypertonus, větší omezení rozsahu pohybu, možnost vzniku kontraktur, problémy při uvolňování stisku ruky, chůzi a otáčení na lůžku)
- těžká (výrazný hypertonus a výrazné omezení rozsahu pohybu, kontraktury, problémy s pohybem, sezením)
- spasticita by měla být hodnocena pomocí standardizovaných validovaných klinických hodnotících škál, jako je například modifikovaná Ashworthova škála (MAS).
Klinický obraz
- v některých případech jsou projevy spasticity nenápadné, v jiných je svalový tonus zvýšený natolik, že vede až k imobilizaci kloubů
- spasticita je charakterizována zvýšením odporu při pasivním protahování svalu a tento odpor se zvyšuje se zvyšující se rychlostí protahování
- spasticita cerebrálního typu je obvykle fokální nebo multifokální, s větším podílem extenzorových spasmů, zejména na dolních končetinách
- flexorových spazmů je méně a klonus je méně výrazný
- současně se vyskytují další příznaky (pozitivní i negativní) centrální léze motoneuronu (viz tabulka)
- paréza (obrna)
- hlavní negativní projev syndromu centrálního motoneuronu a hlavní klinický projev, který si pacient uvědomuje
- porucha svalové síly se pohybuje od mírné parézy až po plegii a je obvykle hlavní příčinou postižení pacienta
- svalová síla a koordinace pohybů jsou rovněž oslabeny v důsledku ko-kontrakcí a spastické dystonie
- hyperreflexie
- spastická dystonie je na rozdíl od spasticity přítomna v klidovém stavu, kdy nedochází k volnímu pohybu; někdy se může snížit při dlouhodobém pasivním protahování
- PSS obvykle vykazuje fokální nebo multifokální vzorec, typickým klinickým obrazem tzv. Wernicke‑ Mannovo držení – flekční spasticita prstů ruky s pronační flexí v lokti, addukcí paže a vnitřní rotací v rameni, na DK je charakteristická pronační spasticita bérce s ekvinózním, inverzním postavením planty
- PSS obvykle vykazuje fokální nebo multifokální vzorec, typickým klinickým obrazem tzv. Wernicke‑ Mannovo držení – flekční spasticita prstů ruky s pronační flexí v lokti, addukcí paže a vnitřní rotací v rameni, na DK je charakteristická pronační spasticita bérce s ekvinózním, inverzním postavením planty
- ko-kontrakce
- synkineze atd.
- paréza (obrna)
- škála svalového hypertonu – Modifikovaná škála podle Ashwortha
- vyšetření rozsahu pohybu (goniometrie)
- hodnocení soběstačnosti – test funkční nezávislosti (Barthelové index, mRS)
- funkční hodnocení testované ergoterapeutem (Instrumental ADL)
- škály hodnotící bolest – vizuální analogová škála bolesti (VAS)
- skóre disability (Disability Assessment Score, DAS)
- hodnocení kvality života – například zkrácený dotazník kvality života SF-36
| Modifikovaná Ashworthova škála spasticity | |
| 0 |
svalový tonus nezvýšen
|
| 1 | mírné zvýšení svalového tonu zachytitelné na konci rozsahu pohybu vyšetřované části končetiny |
| 1+ | mírné zvýšení svalového tonu patrné po přibližně polovinu doby rozsahu pohybu vyšetřované části končetiny |
| 2 | výraznější zvýšení svalového tonu patrné v celém rozsahu pohybu, pasivní pohyb je však snadný |
| 3 | zřetelné zvýšený svalového tonu, pasivní pohyb obtížný |
| 4 | postižená část je v trvalém abnormální postavení (flexi či extenzi), pasivní pohyby obtížné do všech směrů |
[Bohannon a Smith, 1986]
| Horní končetina | addukce paže vnitřní rotace paže flexe v lokti pronace předloktí flexe ruky palec v dlani sevřená pěst „intrinsic plus hand“ |
| Dolní končetina | addukce stehna flexe v kyčli flexe bérce extenze bérce extenze nohy inverze nohy extenze palce flexe prstů |
Terapie
- léčba pacientů se spasticitou po CMP musí být individualizována a vyžaduje multidisciplinární přístup (neurolog, RHB lékař, ortoped, fyzioterapeut, pečovatel)
- v úvodu je nutné komplexní vyšetření a stanovení reálných cílů terapie
- významným cílem je zlepšení funkce ruky – úchop, držení a manipulace s předměty
- na dolní končetině může být určitá míra spasticity užitečná, neboť umožňuje stabilní stoj i při těžší paréze
Fyzioterapie
- fyzioterapii a ergoterapii indikuje neurolog/rehabilitační lékař, který dále sleduje průběh rehabilitačního procesu
- důležité je včasné zahájení individuálně zaměřené rehabilitace (od prvního dne) multidisciplinárním rehabilitačním týmem
- cílem fyzioterapie je aktivně se podílet na obnovení pohyblivosti trupu a končetin, včetně nácviku chůze, prevence kontraktur, udržení kloubní pohyblivosti a fyziologické délky končetin
- k podpoře správného funkčního postavení končetin lze použít ortotické pomůcky
- ergoterapie začíná současně s fyzioterapií; ergoterapeuti spolupracují s fyzioterapeuty a pacienty na vytvoření plánu specifického tréninku jemné motoriky na základě funkční senzomotorické terapie. Posuzují a trénují také soběstačnost v činnostech, jako je mobilita na lůžku, přesuny, vertikalizace, oblékání, osobní hygiena, orientace, komunikace a spolupráce.
Perorální medikace
- perorální medikamentózní léčba (v kombinaci s rehabilitací) stojí na prvním místě u nemocných s generalizovanou spasticitou
- u fokální spasticity po CMP není dlouhodobá perorální myorelaxační léčba indikována vůbec nebo má jen omezený význam
- přehled medikace
- baclofen
- postupně titrovat : 3 dny 2-3x 5 mg , poté 3 dny 3×10 mg, dále pak ev. á 3 dny 3×15 mg a nakonec 3x20mg
- maximální denní dávka ≤ 100 mg
- postupně titrovat : 3 dny 2-3x 5 mg , poté 3 dny 3×10 mg, dále pak ev. á 3 dny 3×15 mg a nakonec 3x20mg
- tizanidin
- iniciální dávka 2 mg 2xdenně , maximální denní dávka je 36 mg
- muscoril
- baclofen
Botulotoxin (BoNT)
Obsah dostupný pouze pro přihlášené předplatitele.
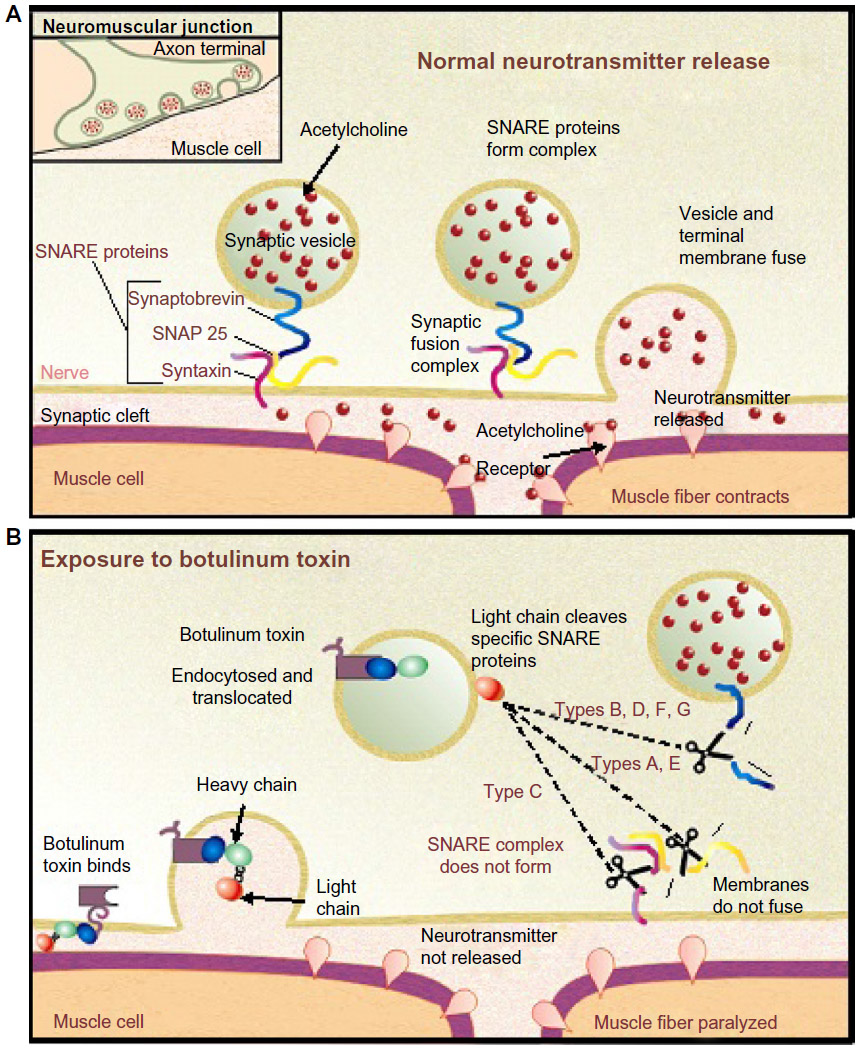
- botulinové neurotoxiny (BoNT) působí na nervosvalovém spojení tak, že inhibují uvolňování acetylcholinu, neurotransmiteru nezbytného pro svalovou kontrakci
- BoNT se s vysokou afinitou vážou na presynaptické neurony a toxin je poté internalizován do buňky mechanismem endocytózy
- po vstupu dovnitř toxin štěpí specifické proteiny SNARE (např. SNAP-25, VAMP/synaptobrevin), čímž naruší fúzi vezikul obsahujících acetylcholin s presynaptickou membránou zprostředkovanou SNARE
- v důsledku toho je inhibováno uvolňování acetylcholinu, což vede ke snížení neurotransmise na nervosvalovém spojení
- axon je nicméně schopen regenerovat proteiny SNARE, což umožňuje obnovení uvolňování neurotransmiteru (acetylcholinu) do synaptické štěrbiny
- následně se obnoví nervosvalový přenos, což vede k obnovení svalové funkce
- klinický účinek aplikace BoNT se dostaví po několika dnech, s maximálním účinkem po 3-4 týdnech a odeznívá za 3-4 měsíce. Proto většina pacientů vyžaduje opakovanou aplikaci BoNT, přičemž se doporučuje alespoň tříměsíční interval mezi jednotlivými sezeními
Obsah dostupný pouze pro přihlášené předplatitele.
Ostatní lokální terapie
Intratekální aplikace baclofenu
- tato léčba je považována za velmi účinnou metodu pro snížení svalového hypertonu, snížení frekvence bolestivých svalových křečí a zlepšení celkové kvality života
Neurochirurgická a ortopedická léčba
- přerušení DREZ (Dorsal Root Entry Zone)
- chirurgické přerušení aferentních vláken vstupní zóny zadního míšního kořene u nemocných s fokální spasticitou nohy a méně často ruky provázené chronickou bolestí. Tato indikace je velmi řídká
- transfer šlach ruky nebo nohy
Monitorace terapie
- léčba BoNT je součastí komplexní systematické péče o pacienty se spasticitou v důsledku CMP
- efekt terapie pravidelně hodnotíme