OBECNÉ POSTUPY
Management krevního tlaku u akutní CMP
Vloženo 25.10.2019 , poslední aktualizace 02.05.2022
Obsah
- zvýšený TK je běžným korelátem akutních CMP
- s výjimkou hypertenzní encefalopatie a hypertonického krvácení je vysoký TK důsledkem, nikoliv příčinou akutní neurologické situace
- příčina hypertenze je multifaktoriální
- autoregulace k zajištění CPP
- stresová reakce na bolest a strach
- ev. tzv. Cushingova reakce (hypertenze, bradykardie a poruchy dechu) při lézích v oblasti mozkového kmene či při pokročilé intrakraniální hypertenzi
- rychlé a výrazné snižování TK u všech akutních neurologických stavů, s výjimkou hypertenzní encefalopatie a SAK/ICH, může být navíc kontraproduktivní s negativním vlivem na outcome (↓CPP)
- v akutním stadiu jsou v léčbě preferovány urapidil, labetalol a enalapril
Obsah dostupný pouze pro přihlášené předplatitele.
Akutní ischemická CMP
- autoregulace je v ischemickém ložisku porušena (někdy až v řádu týdnů) a regionální perfúze je tak závislá na systémovém tlaku (regulace mozkové perfúze)
- příliš vysoký nebo příliš nízký TK jsou nepříznivými prognostickými faktory u pacientů s akutní iCMP
- hrozí hypoperfúze nebo naopak poškození HEB a progrese edému či hemoragická transformace
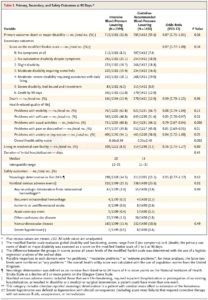
- postup v první 24-48 h viz tabulka (dle doporučení AHA/ASA 2021 a ESO 2021); obecně je vyšší TK u iCMP prospěšný, je třeba ale zvážit komorbidity a faktory, které vyžadují jeho agresivnější korekci
- v pre-nemocniční fázi není doporučeno rutinní snižování TK ani podávání glyceryl trinitratu (ESO 2021), viz také studie INTERACT4
- u neurologicky stabilních pacientů s TK >140/90 mm Hg zahajujeme restart p.o. terapie za 48-72h
- není jasné, zda chronickou p.o. medikaci přerušovat či ne (ESO 2021)
- u pacientů s dysfagií vyčkat do její úpravy ev. podávat do NGS
| IVT / mechanická rekanalizace |
|
| Konzervativní terapie |
|
(dle AHA/ASA 2019)
Intracerebrální krvácení
- při přijetí měřit TK manžetou á 5-10 minut ev. monitorovat TK invazivně
- agresivní a rychlá léčba hypertenze je zásadním terapeutickým postupem (spolu s ev. korekcí koagulačních poruch)
- ideálně léčbu zahájit do 2 hodin od vzniku ICH (AHA/ASA 2022, 2a/C-LD)
- vysoký TK je spojen se zvýšeným rizikem progrese hematomu a horším výsledným klinickým stavem
- ischemie v okolí hematomu hraje malou roli (snad jen s výjimkou rozsáhlých hematomů) a redukce TK se zdá bezpečená
- TK zkorigovat ideálně do 60 minut od přijetí (AHA/ASA 2022, 2a/C-LD)
- ideálně léčbu zahájit do 2 hodin od vzniku ICH (AHA/ASA 2022, 2a/C-LD)
- pokud lze, pokračovat v chronické p.o. medikaci, při dysfagii zahájit parenterální terapii či zavést NGS
- u hypertoniků může být cílový tlak vyšší s ohledem na změněnou autoregulaci a nebezpečí poklesu CBF
- v léčbě není doporučován nitroprusid (NIPRUS) pro možnou elevaci ICP (tato může být i po Isoketu)
- vyvarovat se náhlých poklesů či peaků, MAP udržovat > 85 mm Hg
- pokud je monitorován nitrolební tlak, pak korigovat TK tak, aby CPP byl 60-80 mmHg
| Iniciální TK 150-220 mm Hg + lehké a středně těžké krvácení |
|
| Iniciální TK > 220 mmHg nebo rozsáhlý hematom |
|
Studie ATACH
Studie INTERACT-2
Subarachnoidální krvácení
- TKs udržovat v případě neošetřeného zdroje 130-150 mmHg
- pooperačně TKs kolem 150-175 mmHg
- při vazospazmech po ošetření zdroje krvácení 180-220 mmHg (zlepšení perfúze v postižené oblasti)
- přílišná a rychlá korekce TK může být kontraproduktivní (↓CPP ⇒ riziko ischemie v důsledku vazospazmů)