ZOBRAZOVACÍ METODY / NEUROSONOLOGIE
Využití neurosonologie v intenzivní péči
Vloženo 25.11.2019 , poslední aktualizace 17.07.2021
Obsah
Monitorace nitrolební hypertenze
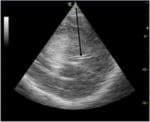
B-mode |
Posun středočarových struktur
- transtemporální přístup, thalamická rovina
- hloubka nastavení B-obrazu 15-16 cm
- bilaterálně shodný řez
- z obou transtemporálních oken změřit vzdálenost středočárových struktur (nejlépe středu III. komory) od vnitřního okraje protilehlé kosti. Obě naměřené hodnoty od sebe odečteme a výsledek vydělíme dvěma
- jiný postup je měření od sondy do středu III. komory
 [Stolz, 1999] [Motuel, 2014]
[Stolz, 1999] [Motuel, 2014]
Detekce a monitorace patologických struktur
- krvácení, absces ,tumor atd
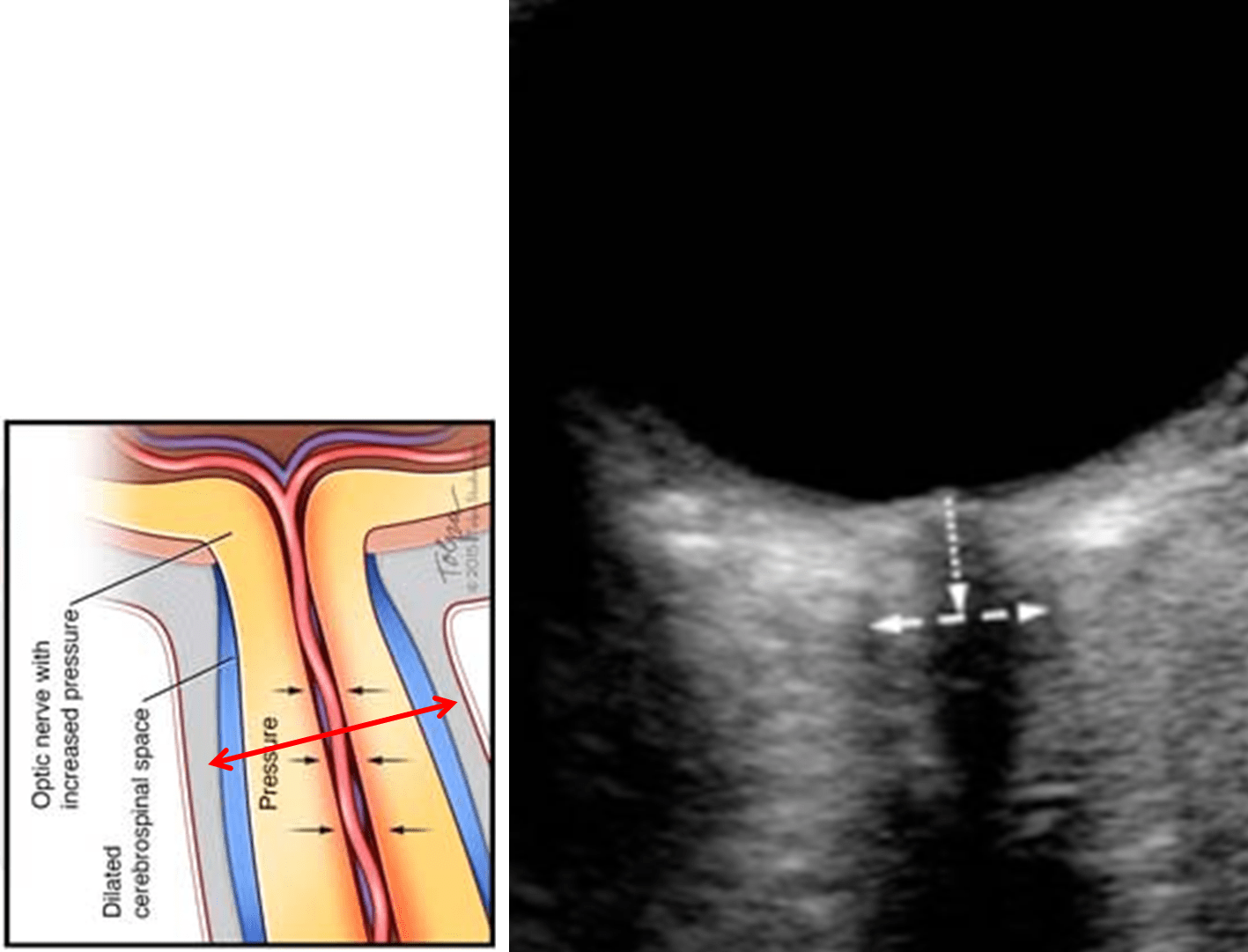
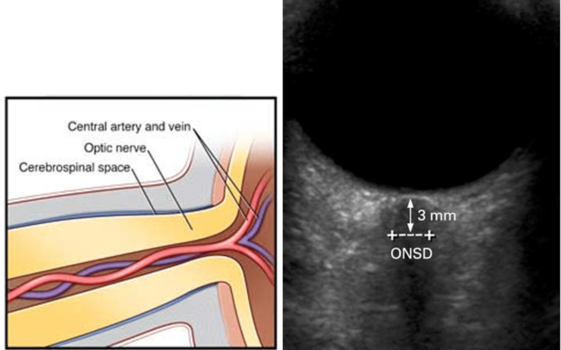
Optic nerve sheath diameter (ONSD)
- 9-12 MHz sonda, transorbitální přístup
- rozšíření pochvy n.opticus [Dubourgh, 2011]
- dynamická hodnota, která rychle reaguje na změny ICP (na rozdíl od edému papily)
- ONSD norma kolem 4.0-5.4 mm [Chacko, 2014] , horní hranice 5.5-5.7
- cut off nitrolební hypertenze > 5.7 mm
-
- 6.4 ± 0.6 mm [ Bäuerle, 2012]
- 6.3 ± 0.6 mm na MR [Geeraerts, 2008]
- cut off mozkové smrti 7,2 ± 0,4 mm [Lovrencic-Huzjan, 2012]
Dopplerovské měření
|
Alterace dopplerovské křivky v intrakraniálních tepnách
- vzestup PI a RI (daný poklesem EDV)
- postupně pokles i PSV
- při těžkých stavech až obrácení toků v pozdní systole (→ viz zde)
- orientační výpočet ICP= 10.927 x PI -1.284 (Balnerova rovnice) [Brandi, 2010]
Non-invazivní měření ICP (Vittamed)
- → princip metody viz zde
- organizována klinická studie (→ viz zde)
Diagnostika okluze, monitorace rekanalizace
- dobrá korelace TCCD s CTA (v případě periferních okluzí může být TCCD i citlivější)
- přímé známky:
| Hodnocení rekanalizace | |
| Úplná rekanalizace | COGIF 4 |
| Parciální rekanalizace | vzestup COGIF ≥1 st (ale ne na 4) |
| Beze změny | |
| Zhoršení | pokles COGIF ≥1 st. |
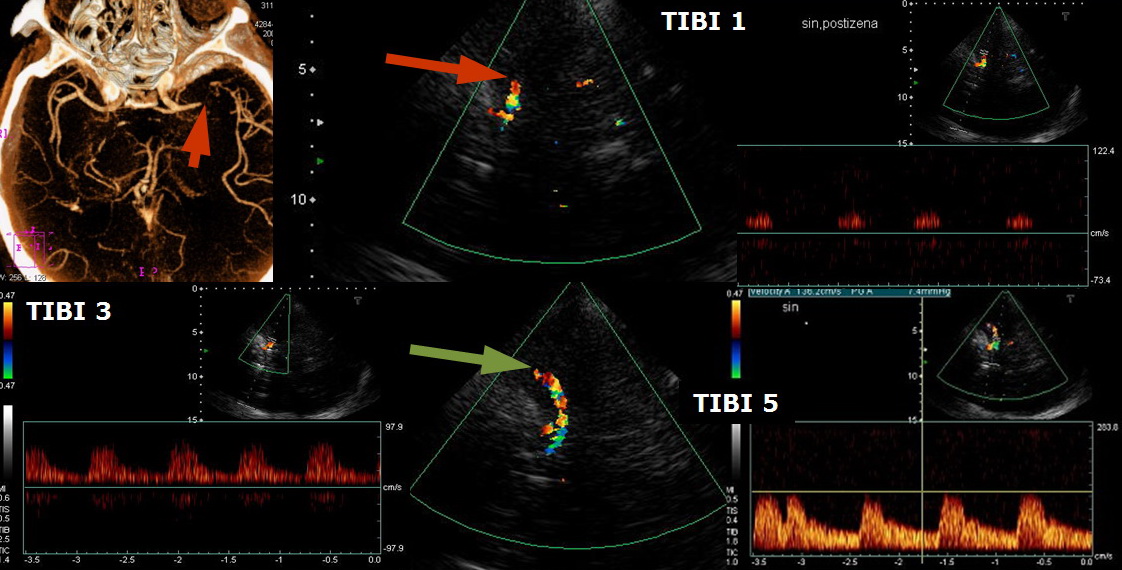
| Hodnocení rekanalizace [Clotbust, 2007] |
|
| Úplná rekanalizace | TIBI 4,5 |
| Parciální rekanalizace | vzestup TIBI o ≥1 stupeň (ale ne na 4,5) |
| Reokluze | pokles TIBI o ≤1 stupňů |
Podle [Demchuk, 2001]