ISCHEMICKÉ CMP
Tranzitorní ischemická ataka
Vloženo 27.11.2020 , poslední aktualizace 16.06.2022
Obsah
- stanovení incidence a prevalence TIA je obtížné pro nejednotná kriteria, lze předpokládat podhodnocení
- odhad 0.37-10 / 1000 obyvatel / rok (USA, Evropa)
- incidence vzrůstá s věkem
- i přes zdánlivě mírný průběh je TIA závažným prediktorem následného mozkového infarktu a smrti
-
- po TIA je riziko rekurence iCMP 8% v 1.týdnu, 11.5% v 1.měsíci a 17.3% ve 3 měsících [Coull, 2004]
-
- důraz je v současnosti kladen na urgentní došetření etiologie a rychlé zahájení terapie
-
- především u TIA do 48h je třeba diagnosticky i terapeuticky postupovat stejně jako u akutního mozkového infarktu
-
Definice
-
původní definice TIA (náhlý fokální neurologický deficit trvající < 24h, předpokládaného vaskulárního původu) je obsolentní
-
- asi 30-50% s dg TIA má nález infarktu na MR DWI
- při trvání TIA >30min je MR DWI pozitivní ve více než 60-70% případů
-
- diskutabilní je skutečná praktická potřeba přesně definovat hranici mezi TIA a minor stroke mimo klinické studie
Nová definice TIA [Albers, 2002]
Krátkodobá porucha neurologických funkcí způsobená nedokrevností mozku nebo sítnice s klinickými symptomy trvajícími obvykle < 1h, pokud není důkaz o přítomnosti mozkového infarktu
Krátkodobá porucha neurologických funkcí způsobená nedokrevností mozku nebo sítnice s klinickými symptomy trvajícími obvykle < 1h, pokud není důkaz o přítomnosti mozkového infarktu
Klinický obraz
- náhlý počátek
- rychlé a kompletní odeznění příznaků
- většinou trvá v řádu minut až desítek minut
- obvykle ložiskové symptomy jako u infarktu
-
- typicky hemiparéza
- hemihypestézie
- poruchy řeči (fatická porucha, dysartrie)
- poruchy visu (hemianopsie, monokulární slepota – amaurosis fugax)
- ataxie, dysmetrie
- vestibulární syndrom
-
- celkové příznaky (slabost, pocit na omdelní, zmatenost) nejsou pro TIA typické, uplatňují se v dif dg.
- pozitivní a globální příznaky obvykle nesvědčí pro TIA
Diagnostika
- TIA se velmi často objevuje několik hodin nebo dní před CMP; může tedy sloužit jako varování i jako příležitost včasné prevenci
- diagnostiku a terapii zahájit co nejdříve! – optimálně vyšetření cévním specialistou do 24h (TIA clinic) (ESO 2021)
- důraz na rychlost je kladen pro vysoké riziko recidivy a vzniku infarktu
- řešit lze v rámci specializované ambulance (TIA clinic) nebo hospitalizací na iktové jednotce (dle lokálních zvyklostí a preferencí pacienta)
- vzhledem k často již negativnímu neurologickému nálezu je pro diagnózu zasadní pečlivě odebraná anamnéza a s tím související dif. dg.
- zasadní je odlišení jiných stavů než TIA („stroke mimics„)
- podobně jako u iCMP nás některé další okolnosti navedou na etiologii příhody
- anamnéza palpitací, arytmií, chlopenních vad spolu s příznaky z různých povodí nás nasměrují na kardiální etiologii (TOAST 2)
- uniformní opakované ataky spíše svědčí buď o patologii na úrovni periferních tepen (větve Willisova okruhu, arterioly) nebo jiné etiologii
- lze využít škály Dawson care score a DOT TIA (Yuan, 2019)
- tranzitorní ischemická ataka (TIA) je definována jako krátká epizoda neurologické dysfunkce v důsledku ložiskové ischemie mozku, míchy nebo sítnice bez akutního infarktu nebo poškození tkáně (negativní zobrazovací vyšetření)
- jedná se o urgentní stav vyžadující rychlou diagnositku a léčbu, aby se snížilo riziko následné CMP
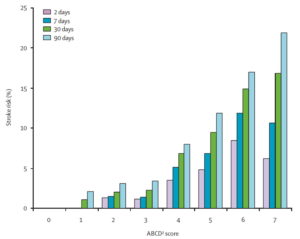
- skóre ABCD2 je jednoduchý klinický predikční nástroj, který pomáhá stratifikovat pacienty s TIA dle rizika následné CMP
- skóre je nutné používat společně s celkovým klinickým posouzením pacienta vč. nálezů na zobrazovacích vyšetřeních (mozku a cév)!
- ≥ 4 body – doporučena hospitalizace (2-denní riziko iCMP je > 4%, 7-denní riziko 5.9 %!)
|
ABCD2 score
(max 7 bodů, vysoké riziko ≥ 4 )
|
|
|
A věk ≥ 60 let
|
1
|
|
B TKs ≥ 140 mmHg nebo TKd≥ 90 mm Hg
|
1
|
|
C klinické příznaky
hemiparéza
porucha řeči bez parézy
|
2
1
|
|
D trvání obtíží
<10 min 10-59 min
≥ 60 min |
0
1
2
|
|
D diabetes mellitus
|
1
|
|
0-3
|
nízké riziko
2-denní riziko iktu: 1.0% 7-denní riziko iktu: 1.2% 90-denní riziko iktu: 3.1% |
lze došetřit ambulantně | |
|
4-5
|
střední riziko
2-denní riziko iktu: 4.1% 7-denní riziko iktu: 5.9% 90-denní riziko iktu: 9.8% |
spíše doporučena hospitalizace | |
|
6-7
|
vysoké riziko
2-denní riziko iktu: 8.1%
7-denní riziko iktu: 11.7% 90-denní riziko iktu: 17.8% |
doporučena hospitalizace |
Diagnostika v akutní fázi
- anamnéza
- popis příznaků, rychlost nástupu, trvání
- přidružené choroby, vaskulární rizikové faktory, medikace
- základní klinické interní a neurologické vyšetření
- vč. vyšetření šelestu srdečního a krkavic
- zobrazení mozku – ideálně MR DWI do 24h ev CT+CT perfúze (ESO 2021) (AHA/ASA 2013 I/B)
- zobrazení tepen – neurosono ev. CTA/MRA (akutně u recentní TIA) (AHA/ASA 2013 I/A)
- význam charakteristiky plátu a detekce mikroembolických signálů nebyl dosud definován
- při nálezu stenózy nad 50% na UZ je dop. nález potvrdit pomocí MRA nebo CTA (ESO 2021)
- laboratorní vyšetření
- KO + koagulace
- základní biochemie
- lipidy, screening na DM apod.
- EKG
- co nejdříve, poté EKG Holter ev. prolongovaná monitorace (loop recorder) na cca 3 týdny
- TTE + ev. TEE srdce (PFO, aortální pláty, intracardiální léze, upřesnění TTE nálezu)
- ev. EEG při dif dg rozpacích (stroke mimics)
Diferenciální diagnostika
→ stroke / TIA mimics viz zde