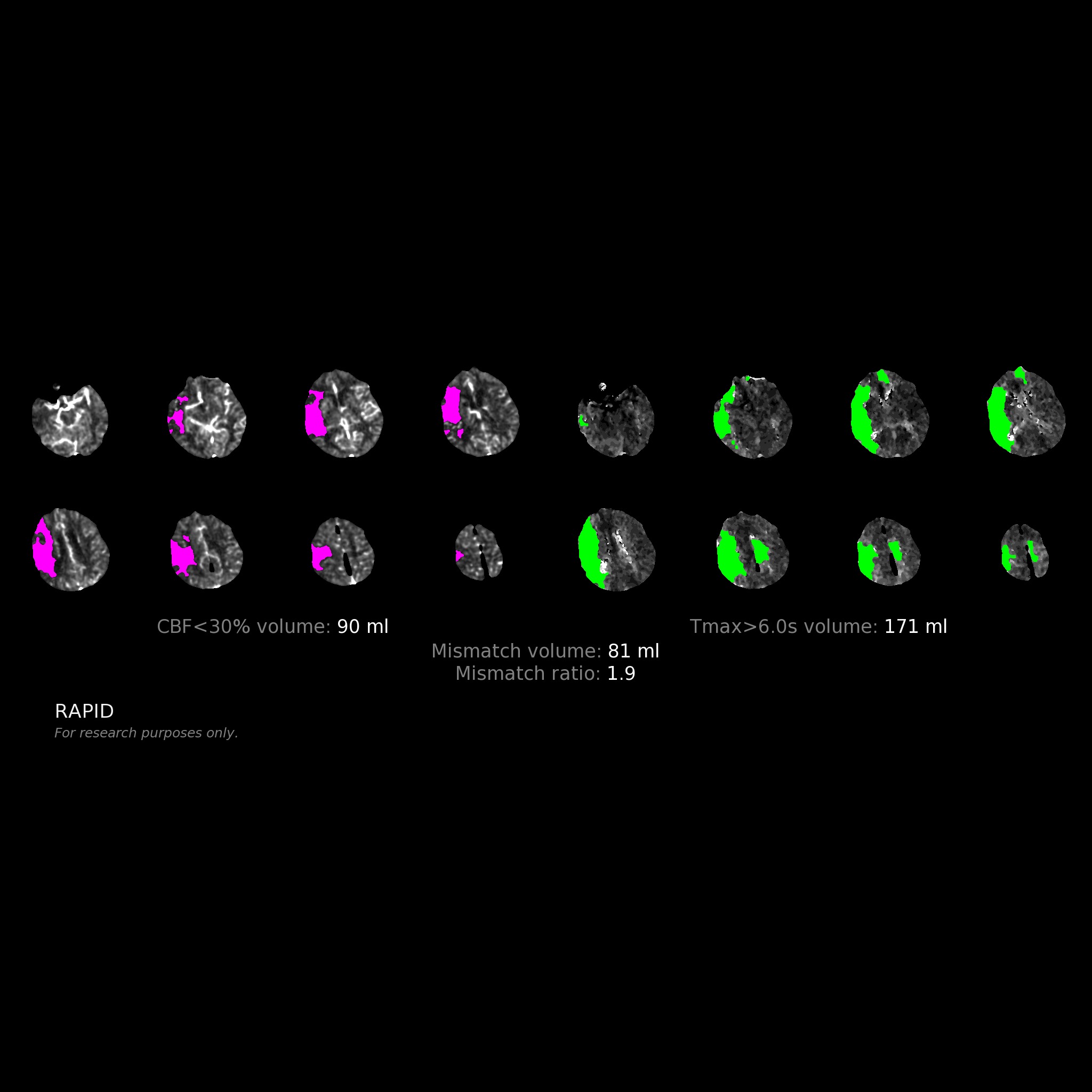
ISCHEMICKÉ CMP / AKUTNÍ TERAPIE
Trombolytické protokoly
Vloženo 30.09.2019 , poslední aktualizace 04.06.2021
Obsah
Protokol korekce TK v průběhu trombolýzy
Před zahájením infúze s tPA a 24 hodin po ní udržovat TK < 180/105 mm Hg
- k dosažení cílového tlaku lze před trombolýzou použít i.v. antihypertenziva
- jejich podání nesmí vést k rychlému poklesu TK (hypoperfúze → selhání kolaterálního zásobení)
- nesnažit se v prvních 48 hodinách o plnou korekci TK (ideálně na 140-160/90-100mmHg)
- zvlášť u velkých ischemií je třeba vyšší TK k zajištění CPP
- léky první volby: urapidil (EBRANTIL) , enalapril (ENAP) a labetalol (TRANDATE)
- monitorace TK v prvních 24 hodinách po TL:
- 0-2h: á 10-15 minut
- při dekomp hypertenzi á 3-5 minut do stabilizace dávky antihypertenziva i TK
- 2-24h: á 30 minut (dle medikace a aktuálního TK ev. častěji)
- 0-2h: á 10-15 minut
- parenterální medikaci podávat jen po nezbytně nutnou dobu
- po 24 hodinách zahájit šetrnou perorální medikaci (např ACE-I, Ca-blokátory, sartany ev. v kombinaci s diuretikem) a postupně redukovat medikaci parenterální → viz zde
- Ebrantil: koarktace aorty, AV bloky II a III stupně, aortální stenóza. Kombinací s metoprololem (Betaloc) může dojít k zesílení bradykardizujícího účinku
- Enap: angioneurotický edém (i v anamnéze), porfyrie
- Isoket: užívání inhibitorů fosfodiesterázy (sildenafil), hypertrofická obstrukční kardiomyopatie, konstriktivní perikarditida
- Betaloc: astma bronchiale, AV bloky II. a III. stupně, významná bradykardie (TF <60/min) před zahájením terapie, nedostatečně kompenzovaná srdeční slabost, syndrom chorého sinu
- Nipruss: koarktace aorty, Leberova atrofie optiku, tabáková amblyopie, nedostatek vitaminu B12, metabolická acidóza, hypotyreóza, intrapulmonální arteriovenózní shunty, těžké jaterní selhání, léčba sildenafilem, hypotenze, těžké stenotické chlopenní vady, hypertrofická obstrukční kardiomyopatie
TKs 180-229 mmHg / TKd 105-139 mmHg
TKs > 230 mmHg / Tkd > 140 mmHg
ISOKET 0.1% , NIPRUSS
- účinek je u obou okamžitý
- efekt do 30 minut
Nežádoucí účinky trombolýzy
Hypofibrinogenémie po aplikaci tPA
|
- většinou dochází jen k malému poklesu hladiny fibrinogenu a dalších koagulačních faktorů v krvi, takže již krátce po IVT lze přikročit k eventuálnímu urgentnímu chirurgickému výkonu
- u hypofibrinogenémie je malá korelace nízkých hladin fibrinogenu (norma 1.8-4g/l) s rizikem ICH
- vyšší riziko krvácení většinou až při hladině < 1 g/l
- častá je spontánní úprava do 24-48 hodin
- při krvácivých projevech či přetrvávající nízké hladině (< 1 g/l) je nutná substituce:
-
-
obsah fibrinogenu: 900-1300mg /1g
-
úvodní dávka 1-2 g, infuzní podání musí být pomalé ~ 5 ml/min
-
přípravek rozpustit (1g /50ml aqua pro injectione)
-
před podáním zahřát na pokojovou nebo tělesnou teplotu.
-
-
-
obsah fibrinogenu: 2mg/ml
-
v úvodu podat 200-400ml a dále dle stavu pacienta
-
Menší krvácení v místě vpichu, z dásní, hematurie
|
- u pacientů léčených IVT průběžně pátrat po krvácení v místě vpichu, z dásní a z GIT nebo UGT
- při menším krvácení (např. z dásní) podávání t-PA není třeba přerušit
- nutná pečlivá monitorace pacienta, při progresi viz následující bod
- vhodná kontrola koagulace a trombocytů
- k posouzení, zdali přetrvává účinek trombolytika, lze stanovit:
- trombinový čas (TT) a hladinu fibrinogenu v plazmě
- ev. hladinu FDP (fibrin degradační produkty)
- euglobulinovou fibrinolýzu (vyšetření časově náročné, zkrácená verze cca 60 minut)
Masivní krvácení extracerebrální, podezření na krvácení intracerebrální
|
-
okamžitě přerušit aplikaci t-PA
- kontrolní odběry (KO, koagulace, fibrinogen)
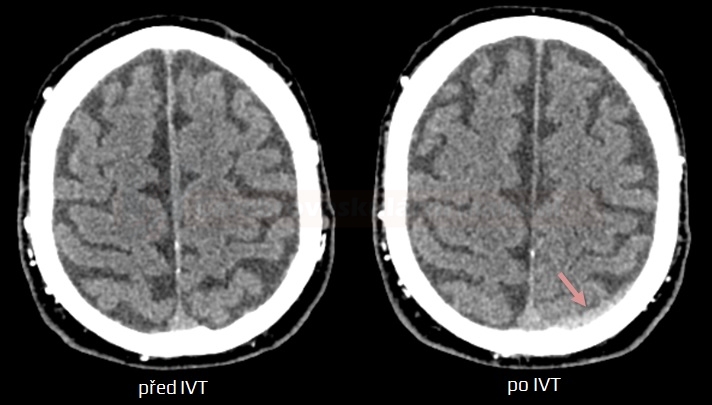
- akutní CT mozku
- hemoragický infarkt → klasifikace IC krvácení po TL
- SAK
- SDH nebo EDH
-
substituce koagulačních faktorů není vzhledem ke krátkému biologickému poločasu léku zpravidla nutná, dle potřeby lze podat:
Substituce koagulačních faktorů
-
-
v úvodu podat 200-400ml a dále dle stavu pacienta
-
ev. až do dávky 20 ml/kg
-
-
- koncentrát 4F–PCC
-
25 IU/kg i.v. rychlostí 60j(2ml)/min (600jj=20ml)
- při těžké hypofibrinogenémii HAEMOCOMPLETTAN P/HS (1amp=1g)
Syntetická antifibrinolytika
-
- 10mg/kg (amp=500 mg) inj. i.v. během 10 min (rychlost < 100mg/min) á 8h
-
redukce dávky u nefropatie !
-
kyselina ε-aminokapronová
-
není u nás k dispozici
-
-
ANTILYSIN SPOFA (aprotinin) inj. (10 tis. trypsin inhibičních jednotek-TIJ v 1 ml)
-
bolus 100 tis. TIJ (10ml) i.v. + infúze 200-300 tis. TIJ (v 5% glukóze) během 3-4 hodin
-
není u nás k dispozici
-
Orolinguální angioedém (anafylaktoidní reakce)
|
-
angioedém (incidence ~ 1-5%), častěji u pacientů užívajících ACEI (RR 13.6!) a u pacientů s lézi frontálního laloku a operkulo-inzulární oblasti (RR 9) [Hill, 2003] [Fröhlich, 2019]

- často postižena jen polovina jazyka (kontralaterálně k lézi) nebo pouze ret
- v.s. se jedná o anafylaktoidní (tedy nikoliv anafylaktickou) reakci – aktivace komplementového systému a kininové kaskády plazminem
- aktivace komplementu způsobuje degranulaci mastocytů s uvolněním histaminu ⇒ vazodilatace
- aktivace kininové kaskády vede ke zvýšení hladiny bradykininu, který způsobuje vazodilataci (vyšší prevalence u pacientů užívajících ACEI může být způsobena inhibicí plazmových kináz, které zodpovídají za odstraňování bradykininu) [Gauberti, 2018]
- bradykinin je dáván též do souvislosti s nežádoucími účinky tPA na CNS (↑ riziko ICH, větší edém) [Gauberti, 2018]
Obsah dostupný pouze pro přihlášené předplatitele.
Terapie
-
zastavit infúzi tPA
-
ihned i.v podat:
- PROTHAZIN (prometazin) 1 amp/25mg i.v. nebo DITHIADEN (bisulepin) 1 amp/1mg i.v.
- QUAMATEL (famotidin) 20 mg i.v inj.
- SOLU-MEDROL (methylprednisolon) 125 mg/2ml i.v. , ev. opakovat
- ev. ADRENALIN inj. im./sc. 0.3-0.5 ml
- u angioedému spojeného s ACE-I lze ev. podat selektivního antagonistu bradykininového B2 receptoru – FIRAZYR (icatibant)
- 30 mg /3ml s.c. v abdominální oblasti, ev. zopakovat za 6 a 12h
- u nás není k dispozici
- dle průběhu včas indikovat OTI
- vyšší riziko je u edému larynxu, orofarynxu a při rychlé progresi
Méně časté komplikace
|
-
nevolnost, zvracení, třesavka, vzestup teploty, kopřivka, bolest hlavy, křeče, zmatenost
-
léčba je symptomatická
-
zastavení infúze dle závažnosti NÚ