ISCHEMICKÉ CMP / KOMPLIKACE
Komplikace akutní iCMP
Vloženo 26.11.2019 , poslední aktualizace 10.08.2021
Obsah
- standardně je neurologický deficit maximální při vzniku CMP a v následném období (v řádu týdnů-měsíců) dochází k jeho částečné úpravě
- u řady pacientů nicméně dochází v akutním stadiu k dalšímu zhoršení jejich stavu
- progrese ložiskového neurologického deficitu nebo nový neurologický deficit
- kvantitativní nebo kvalitativní porucha vědomí (delirium)
- epileptické záchvaty
- zhoršení interního nálezu
- komplikace lze rozdělit na intrakraniální a extrakraniální
Diagnostika
- interní a neurologické vyšetření
- globální x fokální deficit?
- delirantní syndrom (ICU-CAM)?
- NIHSS, Beneš-Drábek
- kontrola vitálních funkcí, sat O2, TK+TF
- pátrat po diskrétních přízancích fokálních zachvatů (např. záškuby koutku)
- zkontrolovat medikaci (sedativa, léky provokující delirantní syndrom)
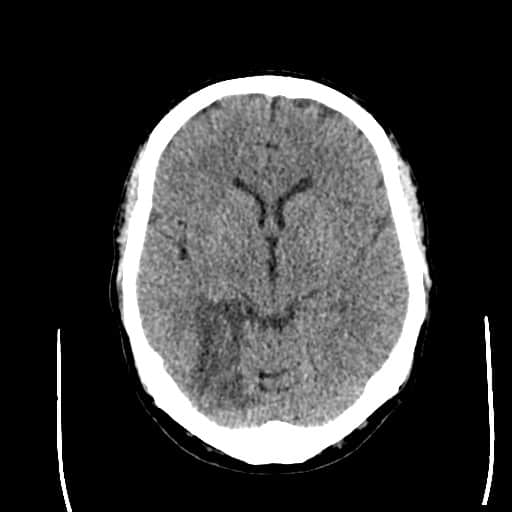
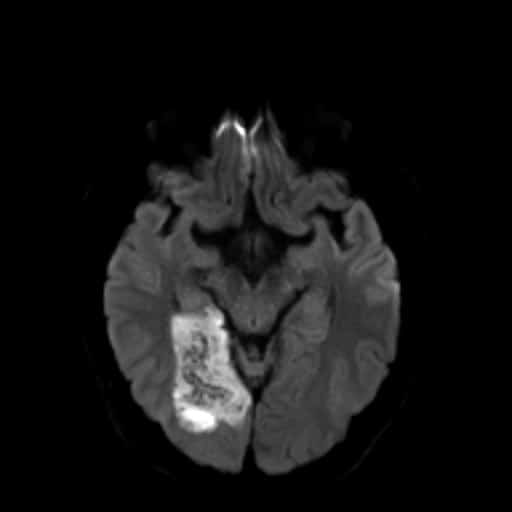
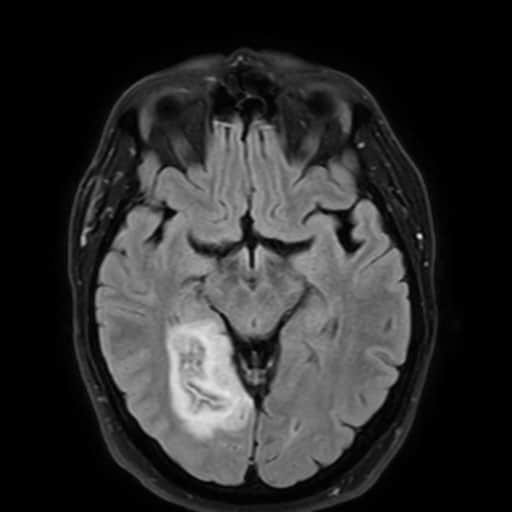
- kontrolní CT/MR mozku (edém s expanzivním chováním? hemoragie? nový infarkt?)
- kontrolní zobrazení tepen (neurosonologické vyšetření / MR / CT angiografie)
- okluze? reokluze?
- významná stenóza?
- selhání kolaterál?
- EEG (ev. EEG monitorace)
- interní vyšetření
- EKG
- radiodiagnostika
- RTG S+P, ev SONO/CT břicha, hrudníku
- laboratorní vyšetření
- základní biochemie a KO
- ASTRUP
- CRP ev prokalcitonin
- kardioenzymy
- ev. Mg, Ca, amoniak
- mikrobiologické vyšetření
- odběry sputum, moč, stěry na kultivaci
- hemokultury
Komplikace cerebrální
- u ~30 % akutních iCMP dochází k progresi ložiskového deficitu, kvantitativním i kvalitativním poruchám vědomí
- zhoršení může probíhat plíživě (typicky např. při nárůstu edému, progresi trombu) nebo skokově (nová embolizace, náhlé selhání kolaterál, krvácení apod)
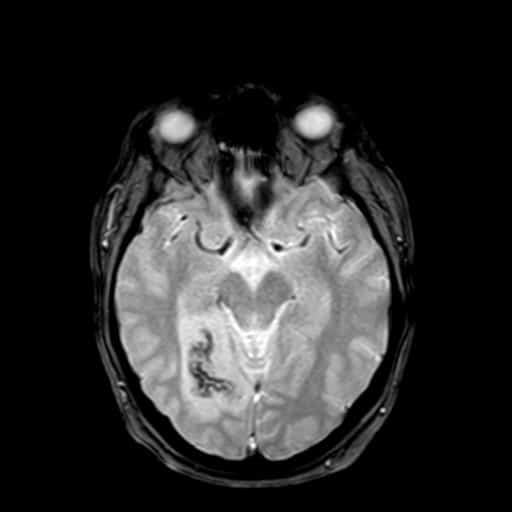
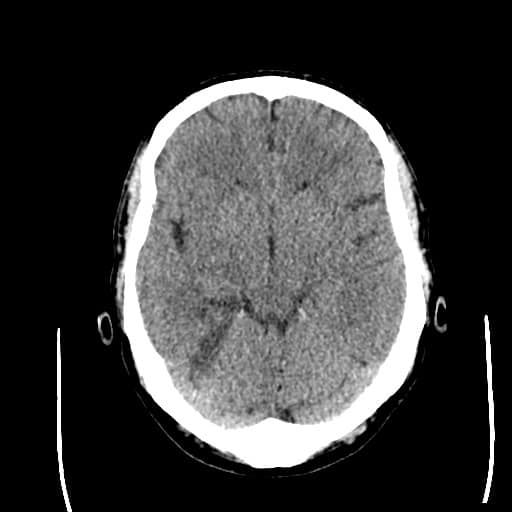
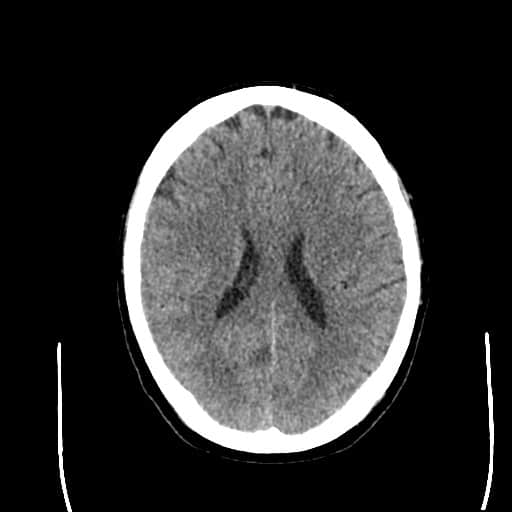
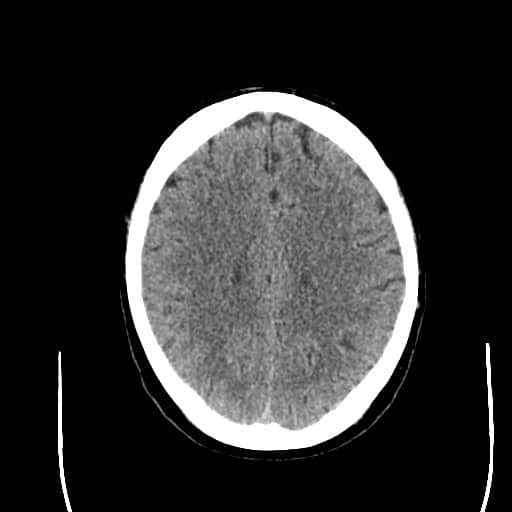
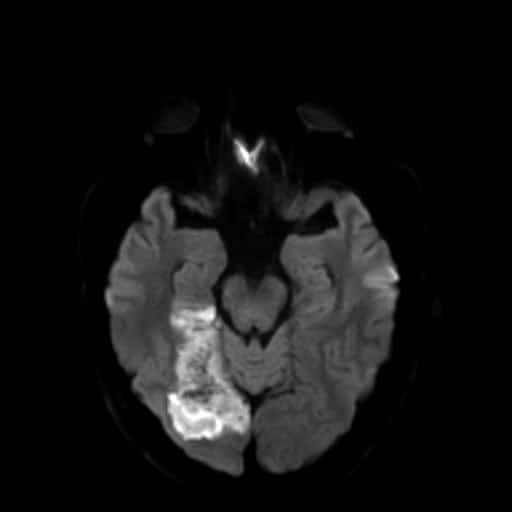
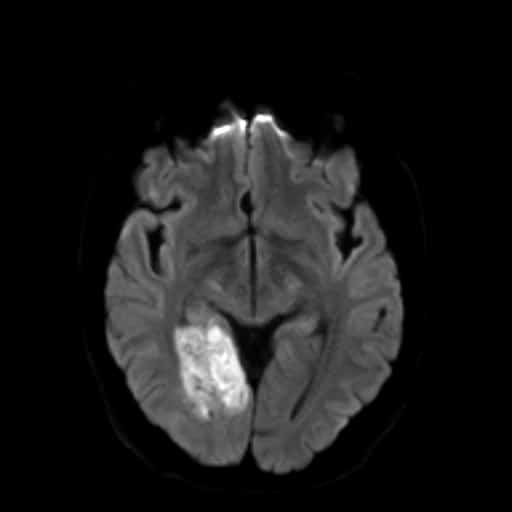
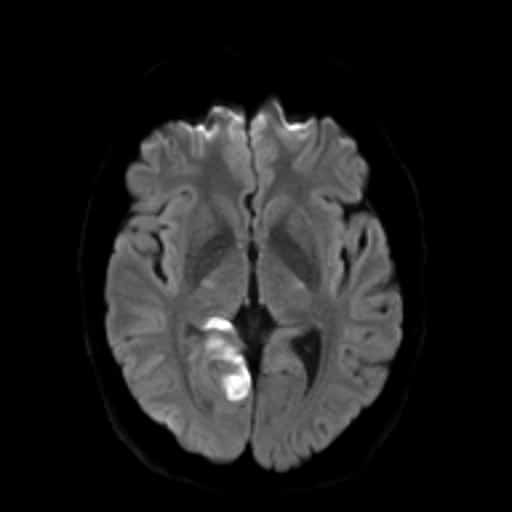
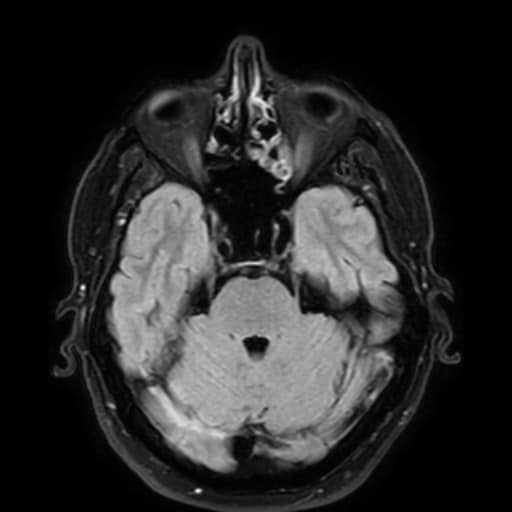
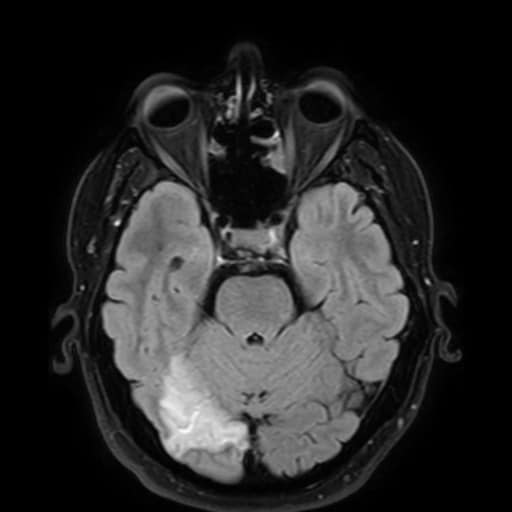
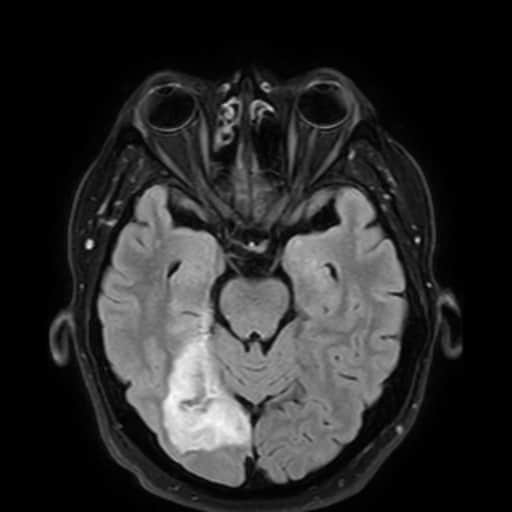
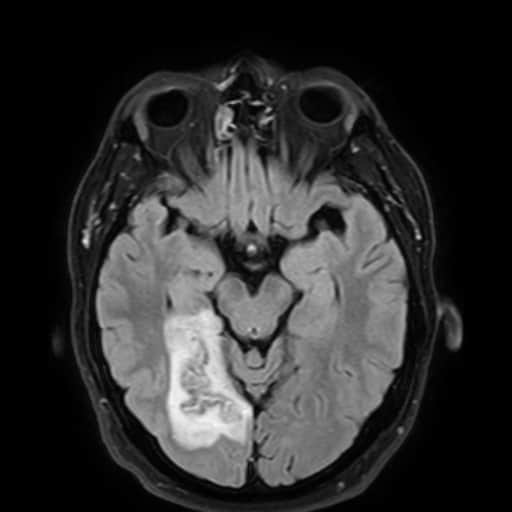
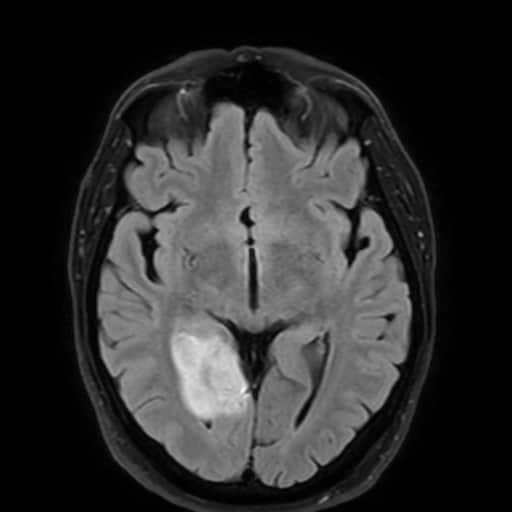
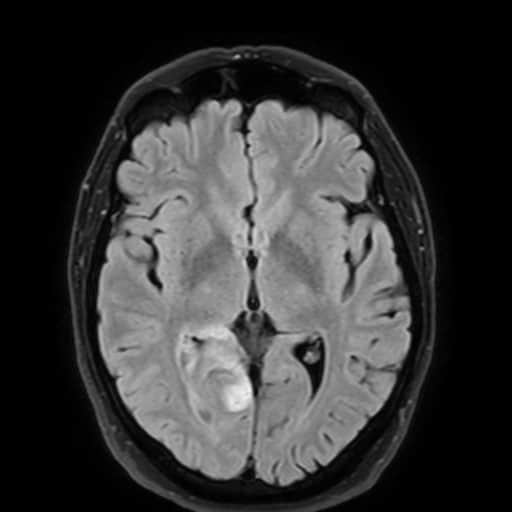
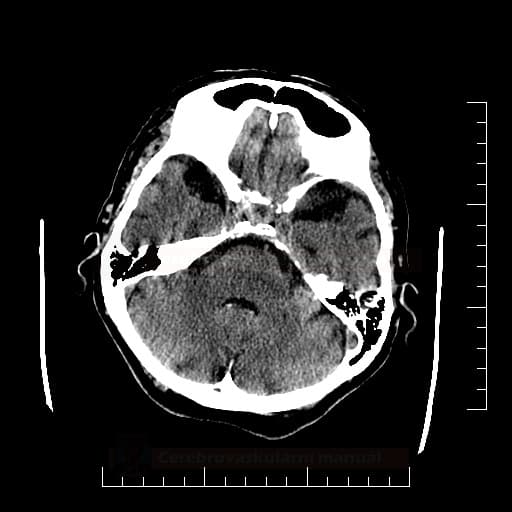
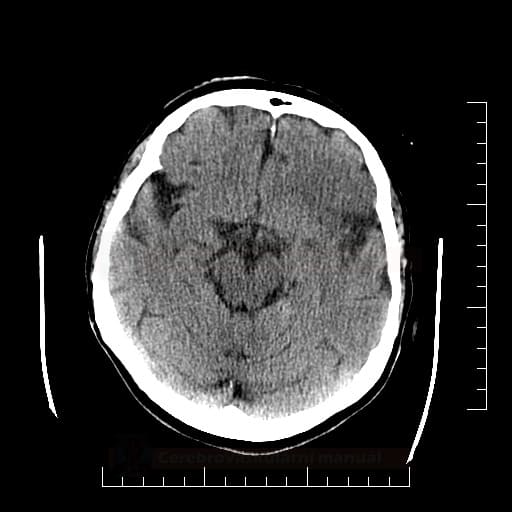
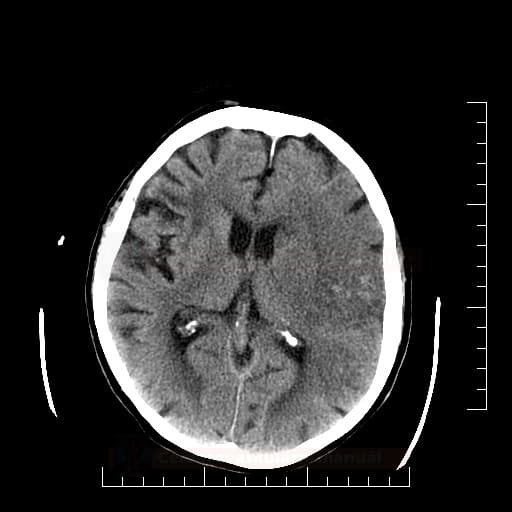
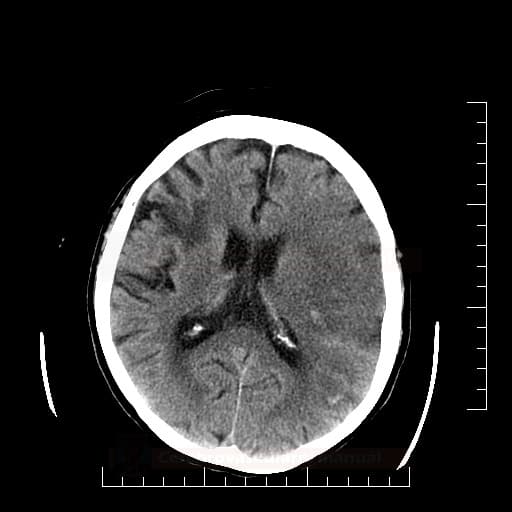
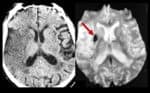
Hemoragická transformace ischemie
|
- snadná detekce na CT, ještě senzitivnější je MR GRE
 [Arnauld, 2003]
[Arnauld, 2003] - rozvoj nejčastěji v prvních 48 hodinách, vyšší riziko po rekanalizační terapii a při časné antikoagulaci
- většina transformací je asymptomatická
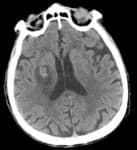
- při větším rozsahu krvácení je nutno vysadit antiagregaci/LMWH
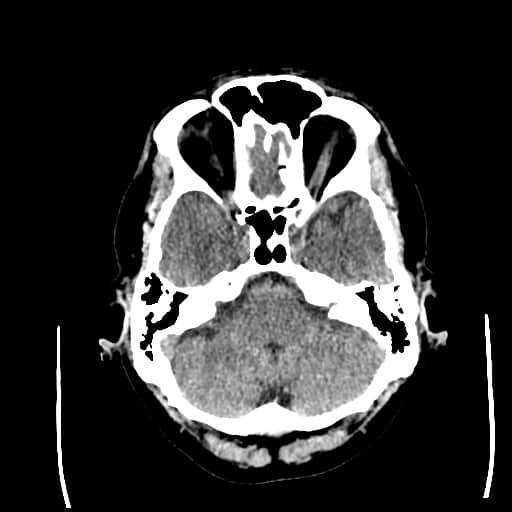
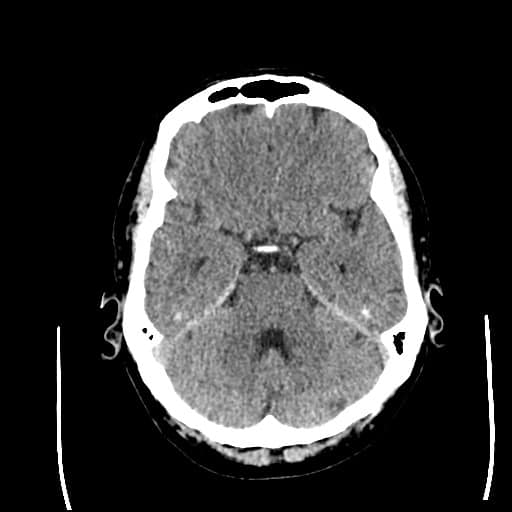
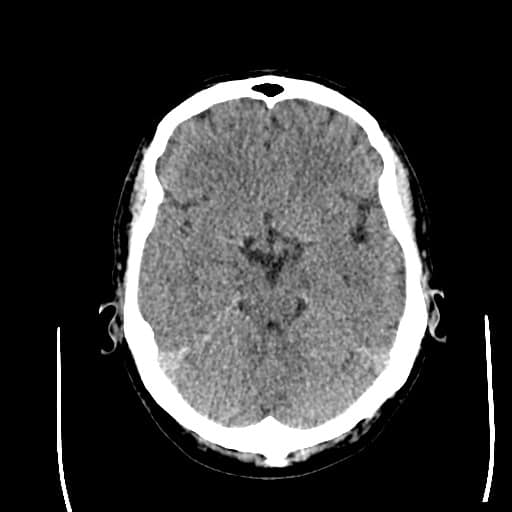
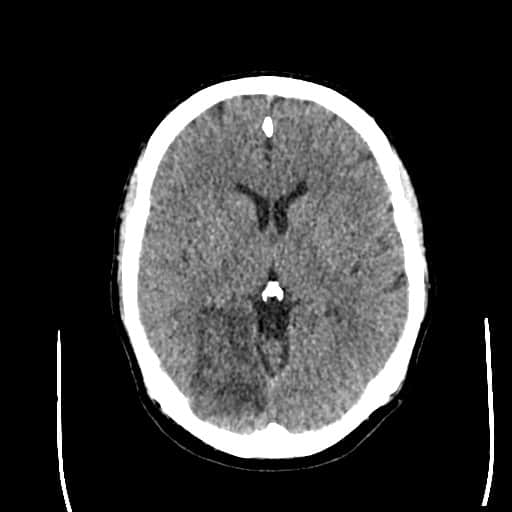
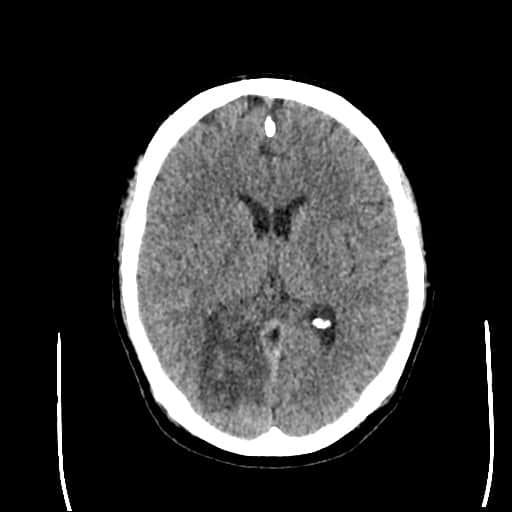
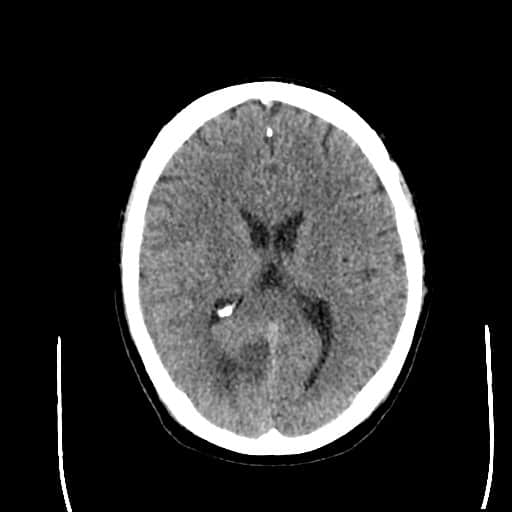
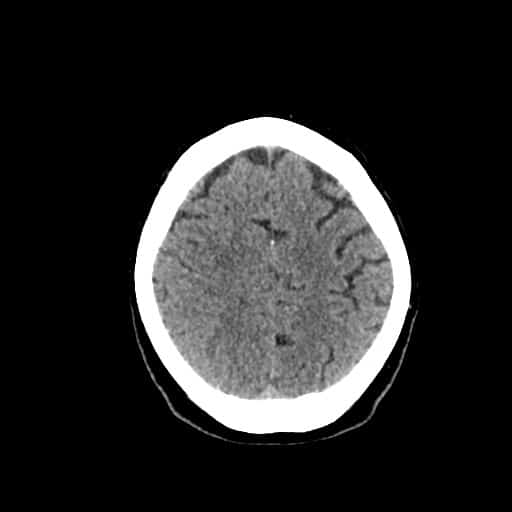
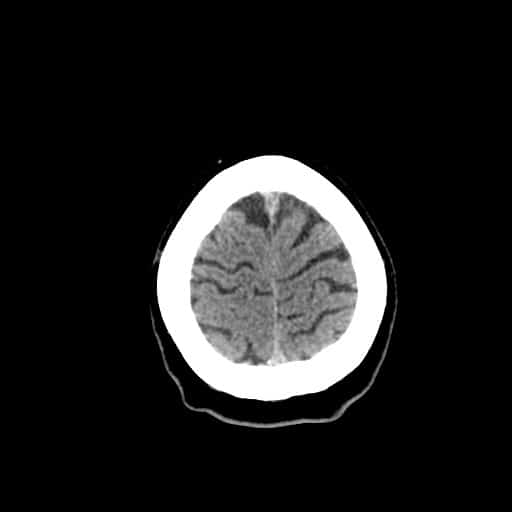
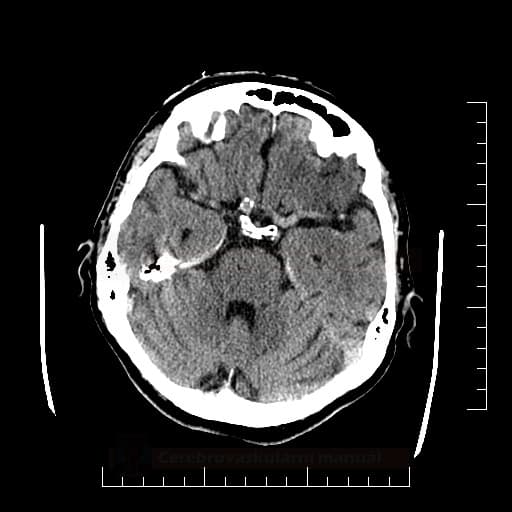
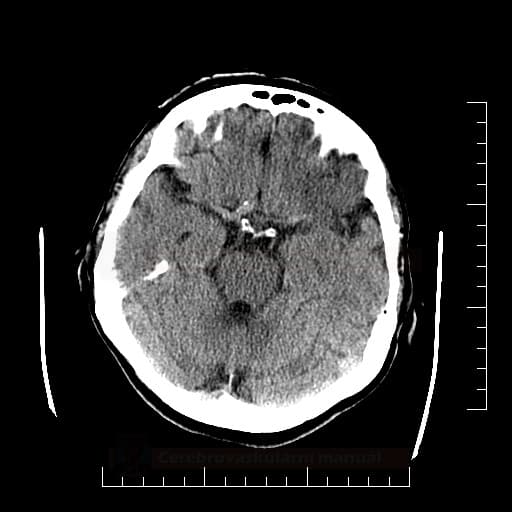
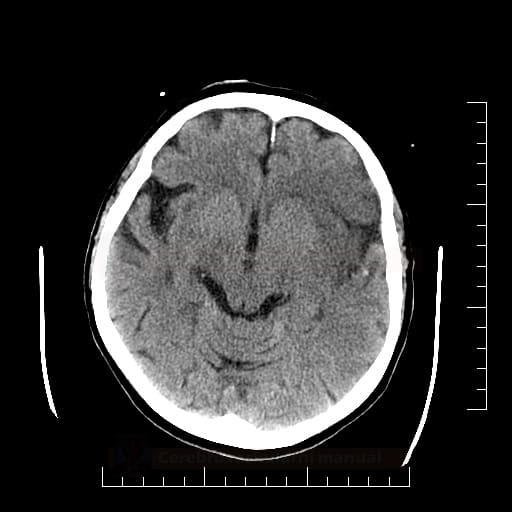
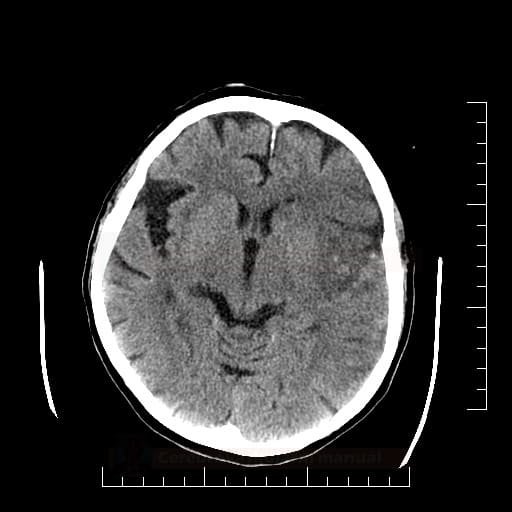
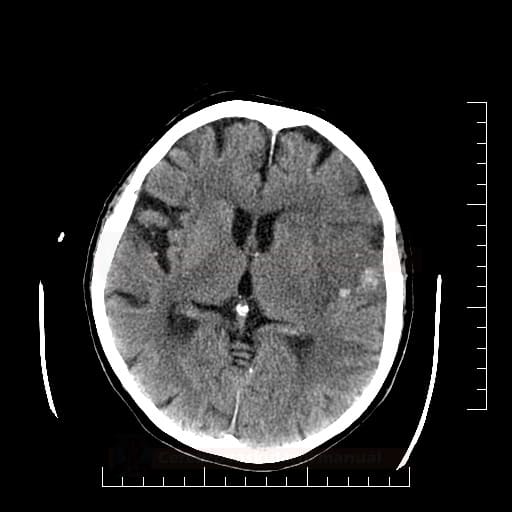
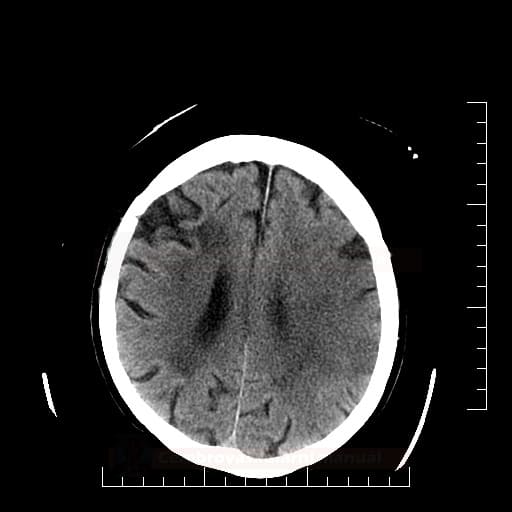
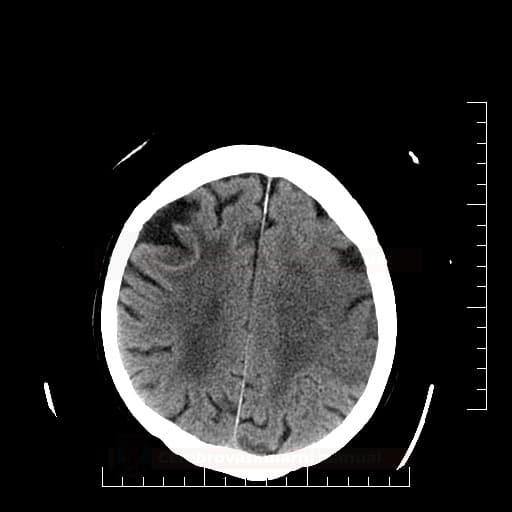
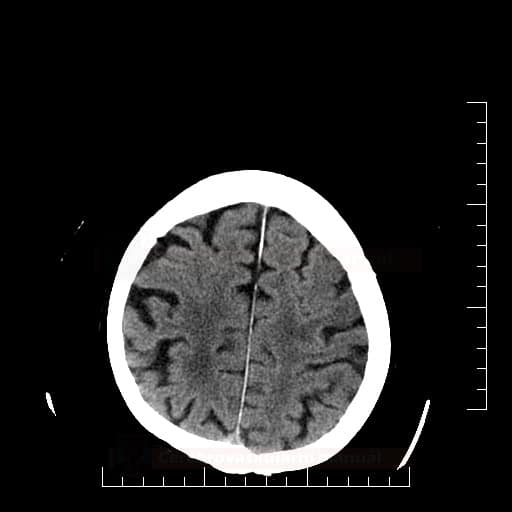
Edém mozku, nitrolební hypertenze
|
- rozvoj většinou 2-5. den, zprvu intracelulární (cytotoxický), od 5.dne vasogenní složka
- závažnější edém lze očekávat u větších ischemií supratentoriálních a dále u cerebellárních infarktů
- klinický průběh:
- rapidní, fulminantní progrese stavu během 24-36h
- postupná progrese během několika dní
- iniciální zhoršení s následným plateau a postupným lepšením v průběhu týdne
- efektivita farmakoterapie je nejasná (AHA/ASA 2013 IIb/C)
- v případě rozvoje akutního hydrocefalu na podkladě iCMP v zadní jámě je doporučena komorová drenáž (AHA/ASA 2013 I/C)
- v případě maligní ischemie včas rozhodnout o dekompresní kraniektomii
Akutní symptomatické epileptické záchvaty (ASZ) |
- dle různých zdrojů tvoří až 60% všech ASZ
- převážně fokální záchvaty s ev. sekundární generalizací
- 50-70% ASZ proběhne v prvních 48 hodinách od vzniku CMP
- riziko ASZ stoupá u větších lézí a při postižení kortexu
- profylaktické podávání AE není doporučeno (AHA/ASA 2013 III/C)
Delirantní syndrom |
- přímý důsledek mozkové léze
- extracerebrální příčina (metabolické poruchy, abstinenční syndrom, infekce atd.)
Hypoperfúze při hypotenzi |
- zvlášť u extra-i intrakraniálních stenóz hrozí selhání kolaterálního oběhu
- udržovat MAP u normotoniků >110 mmHg, u hypertoniků > 130mmHg v prvních 24 hodinách
- ev. podat plasmaexpandery / vasopresory
Obsah dostupný pouze pro přihlášené předplatitele.
Komplikace extracerebrální
Infekce/sepse |
- nejčastěji respirační infekce
- aspirační bronchopneumonie BP (včasná detekce polykacích obtíží, indikace NGS)
- uroinfekce (PMK)
- sepse z žilních katetrů
Kardiovaskulární komplikace |
- řada srdečních onemocnění (chlopenní vady, fibrilace síní, infarkt myokardu) je významným rizikovým faktorem či příčinou iCMP
- současně může akutní CMP vyvolat srdeční dysfunkci (např. arytmie) či vést k dalším kardiálním komplikacím
Kardiální selhání
- dekompenzace premorbidní kardiomyopatie (KMP) či městnavého srdečního selhání
- rizikový faktor zhoršující morbiditu i mortalitu CMP
- akutní dekompenzace v důsledku IM, tachyarytmií, převodnění, antiedemové terapie
- akutní stresová KMP (TakoTsubo)
- balonovité vyklenutí apikální části komory, elevace ST úseku s neg T vlnami ve V3 a V4
- enzymy jsou normální
- častěji postiženy ženy
ICHS / infarkt myokardu (IM)
- IM s hypokinesou může být zdrojem kardioembolizace, IM ale může být i důsledkem iCMP (autonomní dysregulace, stresu)
- častý je náleze elevace kardiální enzymů v důsledku neurogenního pokození myokardu (myocytolýza), je vždy nutné vyloučit ischemii v důsledku postižení koronárních tepen
- výskyt častější u polymorbidních pacientů s dříve diagnostikovaným onemocněním koronárních tepen, diabetem, hyperlipidémií, chorobou periferních tepen
Dekompenzovaná hypertenze
- až v 80% dochází k dekompenzaci hypertenze nebo hypertenzní krizi
- etiologie komplexní (kompenzační mechanismus při poruše autoregulace v ischemickém ložisku, stresová reakce)
→ postup při léčbě hypertenze v akutním stadiu CMP
Arytmie
- nejčastěji supraventrikulární
- sinusová tachykardie
- fibrilace síní
- mohou vést k hemodynamické instabilitě, kardiálnímu selhávání s plicním edémem apod.
- fibriliace siní zvyšuje riziko trombembolizace
Respirační komplikace |
- hypoxie vede k progresi poškození mozku s přechodem penumbry do nekrózy a klinicky ke zhoršení neurologického deficitu
- porucha toalety dýchácích cest
- zahlenění, obtížně odkašlání (bulbární syndrom, somnolence) ⇒ hyposaturace, hyperkapnie (ASTRUP)
- často nasedající bronchopneumonie
- aspirační pneumonie
- často kombinace aspirace a zahlenění/obtížného odkašlaní
- zvýšené riziko u bulbárních syndromů a somnolentních pacientů
- prevence: screening dysfagie → viz zde
- centrální poruchy dýchání
- plicní edém, atelektázy, plicní embolie
- dekompenzace astma bronchiale (cave betablokátory)
Urogenitální komplikace |
- inkontinence moči
- infekce urogenitálního traktu (až v 15%)
- mohou vést ke zhoršení klinického stavu
- prevence:
- omezit katetrizaci
- preventivně užívat močová antiseptika
- cílenou léčbu pak nasadit až po kultivaci moči
- využít tzv. antimikrobiálních katétrů (potažených antibiotiky)
Ostatní |
Psychické komplikace (deprese, úzkost)
- deprese po CMP (Post Stroke Deprese – PSD) až u 33 % pacientů
- depresivní pacienti hůř rehabilitují, mají nižší spolupráci i při medikamentózní léčbě a ve srovnání s nedepresivními nemocnými dosahují nižší úrovně výsledného stavu.
- důležitá je včasná medikamentózní léčba (tricyklika, SSRI, SNRI)
Dekubity
Pády
Bolest
- vyloučit frakturu, luxaci (často po úvodním pádu v důsledku náhle vzniklé parézy)