SUBARACHNOIDÁLNÍ KRVÁCENÍ
Vazospazmy u subarachnoidálního krvácení
Vloženo 19.11.2019 , poslední aktualizace 08.02.2023
Obsah
- vazospazmy (VSP) jsou u SAK vyvolány přítomností krve v SA prostoru. Rozpadové produkty vedou ke změnám ve stěnách tepen s účastí cytokinů, zánětlivé odpovědi, produkce volných radikálů a dalších ⇒ výsledkem je kontrakce tepny nebo strukturální změny a ztluštění cévní stěny [Dorsch, 1995]
- objevují se již 3.-4. den, maximum výskytu 5.- 9.den, mohou přetrvávat až 3-4 týdny
- při detekci < 3 dny po SAK lze předpokládat vícedobé krvácení s předchozí epizodou
- nejčastěji postihují tepnu s prasklým aneuryzmatem
- výskyt až u 70% pacientů se SAK, cca 1/3-1/2 je symptomatická – vedou k ischemickému postižení (Delayed Ischemic Deficit – DID) , které je hlavní příčinou neurologického deficitu (ložiskový deficit, encefalopatie) a mortality po SAK [Dorsch, 2002]
- pro vznik spazmů jsou rizikoví pacienti:
- v mladším věku
- s větším množstvím krve v SA prostoru (viz Fisher grade)
- s horším výchozím klinickým stavem (vyšší Hunt-Hess score)
- s pozdě nasazenou léčbou
- v mladším věku
- včasná diagnostika a správná léčba VSP může rozvoji DID zabránit nebo minimalizovat jeho projevy
- klinický syndrom projevující se kognitivními změnami a/ nebo fokální neurologickou symptomatologií
- patrný u cca 30 % pacientů po SAK
- etiologie multifaktoriální
- VSP
- nitrolební hypertenze, mozkový edém a porucha cévní autoregulace
- přítomnost tzv. kortikálního útlumu (cortical spreading depression) ⇒ mikrovaskulární dysfunkce
- mikrotrombózy v důsledku aktivace koagulační a inhibice fibrinolytické kaskády (mikroemboly detekovatelné TCD/TCCD)
- vždy musí být vyloučena jiná příčina alterace klinického stavu (nová ataka SAK, hydrocefalus, ICH apod.)
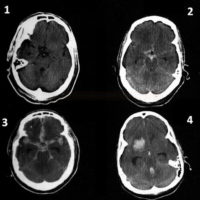
- CT nález můžeme kvantifikovat pomocí Fisherovy škály, která odráží závažnost SAK
- hodnotí množství krve v SA prostoru, přítomnost intracerebrálního hematomu nebo hemocefalu
- množství a distribuce krve na CT má významnou prediktivní hodnotu, s vyšším stupněm podle Fishera se zhoršuje prognóza pacienta a zvyšuje se riziko vazospazmů
|
Fisher scale
|
||
| Stupeň | Množství krve a její lokalizace | % vazospazmů |
|
1
|
bez hemoragie
|
21 |
|
2
|
SAK < 1mm
|
25 |
|
3
|
SAK > 1mm
|
37 |
|
4
|
SAK +intraventrikulární nebo parenchymové krvácení
|
31 |
| Hunt-Hess score | ||
|---|---|---|
| Stupeň | Popis |
těžká invalidita/smrt
|
| 0 |
neprasklé aneurysma – náhodně nalezené
|
– |
| 1 |
lucidní
bez neurologického deficitu lehká opozice šíje/bolest hlavy |
22 % |
| 2 |
lucidní
ev. paresa hlavových nervů
středně těžká až těžká bolest hlavy, meningeální syndrom
|
22 % |
| 3 |
somnolence, zmatenost
lehký až středně těžký fokální deficit
|
50 % |
| 4 |
sopor
střední až těžká hemiparesa |
87 % |
| 5 |
hluboké koma
decerebrační příznaky |
100 % |
Klinický obraz
- zhoršení bolestí hlavy, ztuhlost šíje
- zmatenost, desorientace
- nová ložisková symptomatologie
- vzestup teploty
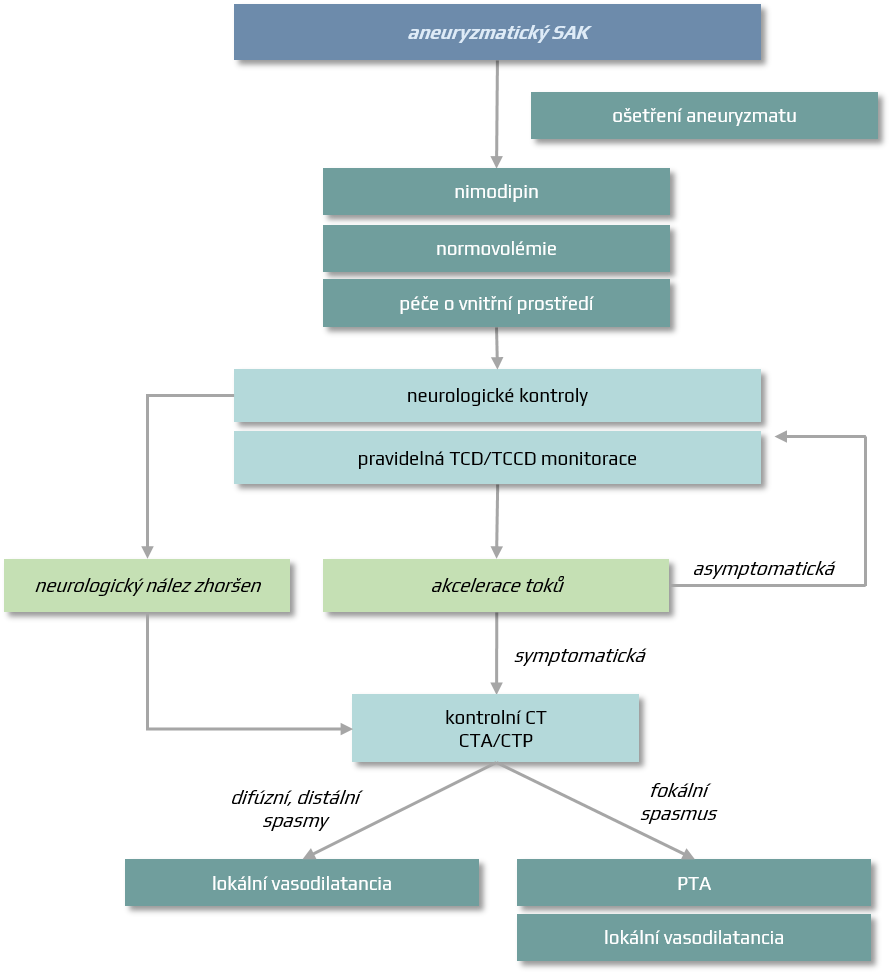
Diagnostika vazospazmů
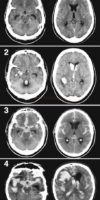
CT/CTA/CTP ev. MR
-
nativ k vyloučení krvácení, obstrukčního hydrocefalu či progrese edému
-
CT perfúze (CTP) umožňuje zhodnotit riziko DID ⇒ v teritoriu spazmem postižené tepny dochází k prodloužení tranzitního času (TTP, MTT) a v těžším případě i k poklesu regionální perfúze (CBF) ev. i objemu krve (CBV) → klasický obraz ischemického postižení
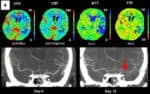 [Binaghi, 2007]
[Binaghi, 2007]
TCD/TCCD
-
výhodou je možnost opakované monitorace VSP ( → TCCD diagnostika vazospazmů)
- nárůst rychlosti o > 50cm/s či o 25%/24h
- současně lze orientančně posoudit i ev. progresi nitrolební hypertenze → viz zde
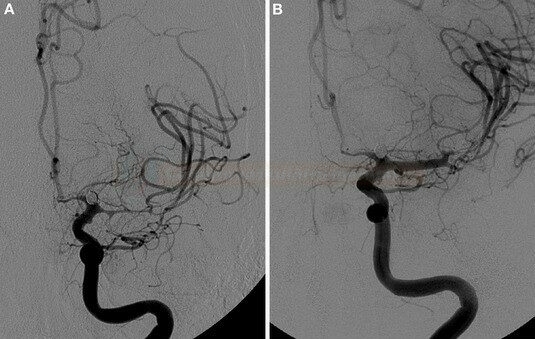
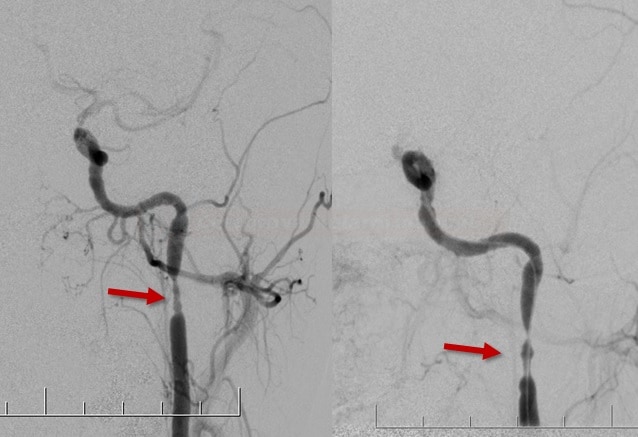
DSA
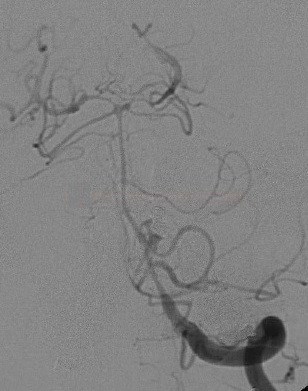
- považována za „zlatý standard“, typický je nález zúženého lumen
- limitující faktorem zůstává detekce vazospazmů na periferních, hůře zobrazitelných cévách
Komplexní zhodnocení vazospazmů
- tíže vazospazmu, je významné distální oblenění toků?
- dynamika
- VSP lokalizované x difúzní
- je obraz hyperperfúze?
- je zvýšen nitrolební tlak?
- klinický stav
Terapie
Medikamentózní terapie – prevence vazospazmů, neuroprotekce
- dle meta-analýzy pouze nimodipin a cilostazol prokazatelně snižují mortalitu/morbiditu
- clazosentan, nicardipin a magnesium vykazovaly příznivé účinky na výskyt DID a vazospazmů, ale nebylo prokázáno, že by snižovaly úmrtnost nebo invaliditu (Dayyani, 2022)
Obsah dostupný pouze pro přihlášené předplatitele.
Mechanické rozrušení vazospazmů, lokální vazodilatancia
Obsah dostupný pouze pro přihlášené předplatitele.
Udržení mozkové perfúze
- efekt 3H terapie neprokázán, navíc zatížena NÚ – není doporučena
- udržovat normovolémii s CVP 8-12 cm H2O
- TKs udržovat preoperačně 130-150 mmHg, postoperačně 150-175mmHg
- dle potřeby podat vazopresory (při poklesu MAP < 90 mm Hg)