OBECNÉ POSTUPY
Nitrolební hypertenze
Vloženo 25.09.2019 , poslední aktualizace 10.05.2020
Obsah
Definice
- nitrolební hypertenze = vzestup intrakraniálního tlaku (ICP) > 15 mm Hg (> 20 cm H2O)
- 1mm Hg=1.36 cm H2O
- k vzestupu ICP dochází po selhání kompenzačních mechanismů nárůstem objemu jednoho z kompartmentů (mozek, likvor, krevní řečiště)
Patofyziologie
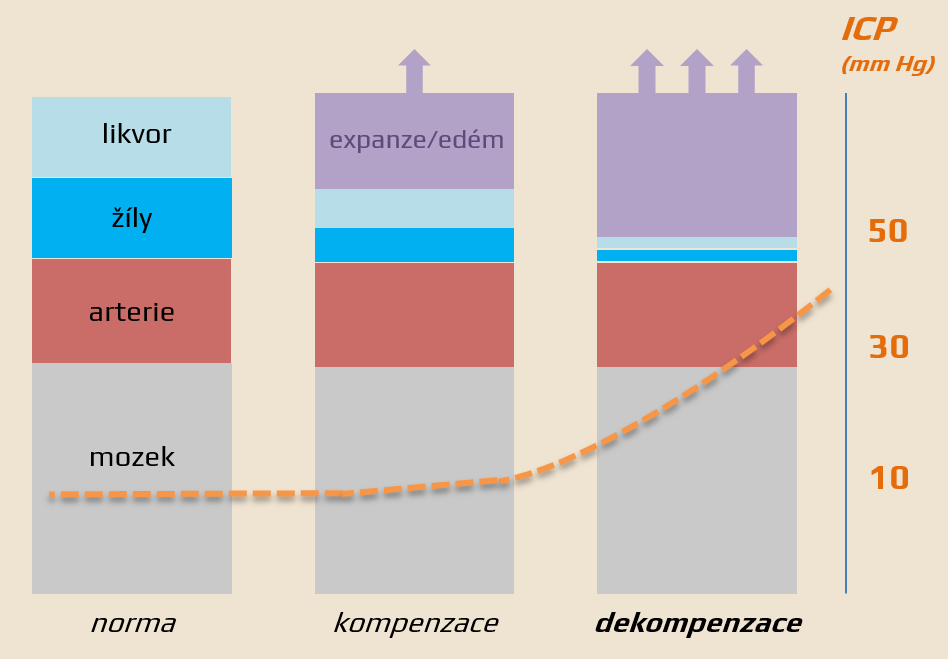
- neurokranium tvoří uzavřenou a pevnou schránku, normálně jsou v rovnovážném stavu 3 nestlačitelná prostředí (Monroova-Kellieho doktrína) :
- mozek (80-90%)
- likvor (5-10%)
- krevní náplň cévního řečiště (5-10%)
- normální nitrolební tlak (ICP) je 5−15 mm Hg (přechodně se zvyšuje při kašli, fyzické námaze, Trendelenburgově poloze) [Rangel-Castilo, 2008]
- ICP 16−20 mm Hg lehká hypertenze
- ICP 21−40 mm Hg střední hypertenze
- ICP 41−60 mm Hg těžká nitrolební hypertenze
- ICP > 60 mm Hg kritická hypertenze
- normální hodnota mozkového perfúzního tlaku (CPP) = 70-100mmHg
- bezpečný CPP > 50 mmHg
- CPP 30- 50 mm Hg vede k reverzibilní funkční poruše
- CPP < 30mm Hg vede k nevratným změnám
- zvýšení objemu jednoho kompartmentu musí být kompenzováno poklesem objemu jiných částí (iniciální kompenzace)
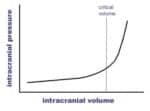
- po vyčerpání kompenzačních mechanismů (kritický volume) dochází k ↑ICP a následuje snižování průtoku krve mozkem (↓CPP)
CPP = MAP – (ICP + CVP)
MAP – Mean Arterial Pressure , CVP – venózní tlak
2xTKd + TKs
MAP = ———————
3
Likvorový kompartment
-
objem likvoru 90-150 ml, hodinová produkce v chorioidálních plexech 10-25 ml/h
-
resorbce v Pacchioniho granulacích (přepouštěcí tlak je cca 5mmHg)
-
při vzestupu ICP se likvor přepouští rychleji a jeho objem klesá (viz níže)
Vaskulární kompartment
- část arteriální – vysokotlaká s aktivní autoregulací
- část venózní – nízkotlakou, kapacitní, relativně pasivní
- obě části mohou měnit svůj objem – na vzestup ICP reaguje venózní část zmenšením objemu stlačitelných částí
- autoregulace může být v postižené oblasti narušena
- vazoparalýza (vazodilatace) vede k progresi vasogenního edému
- zvyšuje se vaskulární volum a ↑ICP
- autoregulace se dále zhoršuje s věkem (zvyšuje se periferní rezistence a snižuje cerebrovaskulární rezerva)
- více o mozkové perfúzi zde
Compliance
- poměr mezi změnou objemu a změnou ICP
- udává míru, jakou může narůst objem některého intrakraniálního kompartmentu beze změny ICP
- po vyčerpání rezervy je compliance vyčerpána a každé další zvýšení intrakraniálního volumu vede k rychlému nárůstu ICP (náhlá dekompenzace u temporálního konu)
- korelátem vyčerpané compliance jsou kompresivní přízanky na CT/MR (viz dále diagnostika)
Obsah dostupný pouze pro přihlášené předplatitele.
Klinický obraz
- Bolest hlavy
- bývá často prvním příznakem nitrolební hypertenze
- většinou střední intenzity, postupně progreduje
- bolest se zvyšuje tlakem na jugulární žily, Valsalvovým pokusem /hluboký vdech s následujícím zadržením dechu), tlakem na karotidy se zmenšuji
- horizontální poloha bolesti zvyšuje, vertikální mírní /obrácený Tinelův příznak
- Nauzea, zvracení
- zvracení může mít cerebrální charakter – náhlé, prudké, explozívní bez nausey
- může ale být i klasické zvraceni s nauseou
- Závrať
- většinou charakteru nejistoty v prostoru, při nádorech zadní jámy ev. i rotační ráz
- Krevní tlak
- na počátku TK stoupá, kdy se regulační mechanismy snaží udržet CPP
- tato kompenzace při dále narůstající hypertenzii nedostačuje, dochází k selhání regulačních mechanismů s následným poklesem krevního tlaku
- současně dochází k sekundární bradykardii (iritace vagu)
- Bradykardie
- přechod v tachykardii je známkou hrozícího nebezpečí /signum mali ominis/, protože je příznakem obrny vagu
- Respirační poruchy
- Oligurie
- způsobena tlakem na diencefalon
- Městnavá papila
- Kvalitativní a posléze i kvantitativní porucha vědomí
- konusové příznaky (herniace)
- porucha vědomí
-
okohybné poruchy
-
u temporálního kónu může jednostranná mydriáza vznikat tlakem supratentoriální expanze na mezencefalon (mydriáza ipsiláterálně k lézi) nebo útlakem mezencefala o kontralaterální okraj tentoria (mydriáza kontraláterálně k lézi)
-
-
paresy či plegie, dekortikační či decerebrační postury
-
Cushingova trias
-
hypertenze +bradykardie + poruchy dechu
-
-
obraz progredující kraniokaudální deteriorace s mizením kmenových reflexů
Obsah dostupný pouze pro přihlášené předplatitele.
Diagnostika
Anamnéza, klinické vyšetření
- subj obtíže viz výše
- neurologický nález je v prvních stadiích chudý, může být paréza n.VI
- důležitá je pečlivá monitorace stavu vědomí (např. dle škály Beneš-Drábek)
- u pacientů s poruchou vědomí pečlivě vyšetřit kmenové reflexy k posouzení vývoje centrálního syndromu kranio-kaudální deteriorace → více kapitola Poruchy vědomí
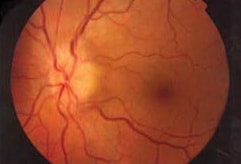
Oční pozadí
-
papila je zduřená, hranice neostré
-
prominence se měří v dioptriích
- arterie jsou úzké, vény široké, přeplněné
- na papile jsou drobné tečkovité hemoragie
- u městnavé papily není zrak ihned porušen, teprve při delším trvání městnání dochází k atroiii optiku s postižením zraku
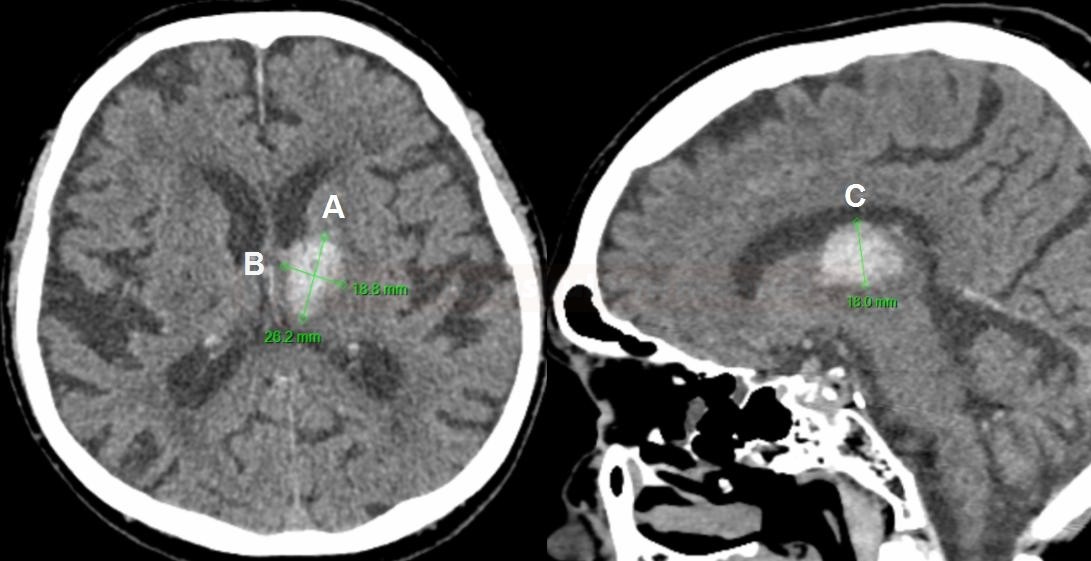
Zobrazovací metody (CT, MR)
- monitorace ložiska, které edém způsobuje (např. měření velikosti hematomu)
- příznaky svědčící pro vyčerpání compliance
- zúžení komorového systému
- zánik subarachnoidálních prostor
- útlak postranní komory
- komprese bazálních cisteren
- posun středočárových struktur – pineální kalcifikace (při jednostranné expanzi)
- 3-5 mm – somnolence
- 5-8 mm – sopor
- > 8 mm – semikoma, koma
- specifickou situací je dilatace I-III. komory při obstrukčním hydrocefalu s transependymálním přestupem likvoru (hypodenzní lem kolem komor na CT, hypersignální oblasti v T2 vážených obrazech na MR)
Obsah dostupný pouze pro přihlášené předplatitele.
Obsah dostupný pouze pro přihlášené předplatitele.
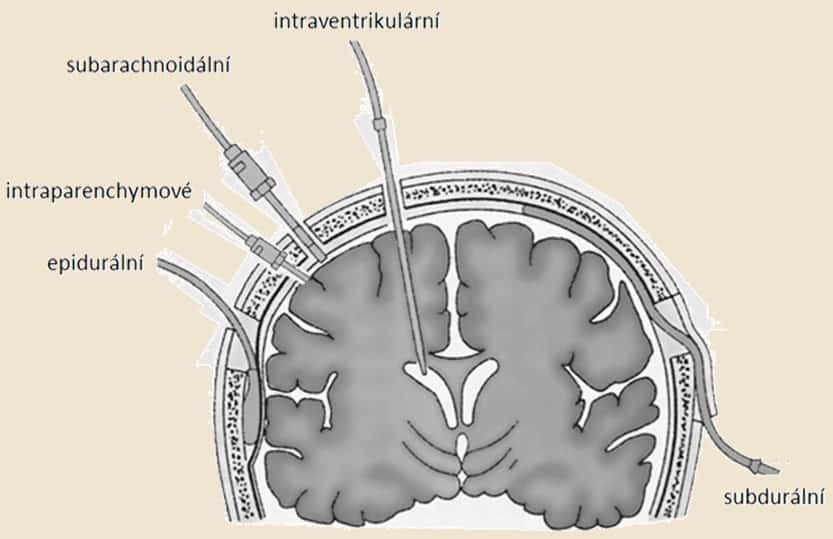
Měření intrakraniálního tlaku
- představuje jednoznačnou verifikaci a kvantifikaci nitrolební hypertenze
- čidlo
- intraparenchymové (v případě parenchymových lézí)
- intraventrikulární (v případě předpokládané derivace likvoru nebo krve z postranních komor)
- subdurální, epidurální
- indikace s výjimkou kraniotraumat nejasné
- u traumat GCS < 8 (zvlášť když nelze posoudit podíl nitrolební hypertenze, difúzního poškození či fokální léze na poruše vědomí)
- u IC krvácení význam méně jednoznačný (spíše u hemocefalu)
- u akutního hydrocefalu je zevní drenáž současně výkonem léčebným
- čidlo ponechat max. 5-7 dní, poté roste riziko infekce a klesá přesnost měření
- indikací k plné terapii intrakraniální hypertenze je setrvalý ICP nad 15-20 mmHg nebo CPP < 50 mm Hg
Monitorování saturace oxyhemoglobinu (SjO2) v jugulárním bulbu
- zavedení katetru do bulbu v.jugularis interna a monitorace saturace žilní krve O2
- význam je u KC poranění, význam u CMP nejasný
- monitorace A-V diference SjO2 může informovat o metabolické aktivitě CNS – informace o globální situaci v mozku, nemusí zohledňovat situaci v oblasti léze
- norma 55-80%
- pokles SjO2 < 50% při normální arteriální saturaci O2 značí buď ↓ CBF (např. při zvýšení cerebrovaskulární rezistence) nebo zvýšenou spotřebu (↑CMRO2)
- vzestup SjO2 > 85% značí buď hyperemii s ↑CBF, nebo ↓CMRO2 (zánik neuronů)
- při hodnocení je nutno brát v úvahu tělesnou teplotu a vliv medikace