ISCHEMICKÉ CMP / PREVENCE
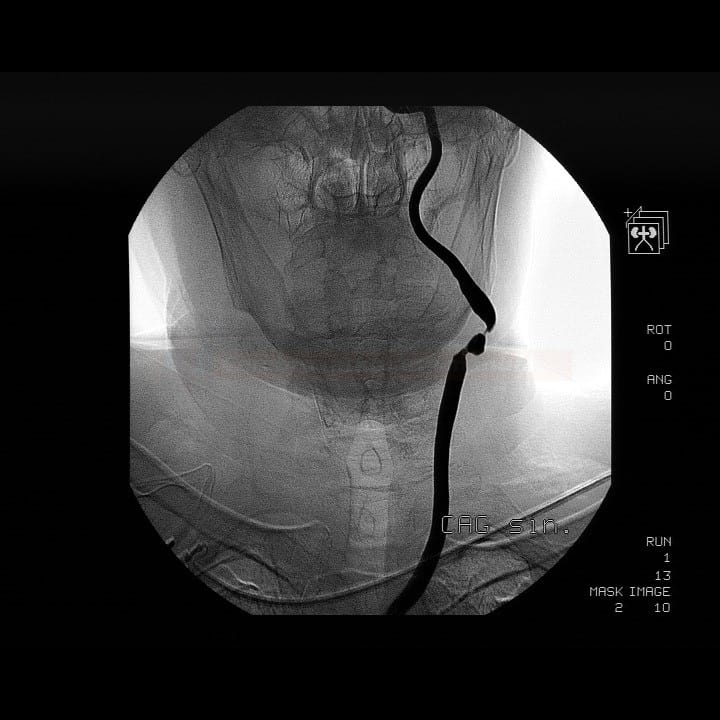
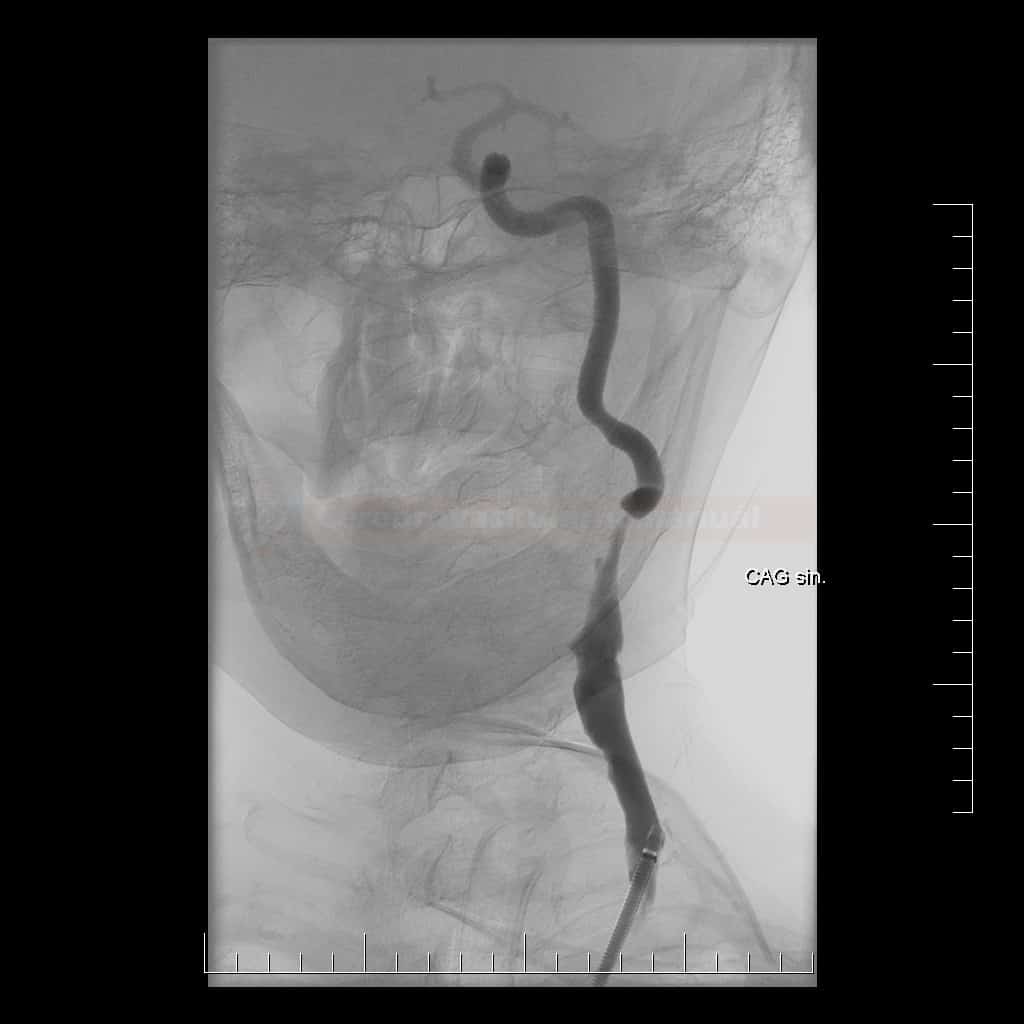
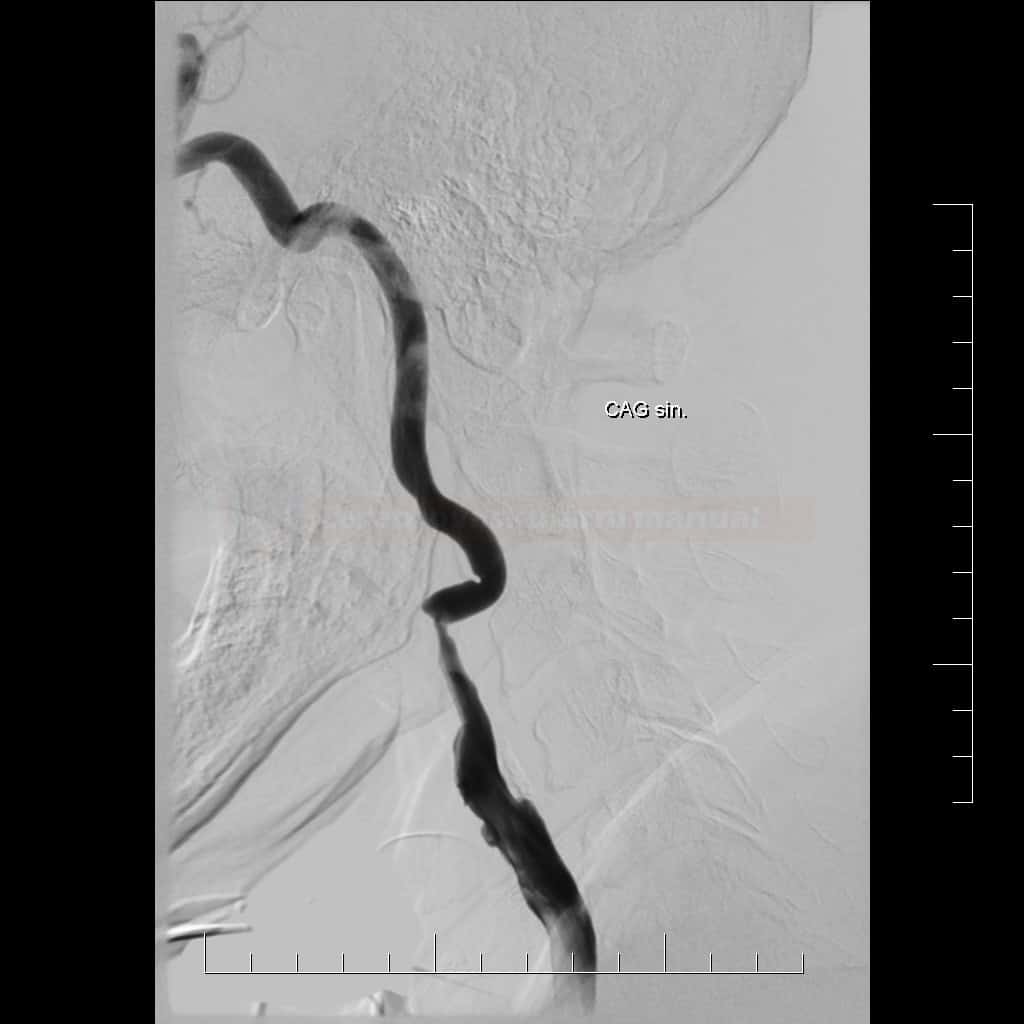
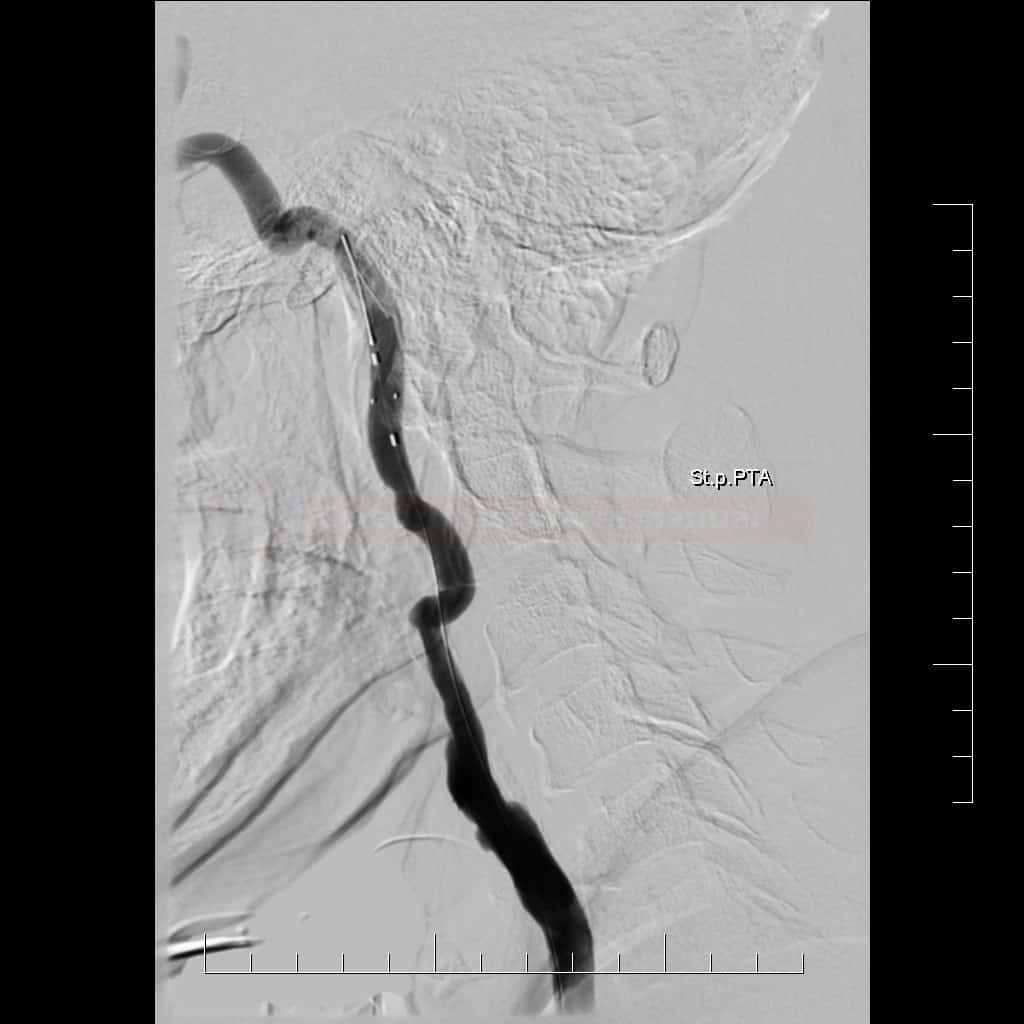
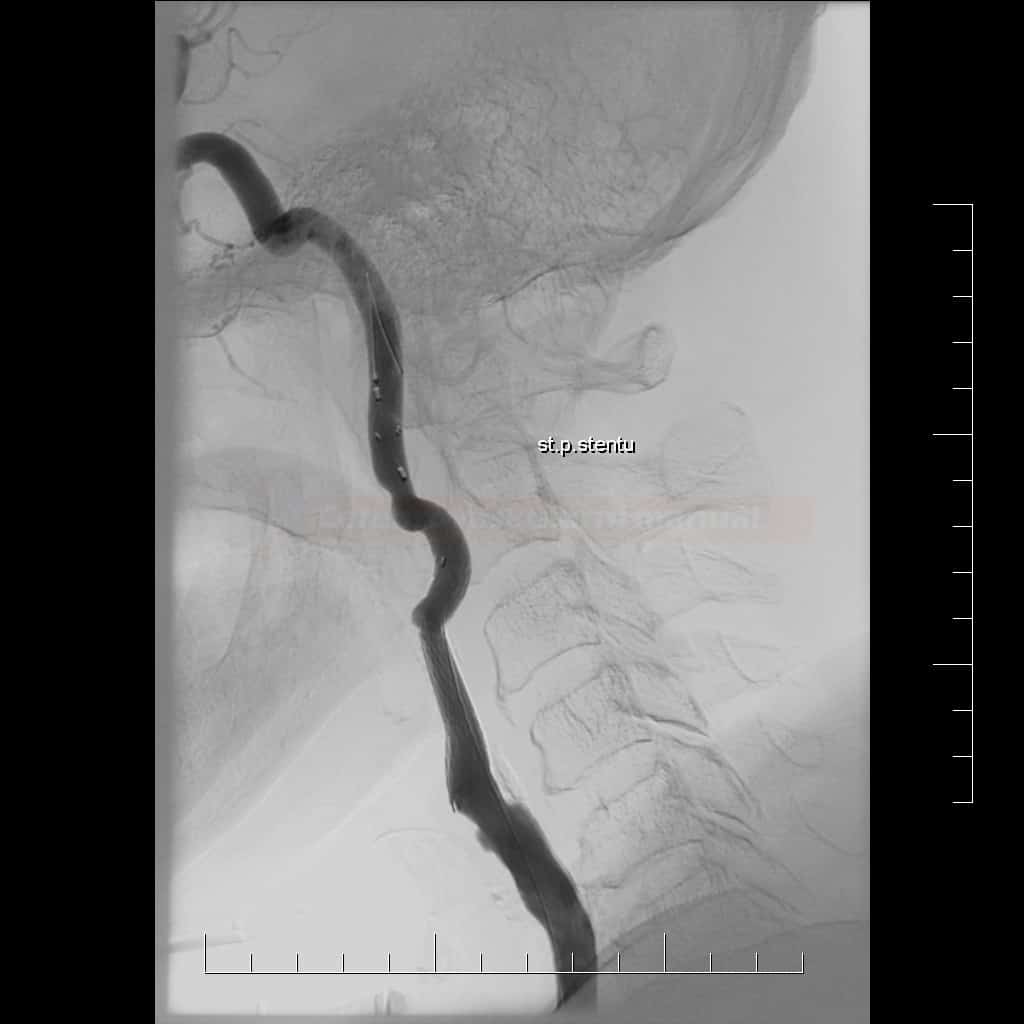
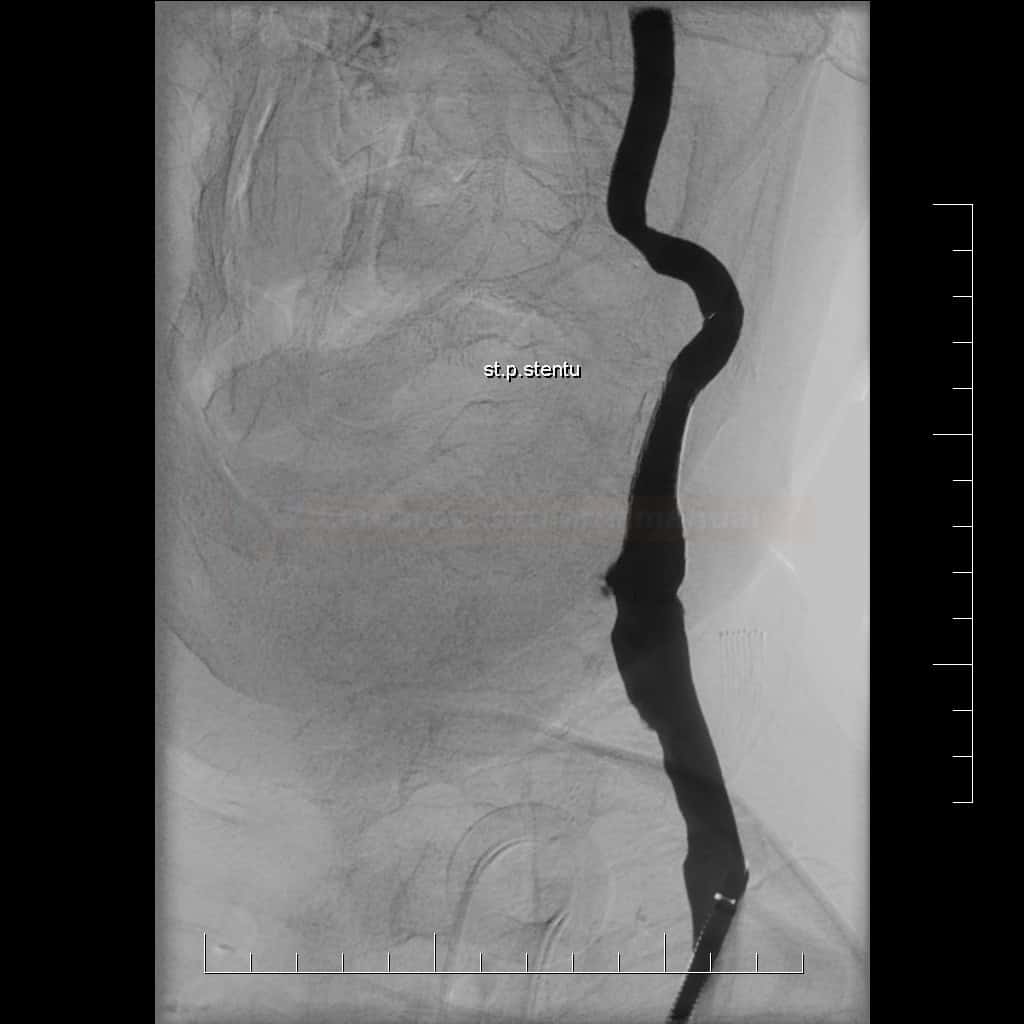
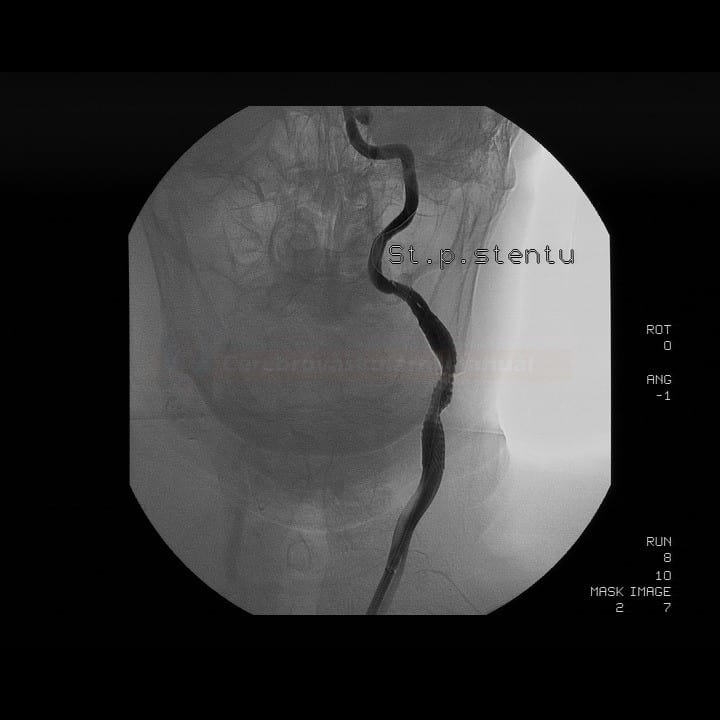
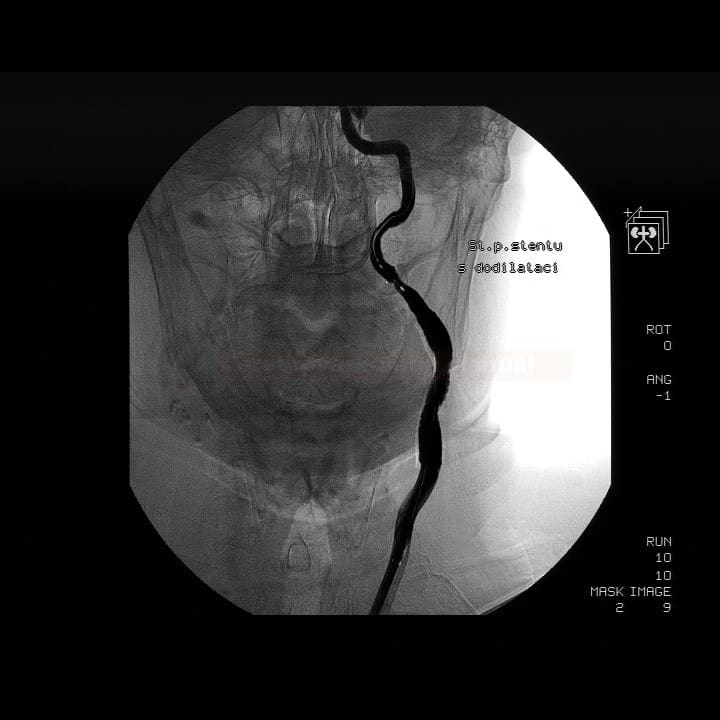
Karotická angioplastika a stenting (CAS)
Vloženo 20.09.2019 , poslední aktualizace 10.09.2021
Obsah
- ~ 10-20% iCMP je způsobeno karotickou stenózou
- riziko iCMP nebo vaskulární smrti u symptomatické stenózy ACI >70% je až 26% / 2 roky, závisí na symptomatologii, pohlaví a tíži stenosy [Rothwell, 2005]
- u asymptomatické stenózy ACI >60 % je riziko ~ 11% / 5 let
- revaskularizační výkony vedou ke snížení rizika iCMP, prospěch z operace je ale jen při perioperačním riziku < 6% resp. 3% (asympt. stenosy) → podrobněji indikace k revaskularizaci probrány zde
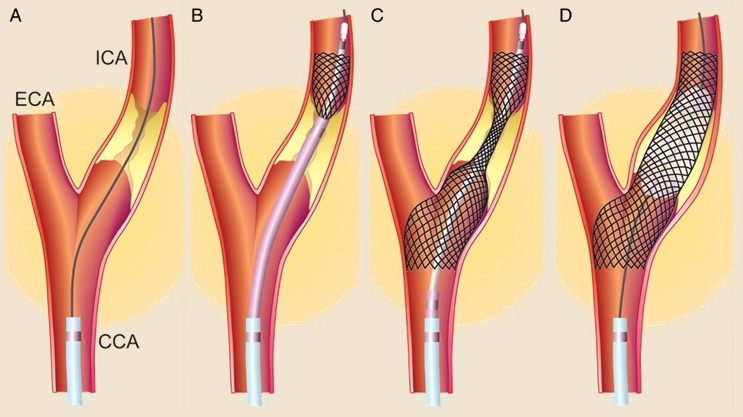
- endovaskulární léčba (karotická angioplastika se stentingem – CAS) je alternativou ke karotické endarterektomii (CEA)
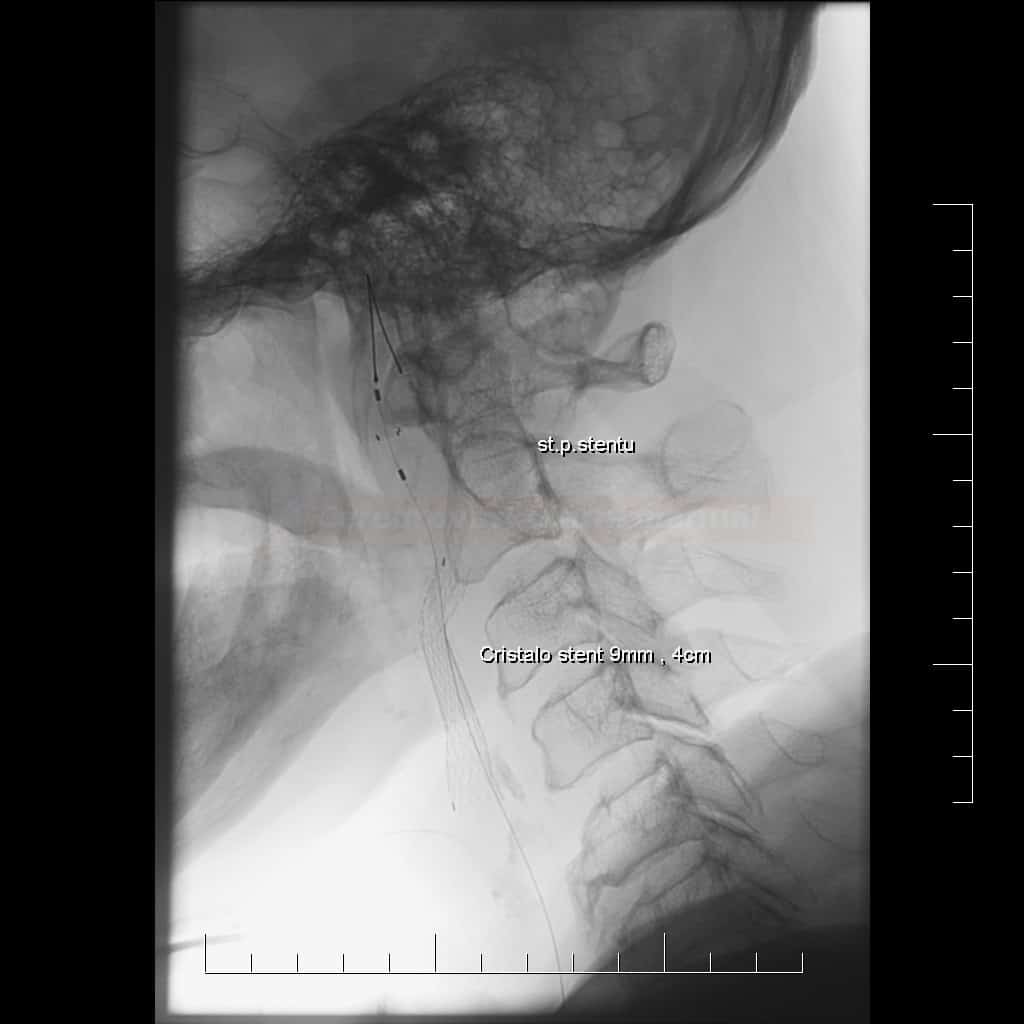
- od r. 1994 došlo k výraznému zlepšení technologie (vč. kontroverzní distální protekce) i zkušeností se stentováním a vyšší bezpečnost by mohli přinést nové potahované stenty → viz zde
- Roadsaver, CGuard, Gore stent
- studiemi prokázana rovnocenost CAS a CEA (např. SAPPHIRE a CREST)
- studie byly navrženy k průkazu noninferiority a soustředily se na pacienty s vysokým operačním rizikem (CHS + AP, nízká EF s kardiálním selháváním, plicní choroby atd)
- metoda nepředstavuje vyšší riziko než CEA
- metoda zabrání nejméně stejnému počtu CMP jako CEA
- pacienti s rozsáhlejším postižením bílé hmoty na CT/MR (ARWMC score ≥ 7) by měli být řešeni spíše CEA (studie ICSS )
| Studie | n | 30 denní m/m | dlouhodobá m/m |
| CARESS (2003) | 397 | 2 vs 3% | – |
| CAVATAS (2001) | 504 | 10 vs 10% | 14.3 vs 14.2 |
| SAPPHIRE (2004) | 334 | 4.8 vs. 4.9% | 12.2 vs 20.1 |
| CREST (2010) | 2502 | 5.2 vs 4.6% | 7.2 vs 6.8% / 4roky |
Kontraindikace
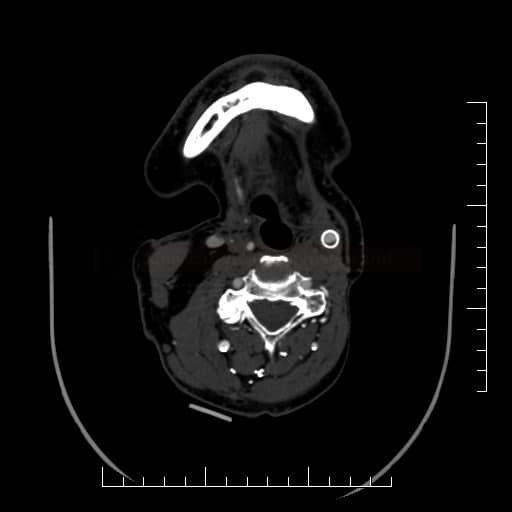
- významná vinutost nebo AS postižení oblouku aorty a/nebo proximální ACC nebo tr.brachiocephalicus znemožňující zavedení endovaskulárního katetru
- přítomnost velkého množství kalcifikovaných plátů, které znemožňují remodelaci tepny pomocí CAS
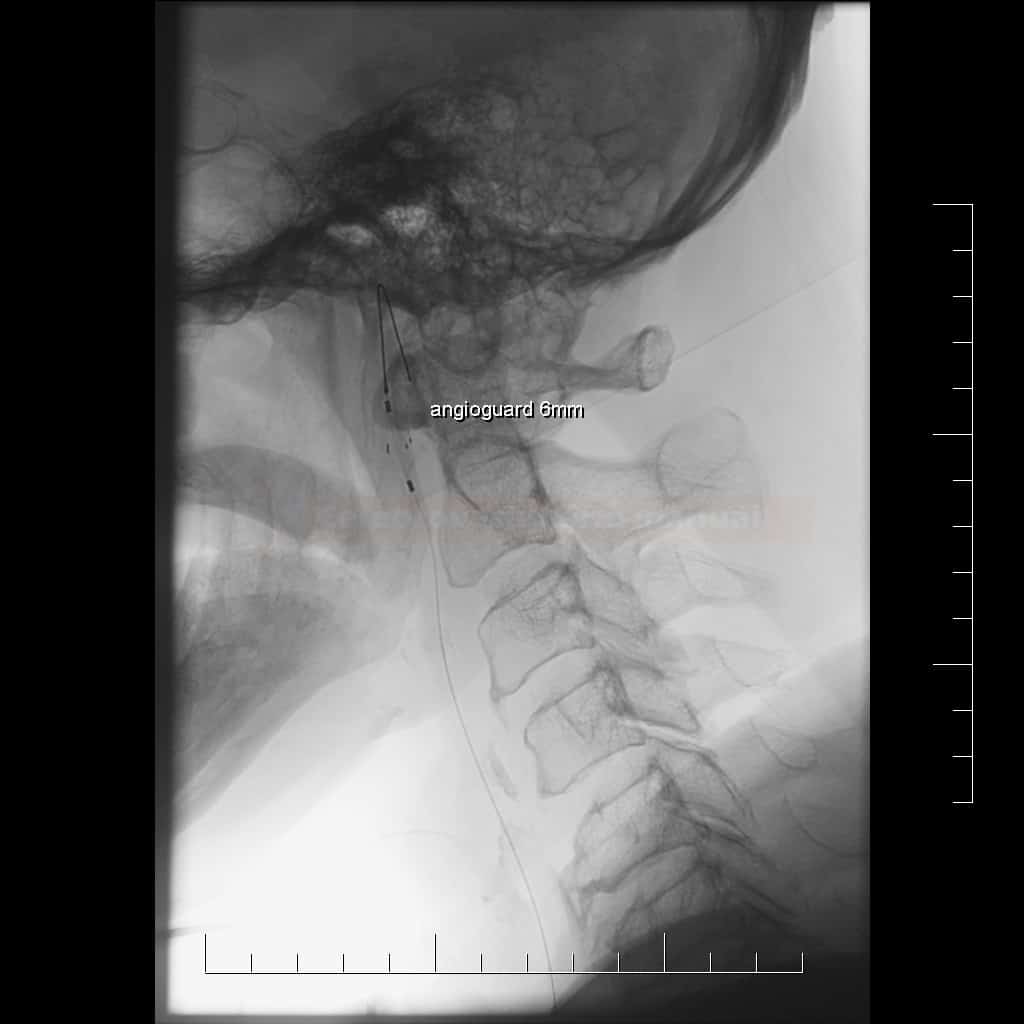
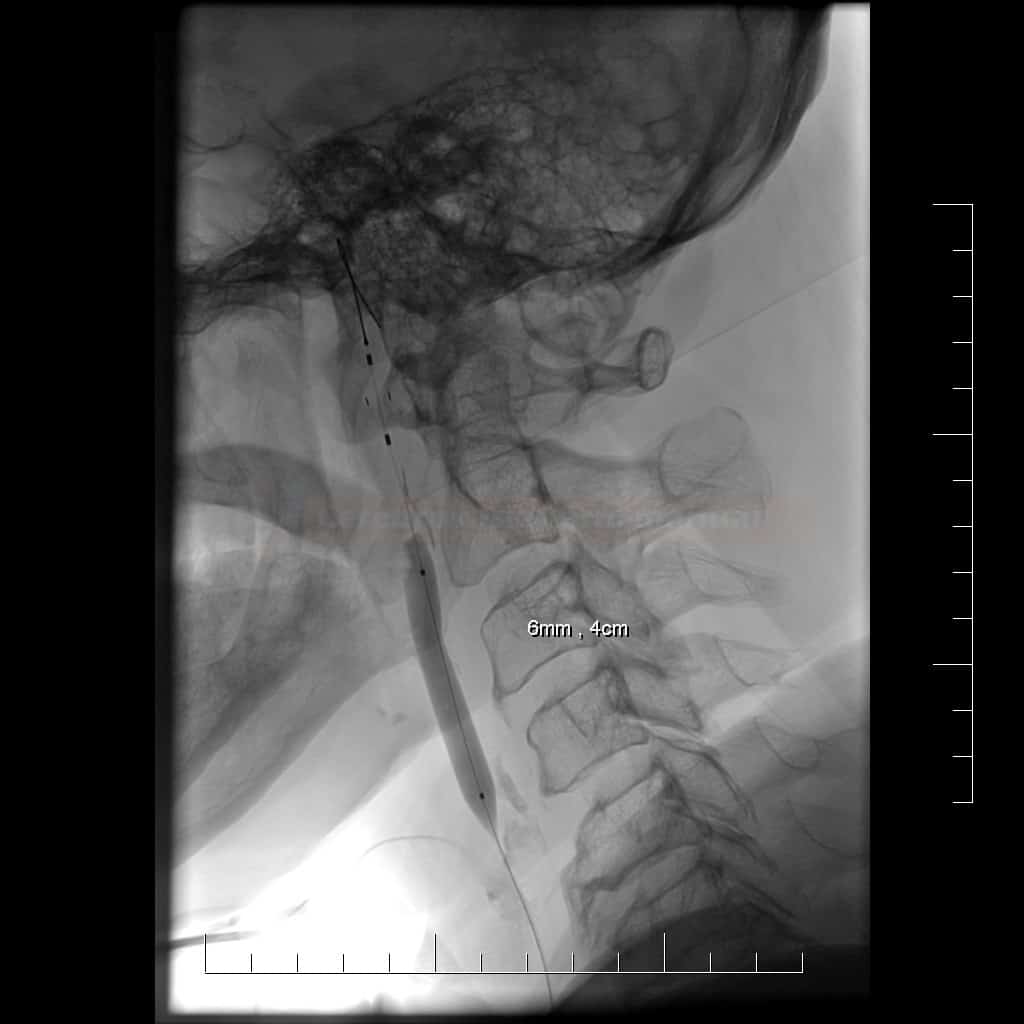
- průměr distální ACI < 3 mm znemožňující uložení distální protekce
- intrakraniální aneuryzma > 5 mm nebo AV malformace (relativní KI)
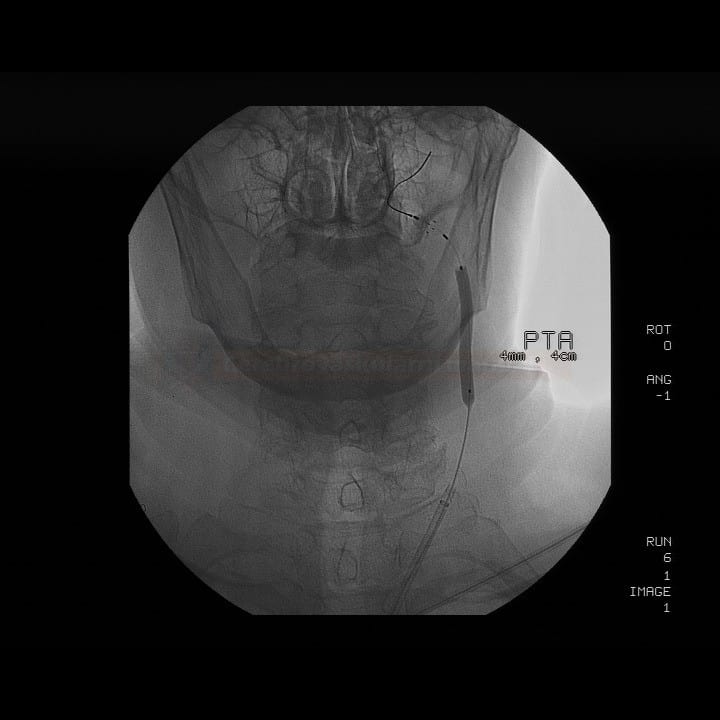
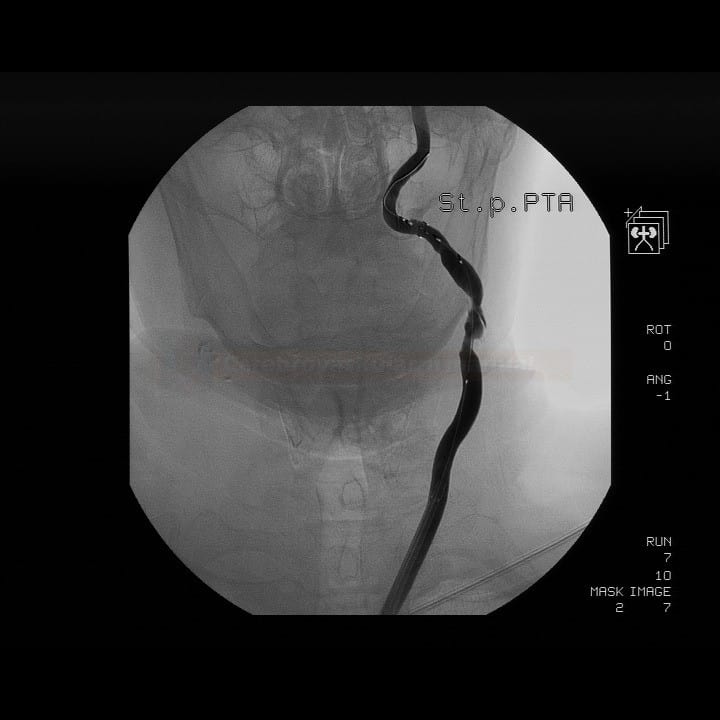
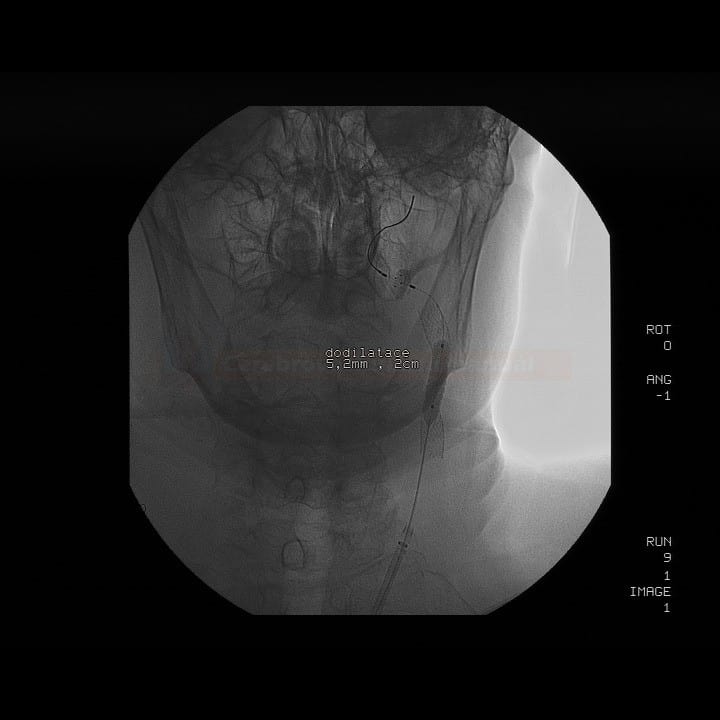
Technické provedení
- standardní odběry (KO, koagulace, ionty), ev. další dle dop. anesteziologa
- na odd. před výkonem zavést flexilu, PMK, vyholit tříslo
- podepsat souhlas s anestesií a informovaný souhlas s výkonem
- prevence kontrastní nefropatie → viz zde
Monitorace v průběhu výkonu
- výkon provádí neuroradiolog, dohled anesteziologa a neurologa
- většinou v analgosedaci
- monitorace EKG, TF, sat O2, kontroly TK á 5 min
- nutná správná korekce TK v průběhu celého výkonu (prevence hyperperfúzního syndromu) → parenterální antihypertenziva
- cave bradykardie, někdy je nutné podat ATROPIN 0.5 mg i.v. , může být podán též preventivně
- monitorace neurologického nálezu (stav vědomí, řeči, zorného pole, akrální motoriky)
- ev. monitorace TCD/TCCD
- informace o hemodynamice
- hyperperfuzní syndrom je asociován s významným zvýšením rychlosti toku krve v ACM během výkonu, současně je pokles PI a RI
- detekce embolizací
- mikroembolizace (většinou v salvách)
- při podání kontrastní látky (rozpuštěné bubliny vzduchu)
- detekce částic uvolněných během kritických fází výkonu (zavedení distální protekce, predilatace, rozvinutí stentu, postdilatace a stažení protekce
- rizikový faktor iCMP > 5 salv mikroembolizací
- makroembolizace vede k přechodnému nebo trvalému omezení toku v ACM (okluze tepny)
- mikroembolizace (většinou v salvách)
- informace o hemodynamice
Po výkonu
- extrakce sheathu a ošetření třísla na angiosále (např. angioseal)
- pacient je observován na JIP
- pokračovat v monitoraci vitálních funkcí (měření TK v 1. hodině á 15 min., poté á 30 min. po dobu min. 24 hodin)
- pečlivá korekce TK!
- sledovat rozvoj komplikací, monitorovat neurologický stav (NIHSS)
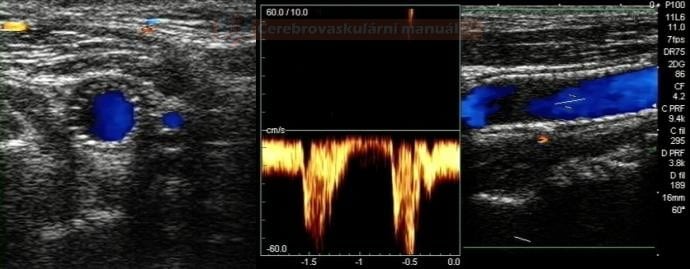
- kontrolní neurosono do 24 hodin
- zaznamenat PSV ve střední úseku stentu a těsně za ním
- stent arteficiálně zvyšuje rychlost toků
- pokračovat v duální antiagregaci (DAPT) minimálně 4 týdny (1-3 měsíce)