DOPLŇKY
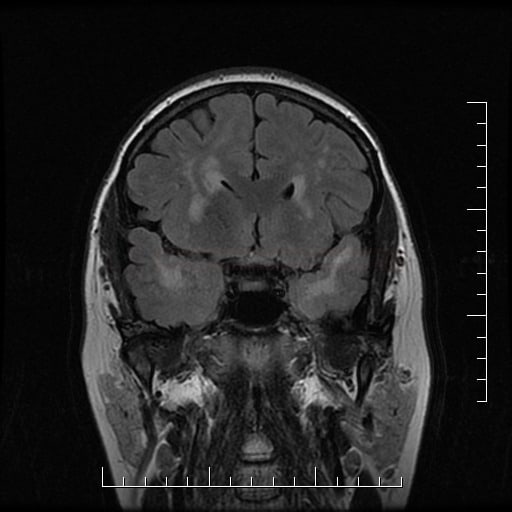
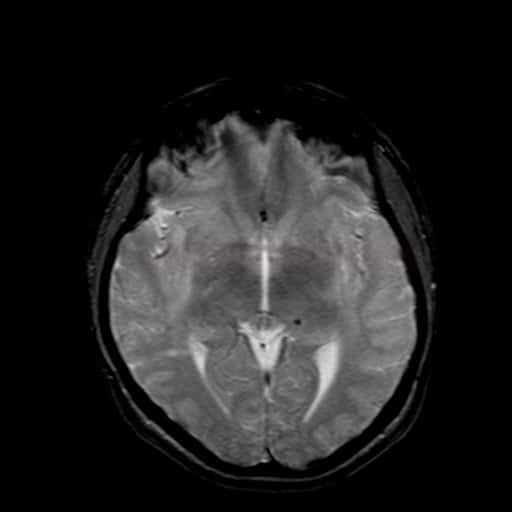
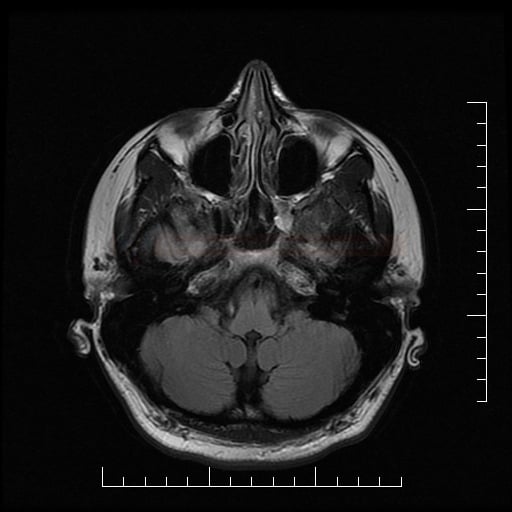
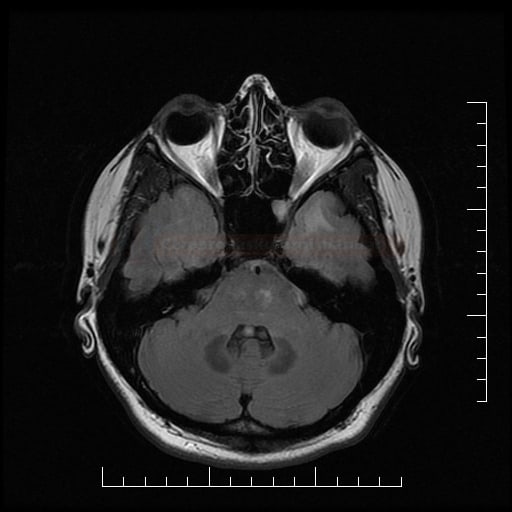
Diferenciální diagnostika leukoencefalopatií
Vloženo 07.02.2020 , poslední aktualizace 10.02.2020
Obsah
Vaskulárně podmíněné
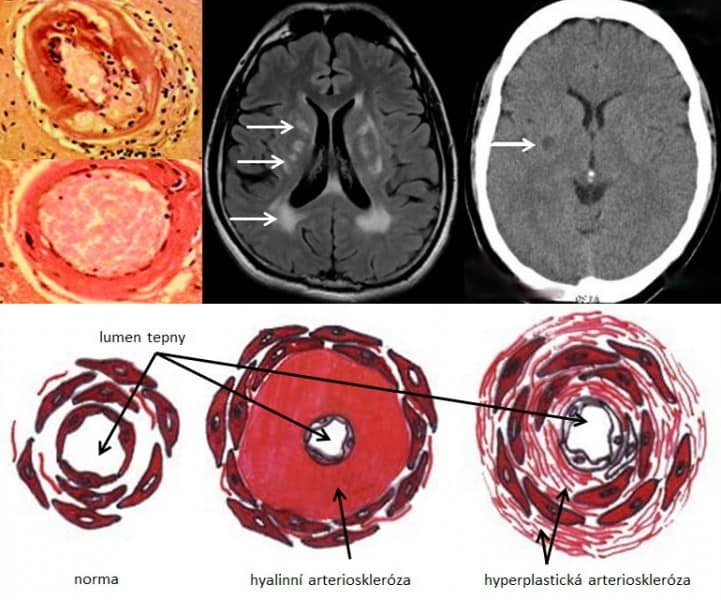
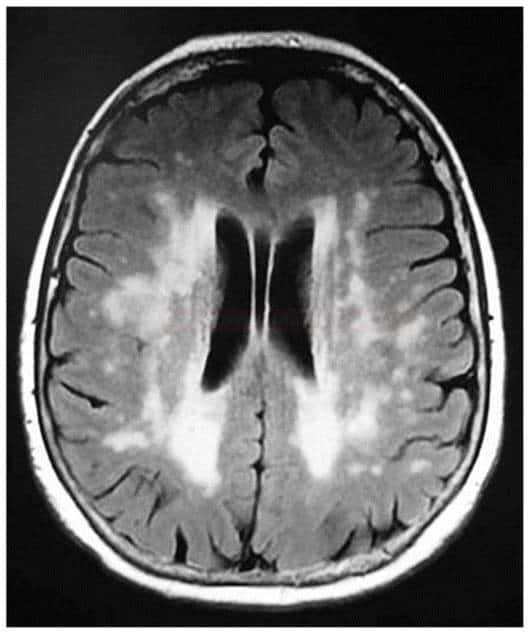
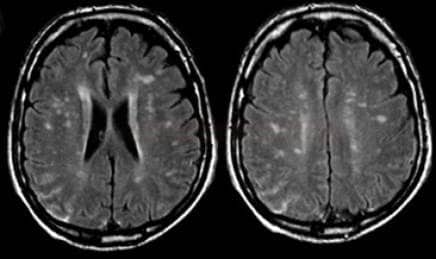
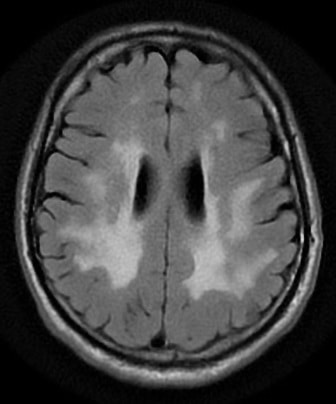
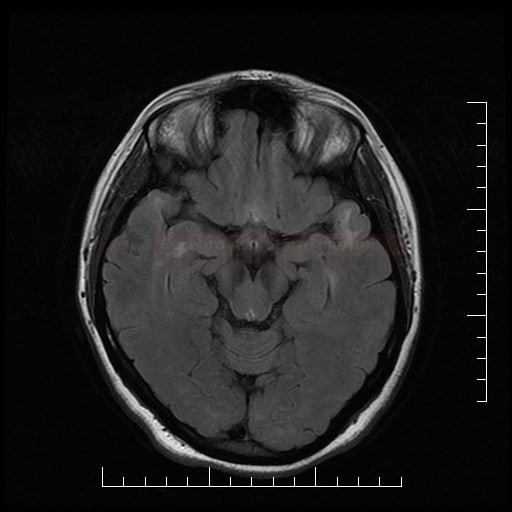
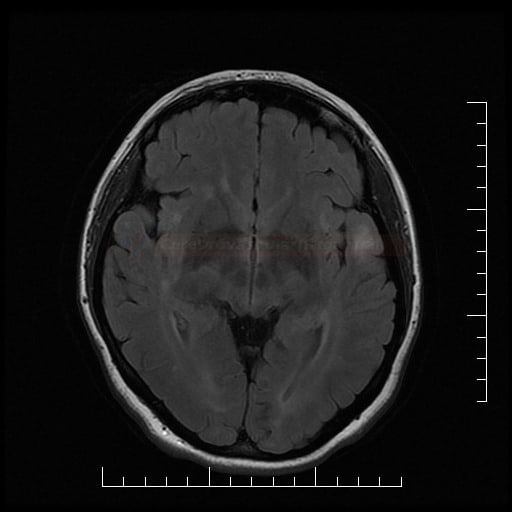
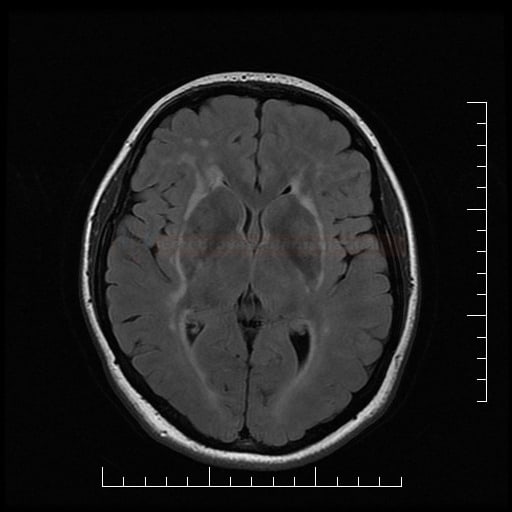
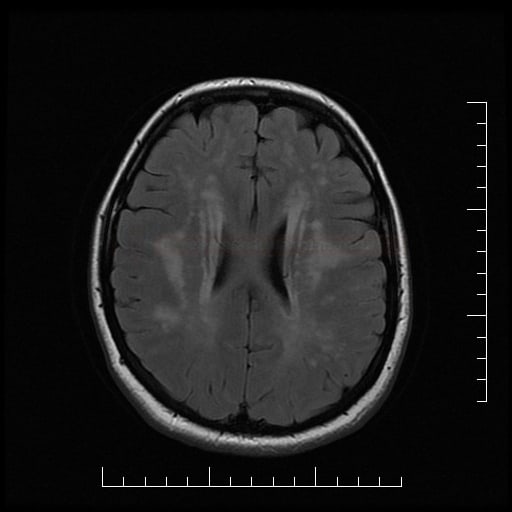
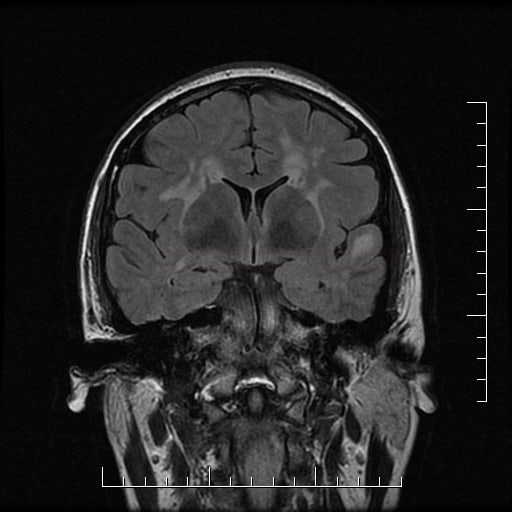
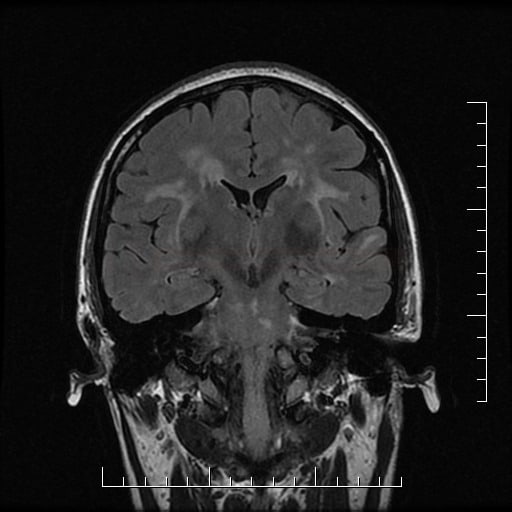
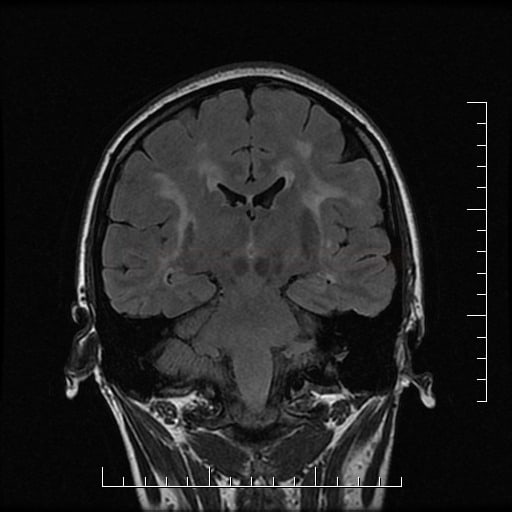
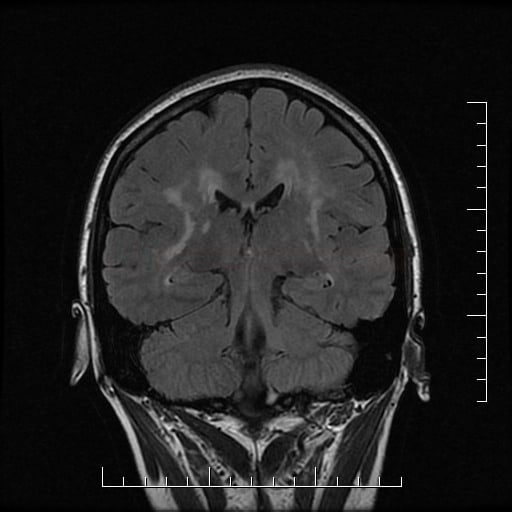
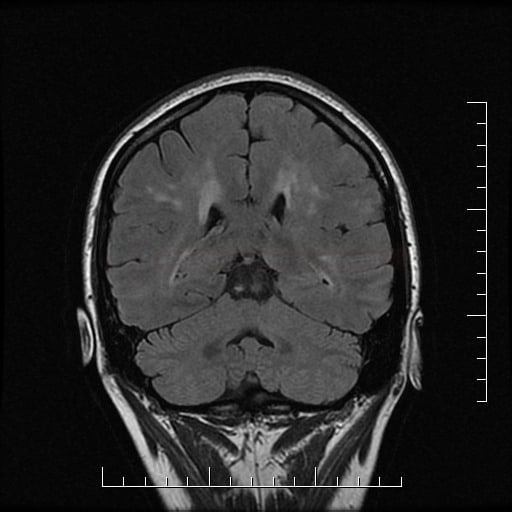
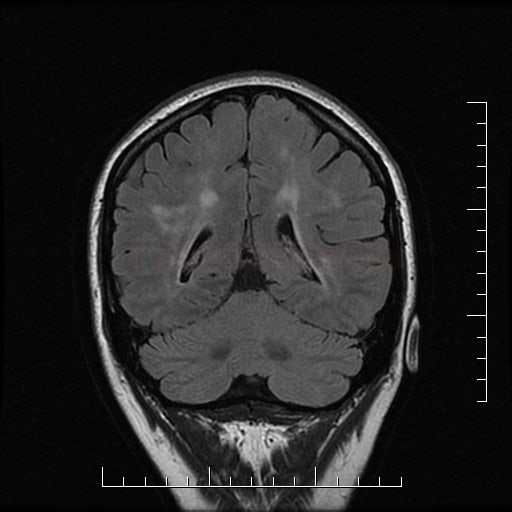
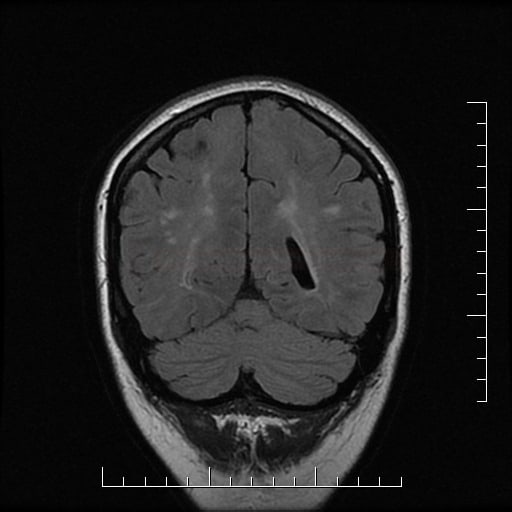
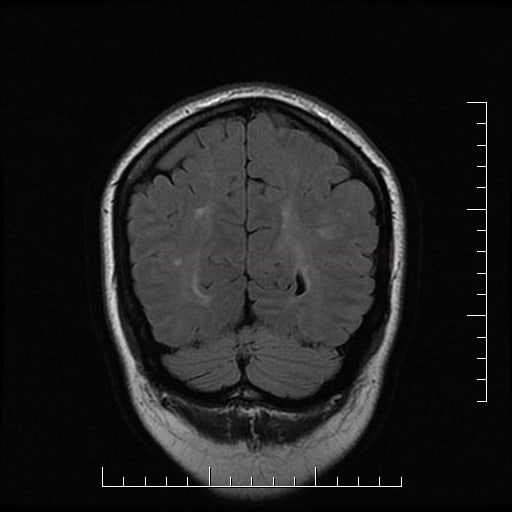
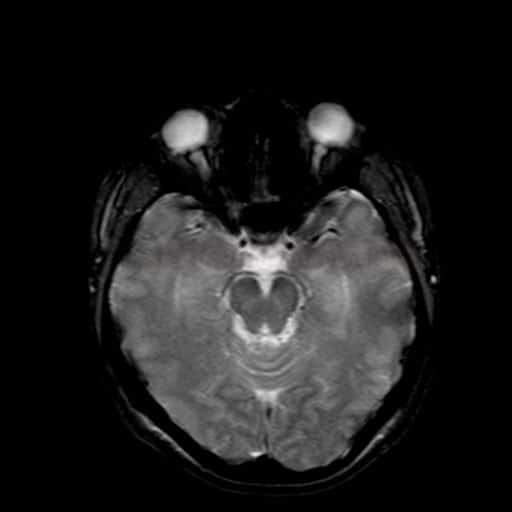
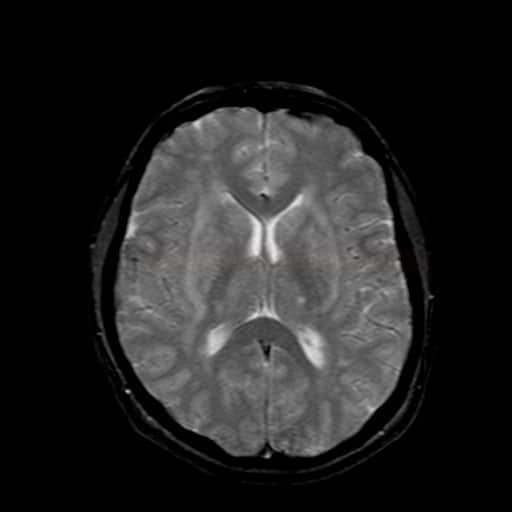
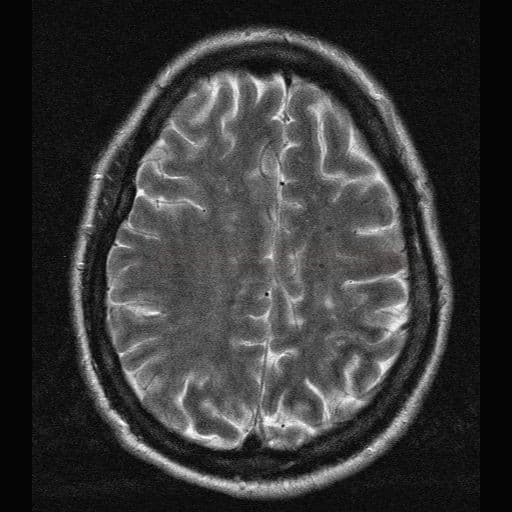
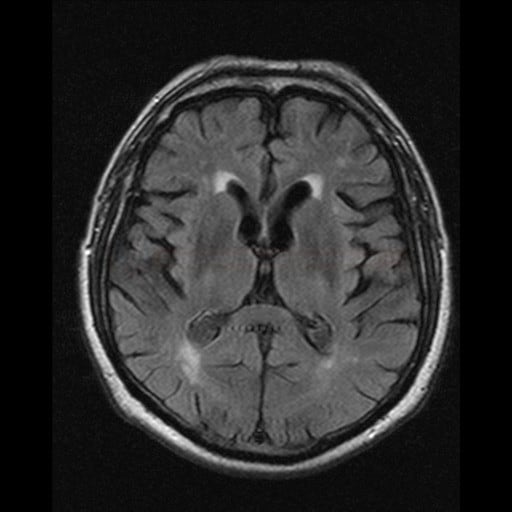
Small vessel disease |
- lakunární infarkty v šedé hmotě
- BGG
- thalamus
- kortikálně
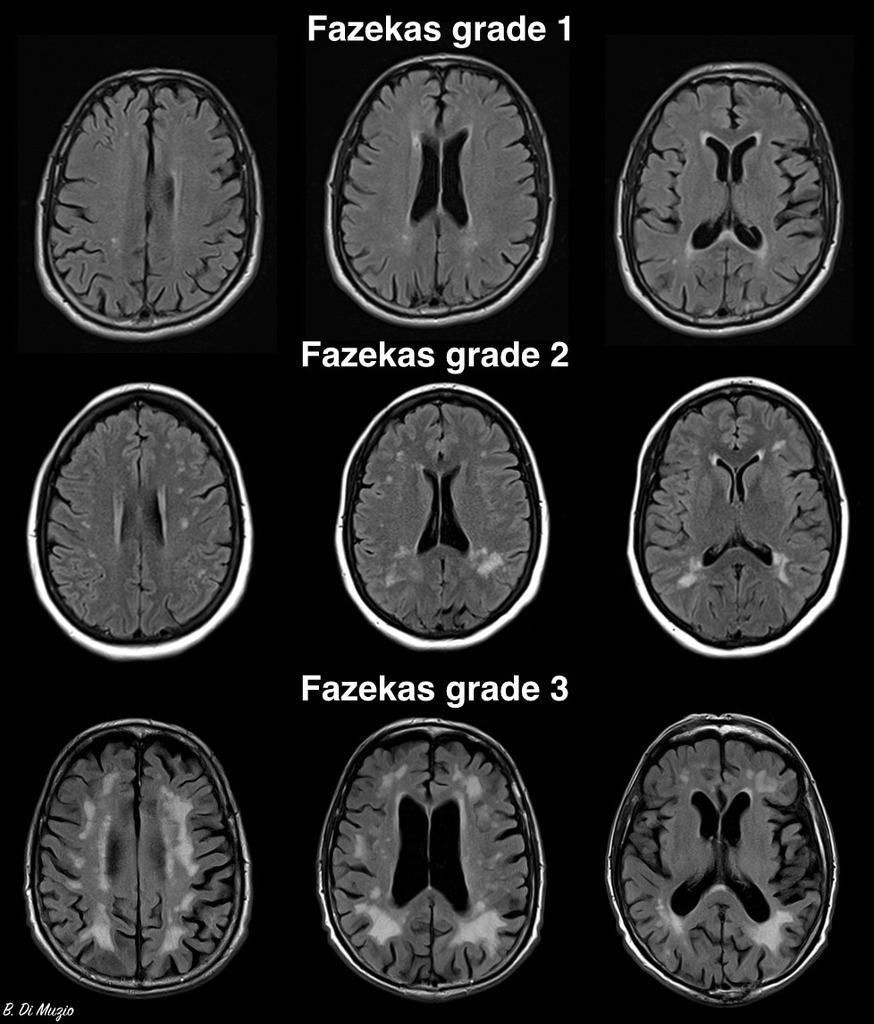
- postižení bílé hmoty (WML), které lze orientačně kvantifikovat → FAZEKAS
- mícha většinou nebývá postižena (na rozdíl od RS)
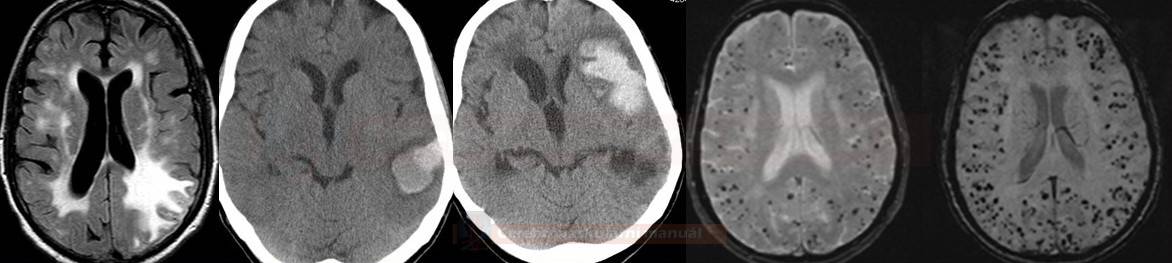
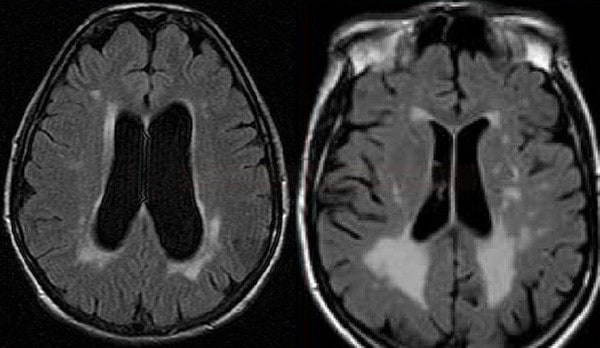
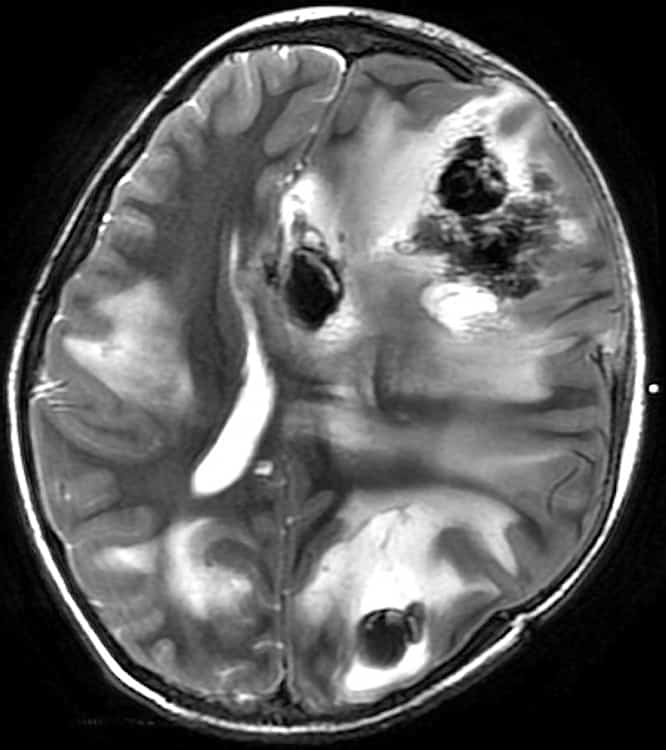
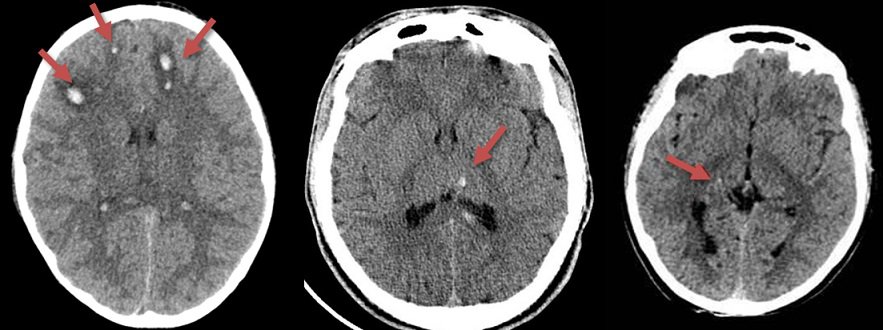
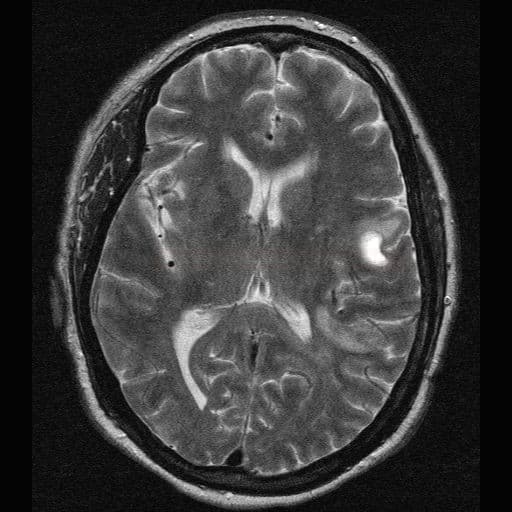
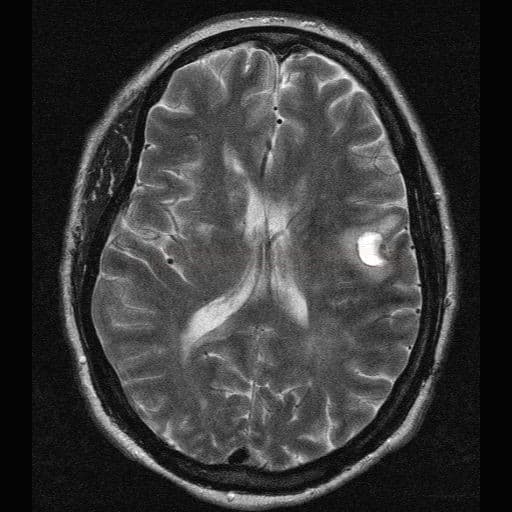
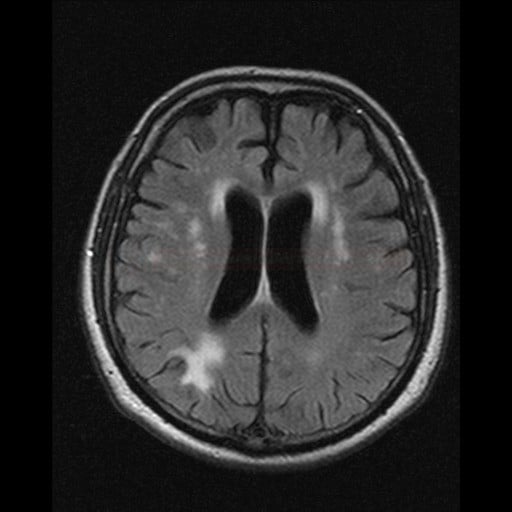
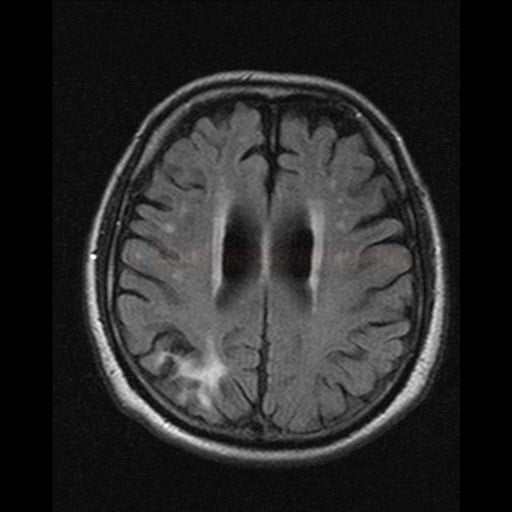
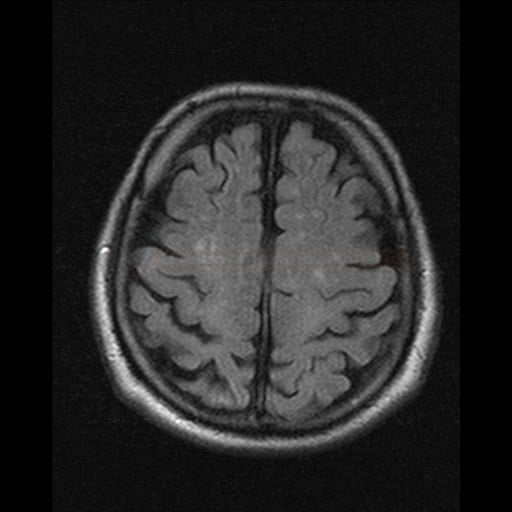
Cerebrální amyloidní angiopatie (CAA) |
- hemoragie
- lobární krvácení (často vícečetná)
- superficiální kortikální siderosa (SCS) a subarachnoidální siderosa (SAS)
- mikrohemoragie (MR GRE/SWI) – nemusí být vždy [Alexander, 2013]
- ischemie
- leukoencefalopatie
- lakunární infarkty
- ostatní
- atrofie
- dilatace perivaskulárních prostor v centrum semiovale
- dif dg:
- hypertenzní encefalopatie
- vícečetné kavernomy
- radiační vaskulopatie
Hereditární mikroangiopatie |
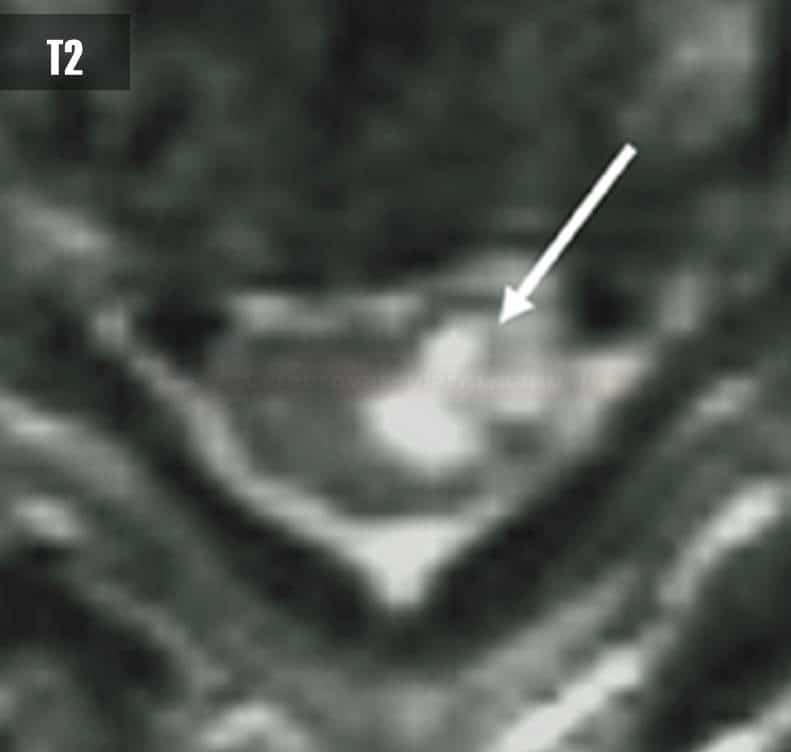
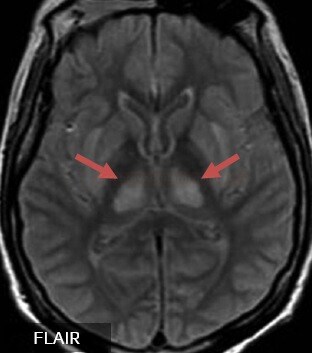
- CADASIL
- vysoce specifické je postižení T pólu a capsula externa
-
CARASIL
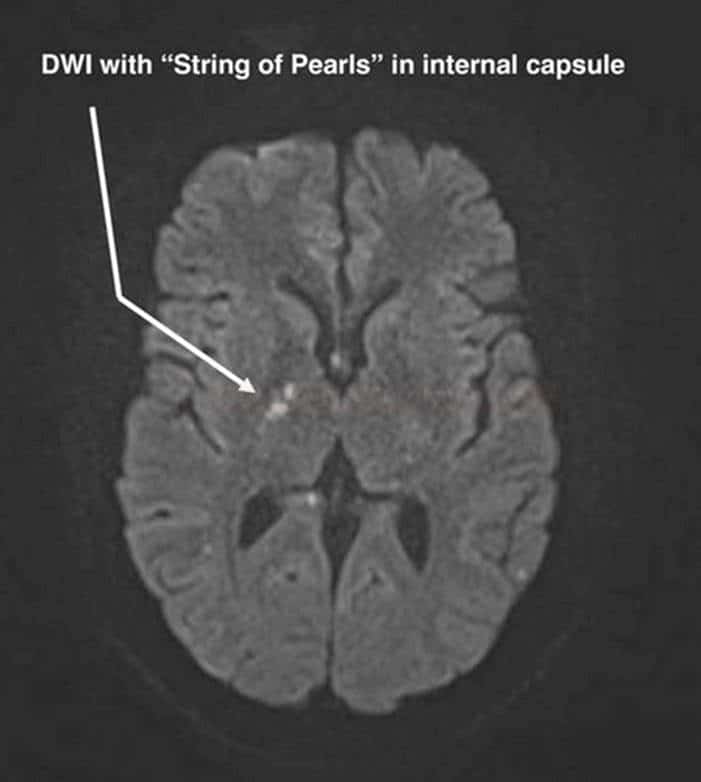
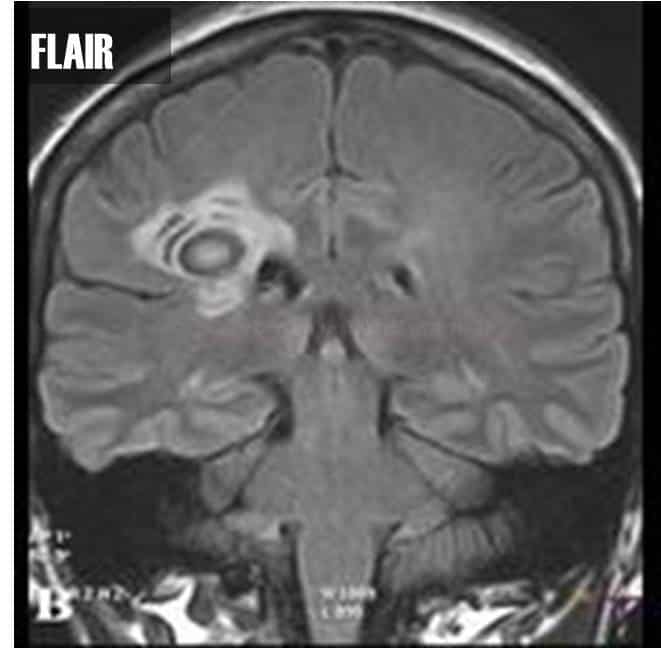
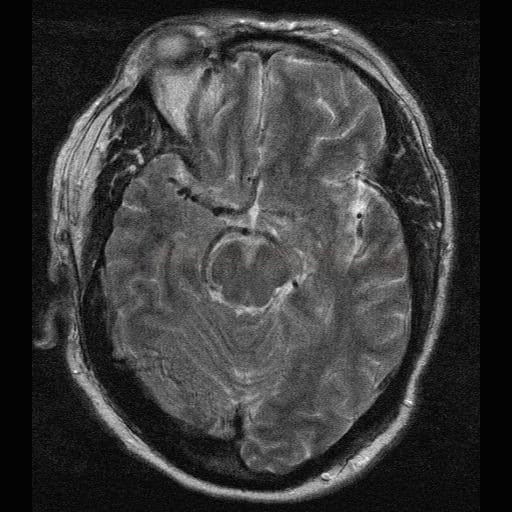
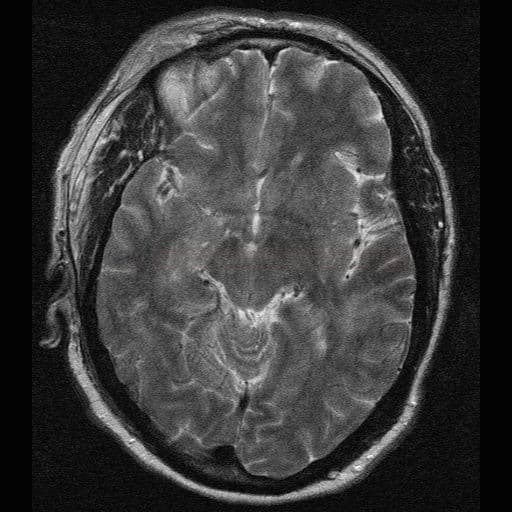
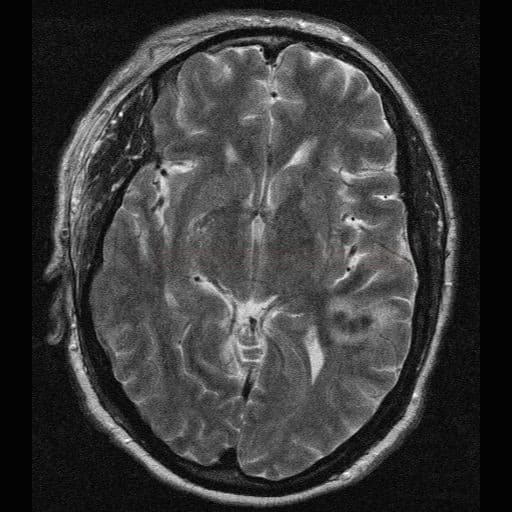
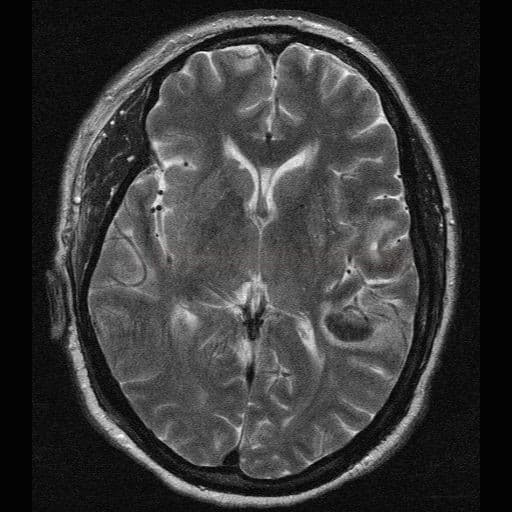
Susacův syndrom |
- retino-kochleo-cerebrální dysimunitní vaskulopatie – v.s. dysimunitní zánětlivé postižení prekapilárních arteriol
- klinicky senzorineurální ztráta sluchu, poruchy visu v důsledku retinopatie, bolest hlavy + encefalopatie (často s akutním rozvojem)
- MR nález
- specifické léze centrálních vláken corpus callosum – „snowball lesions„
- mikroinfarkty v capsula interna „string of pearls“
- drobné léze periventrikulárně, v centrum semiovale, cerebellu a kmeni
- enhancement leptomeningeální
PRES syndrom |
- hyperintenzní léze ve FLAIR, T2, DWI i ADC
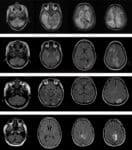
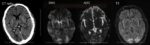
- dif dg oproti akutní ischemii, kde je léze v ADC hypointenzní!
- okalizace typicky v parietálních a okcipitálních lalocích (téměř 100%), P lalok většinou postižen více než O, léze mohou být ale i F (30%) a T (9%), v cerebellu (18%) a bazálních gangliích (22%) a thalamu (4%) [Raman, 2017]
- při léčbě (např. kompenzaci TK, vysazení toxického léku) dochází k regresi radiologických změn
Autoimunitní
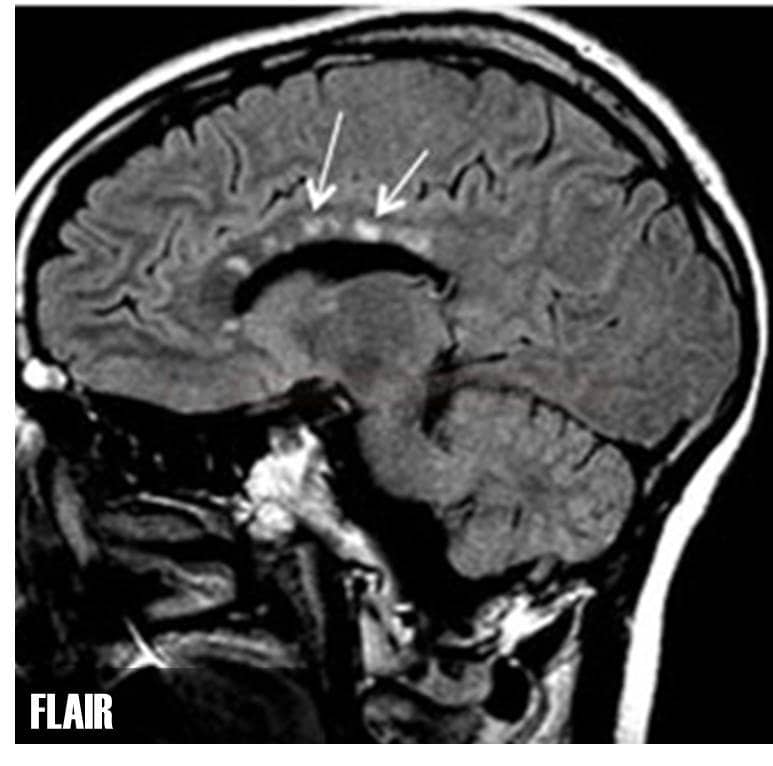
Sclerosis multiplex
|
- zásadní je průkaz diseminace lézí v prostoru a čase
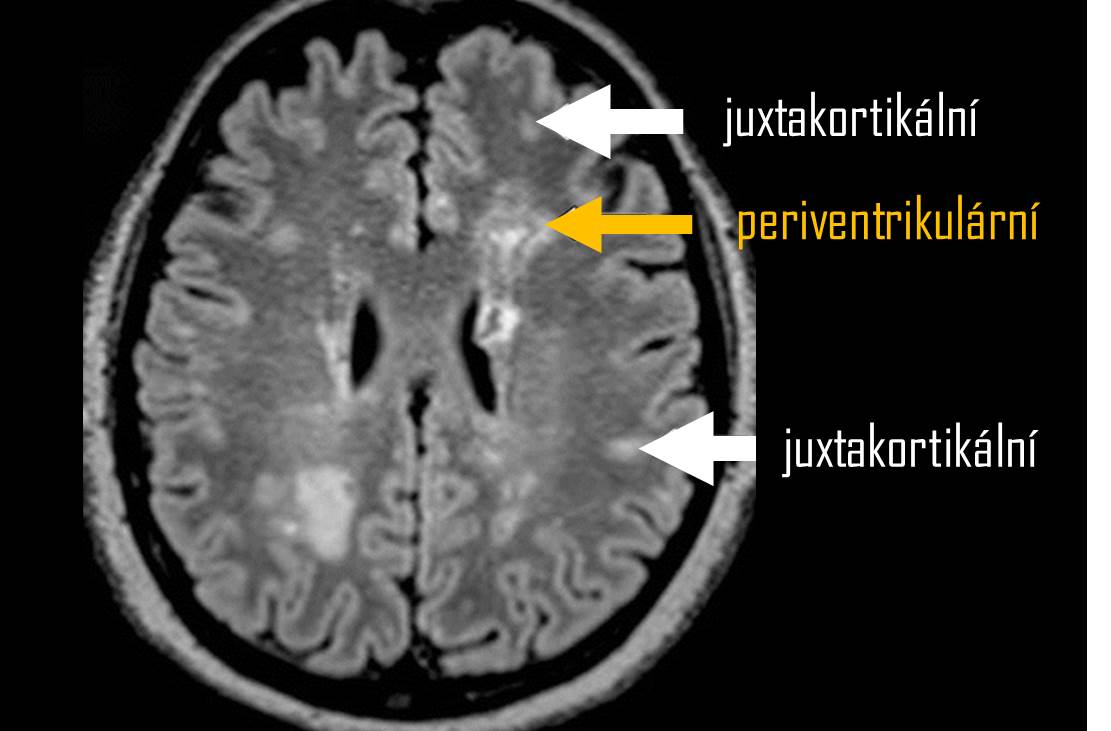
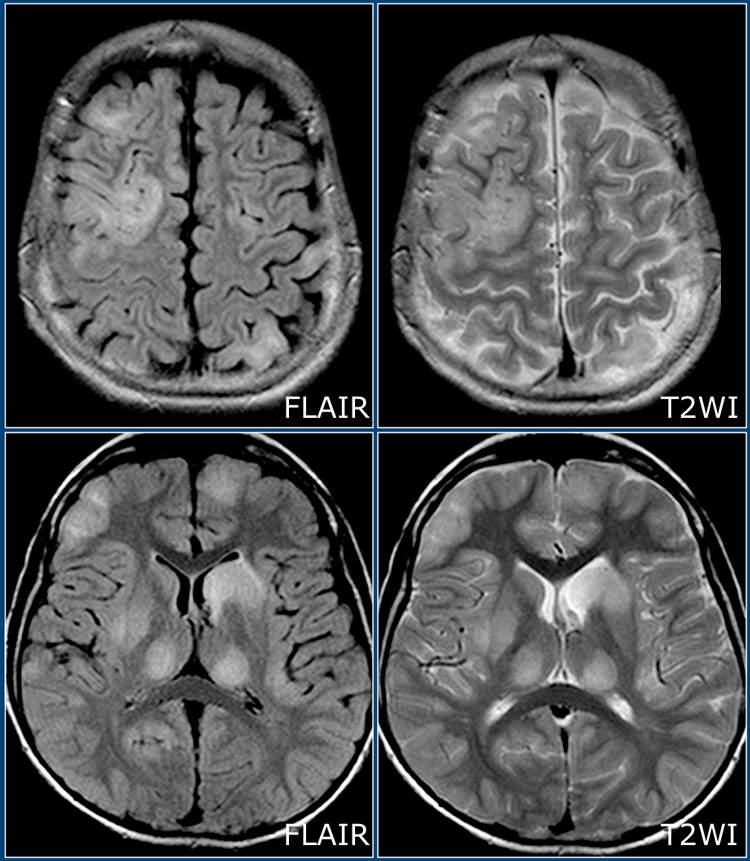
- diseminace v prostoru – nutný průkaz jedné nebo více lézí v T2 vážených obrazech (T2W) ve dvou ze čtyř oblastí centrálního nervového systému (CNS)
- periventrikulární a juxtakortikální
- infratentoriální
- míšní
- diseminace v čase – průkaz nové T2W a/nebo gadolinium vychytávající léze oproti prvnímu vyšetření nebo současný výskyt asymptomatických gadolinium vychytávajících a nevychytávajících lézí
- tyto atributy jsou součástí původních tzv. McDonaldových kritérií
- aktuálně v poslední revizi z roku 2010 s následným upřesněním doporučeními skupiny MAGNIMS pro radiologická diagnostická MR kritéria z 2016
- T2 sekvence
- detekce hyperintenzních ložisek
- léze juxtakortikální a periventrikulární (periventrikulární léze mají často protáhlý tvar kolmý na osu postranní komory)
- léze v corpus callosum.
- postižen bývá i temporální lalok (narozdíl od PRES)
- detekce hyperintenzních ložisek
- T1 sekvence
- některá hypertenzní ložiska v T2 vážených obrazech mají korelát v hypointenzních lézích v T1 vážených obrazech (tzv. černé díry)
-
DWI/ADC
- difuzivita akutních demyelinizačních lézí se rapidně mění zejména v prvních 10 dnech od ataky s pseudonormalizaci ADC hodnot v 7.– 10. dni a zvýšení ADC hodnot v rozmezí 10 dní až 4 týdnů (
- změny difuzivity patří do obrazu RS a z pohledu neuroradiologa tak mohou mít určitý význam v diferenciální diagnostice tohoto onemocnění.
- změny difuzivity jsou i u ložisek progresivní multifokální leukoencefalopatie (PML), která je možnou komplikací u pacientů s RS léčených biologickou léčbou
| Dif dg CMP x RS |
|
- STIR (short-tau inversion recovery)
- používána v oblasti zobrazení míchy, disponuje lepším kontrastním rozlišením demyelinizačních lézí v porovnání s T2 váženým obrazem, a usnadňuje tak jejich detekci
- 3D zobrazení sekvencí FLAIR
- hlavně na 3T MR přístrojích, je vyšší senzitivita pro detekci demyelinizačních ložisek
- zobrazení „double inversion recovery“ (DIR)
- pomocí dvou inverzních pulzů potlačuje zároveň signál mozkomíšního moku i bílé hmoty mozkové, čímž zvyšuje kontrast mezi bílou hmotou a kortexem. Tato sekvence vykazuje vyšší senzitivitu pro detekci lézí v bílé hmotě oproti T2 a FLAIR vzhledem k vyššímu kontrastu ložisek vůči okolí, umožňuje též lepší detekci lézí infratentoriálních
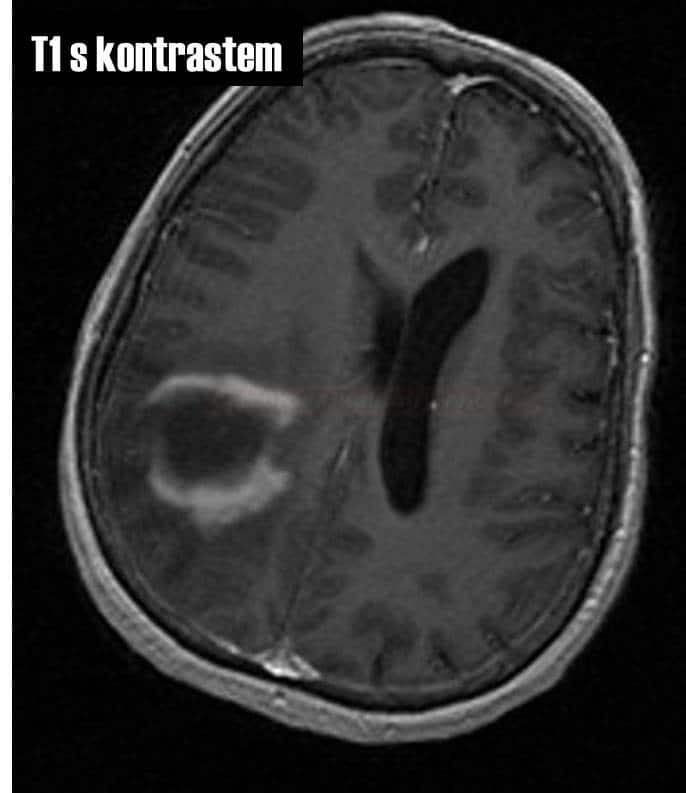
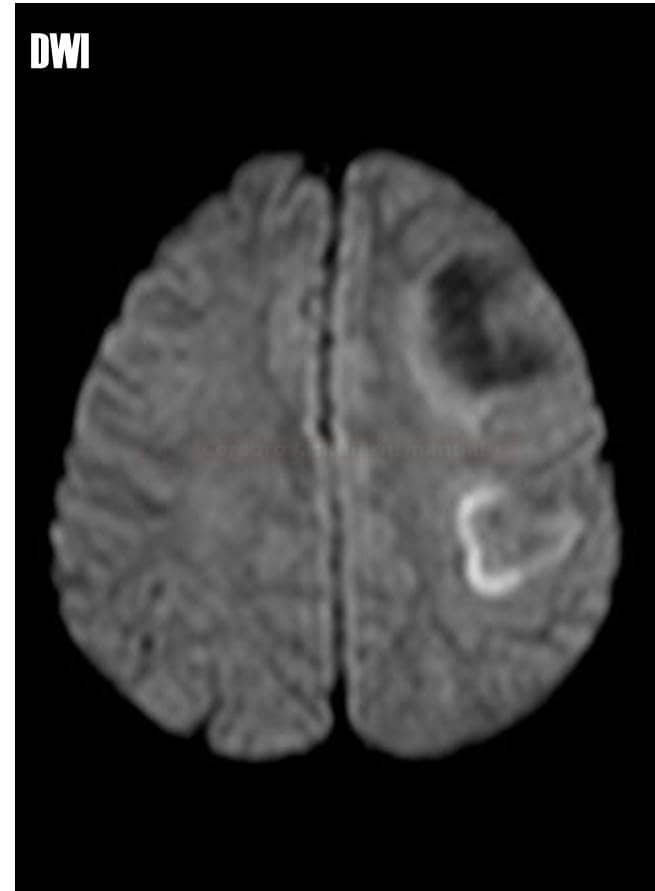
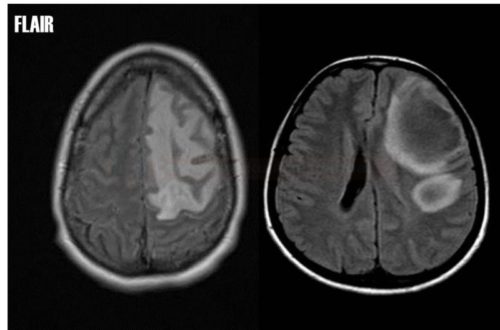
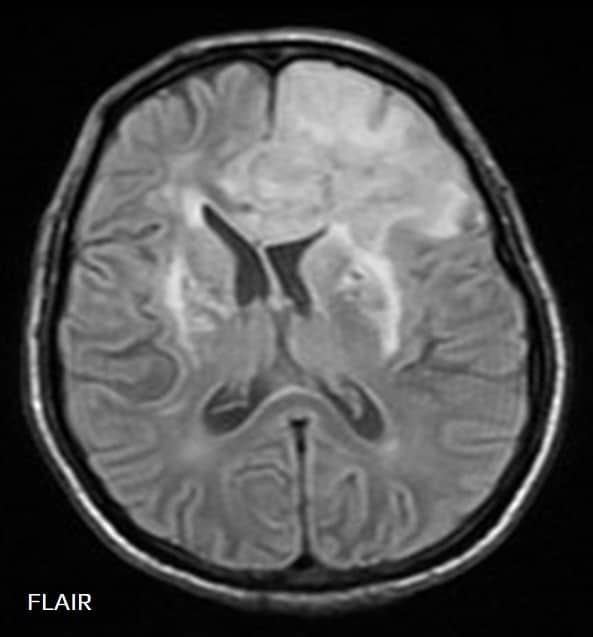
Tumefactive Demyelinating Lesions (TDL) |
- velké demyel. léze (>2 cm) , izolované či ve větším počtu
- obtížná dif dg proti tumorům
- nekompletní okraj sycení po k.l. u TDL
- restrikce difuse
- malé či chybějící expansivní chování
- niží CBV na MR/CT perfúzi
- kontrolní MR s odstupem (obzvláště po imunosupresivní terapii) často prokáže regresi ložisek
Marburgská varianta |
- postihuje mladší osoby
- fulminantní forma demyelinizace – masivní zánět s nekrózami a destrukcí tkáně
- někdy přechází teploty, průběh monofazický, progresivní (smrt většinou do 12 měsíců od vzniku)
- na rozdíl od RS může být postižen i PNS
- na MR multifokální splývající tumefaktivní léze bílé hmoty, mass efekt
- T1 hypointenzní
- T2/FLAIR hyperintenzní
- postkontrastně se sytící periferie
Koncentrická skleróza
|
- demyelinizační onemocnění podobné klasické RS
- demyelinizované tkáně tvoří soustředné (koncentrické) vrstvy
- často postiženo centrum semiovale a corona radiata
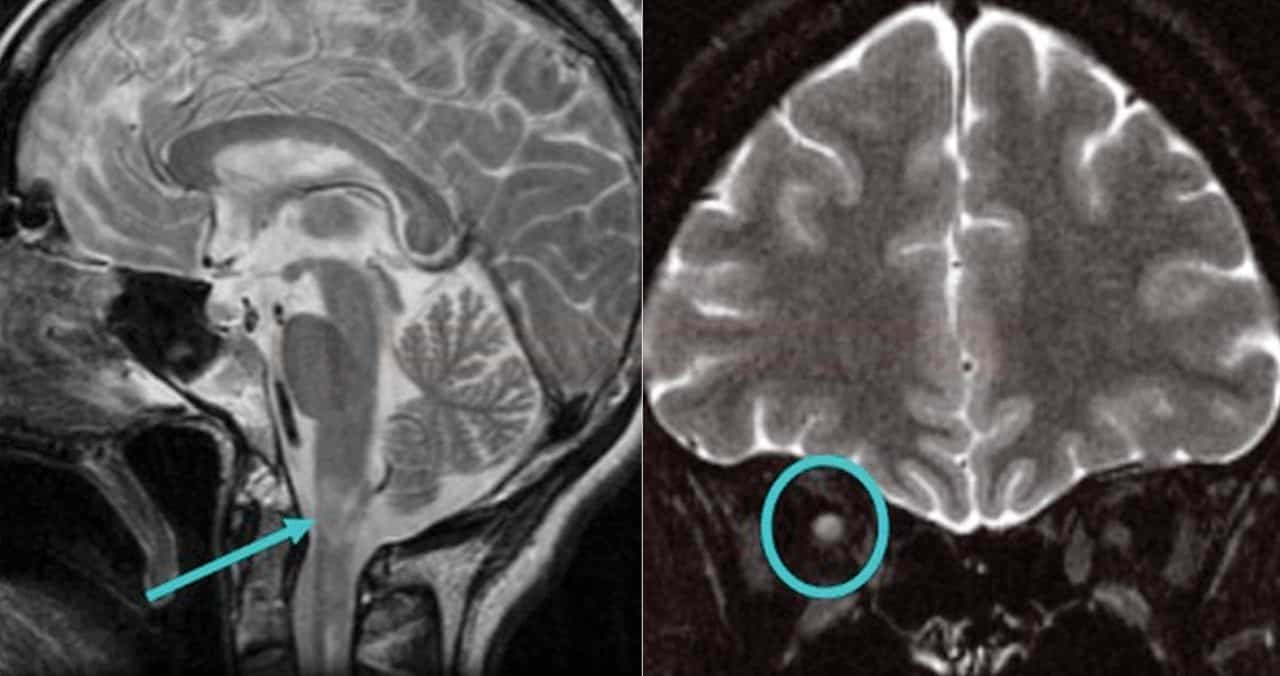
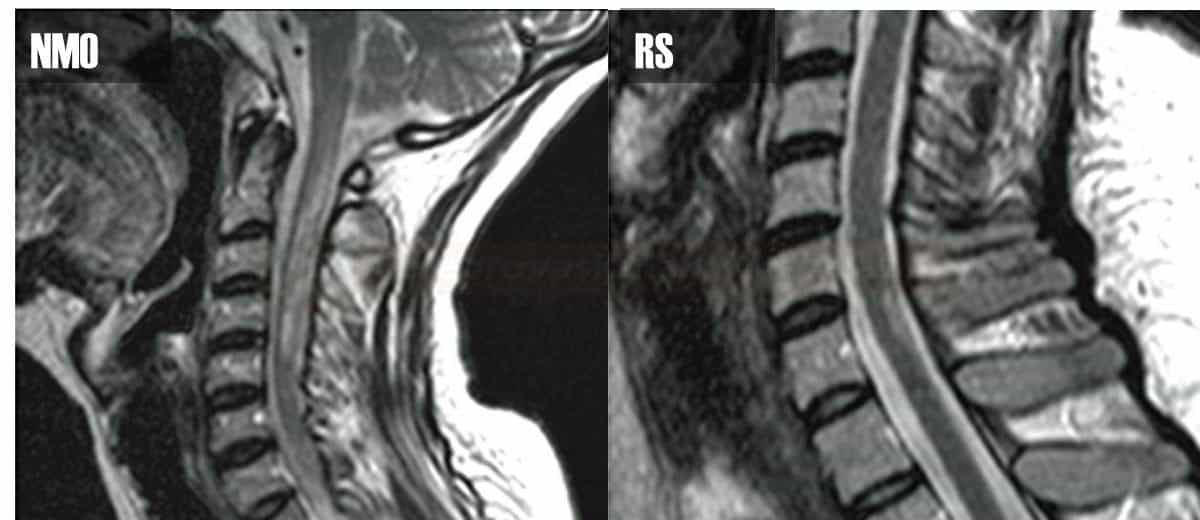
Neuromyelitis optica (NMO) |
- charakteristické recidivující ataky unilaterálního nebo bilaterálního zánětu n.opticus, které se často kombinují s transverzálním zánětem míchy (myelitidou) přesahujícím minimálně tři páteřní segmenty.
- mezi atakami bývá dlouhé latentní období, po opakovaných atakách zůstává neurologický deficit.
- většinou přítomny vysoce specifické protilátky proti aquaporinu 4 (transmembránový vodní kanál, který se významně podílí na vodní homeostáze)
- AQP-4 je lokalizovaný zejména v oblasti výběžků astrocytů a je součástí hematoencefalické bariéry
- po navázání protilátek na tento kanál pravděpodobně dochází ke spuštění komplementové kaskády, která vede k zánětlivé reakci a v konečném důsledku až k destrukci buněk
- přesný mechanismus této nemoci však není znám, NMO se vyskytuje i u pacientů s negativními protilátkami proti AQP4
Klinický obraz
- typické relapsy optické neuritidy (ON) a myelitidy, buď izolovaně, nebo souběžně
- ataky jsou většinou těžké s reziduem a mohou vést v krátké době k závažnému neurologickému postižení
- symptomatika kmenová (nauzea a vomitus, singultus, diplopie, vestibulární syndrom)
- hypotalamické obtíže (polyurie, nadměrná denní spavost, hypotermie)
- postižení sluchu
Radiologické nálezy
- léze n.opticus
- supratentoriální léze
- splenium corporis callosi, větší splývavé oproti RS
- periependymální, hypothalamus
- míšní léze
- extensivní, často postihující ≥ 3 obratlové segmenty (LETM)
- postižení centrálního kanálu
- „Bright spotty lesions“ (BSL) v T2
- mozkový kmen
- dorsální oblasti, periakveduktální šeď
- více oblongata než pons (oproti ADEM a RS)
- léze jsou asymetrické či unilaterální (až v 90%)
Na MR míchy jsou typické léze delší než 3 segmentys centrál-ním postižením šedé hmoty, často hypointenzní na T1 a s enhancementem
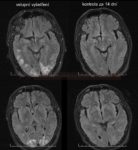
Sarkoidosa |
- distribuce parenchymových lézí podobná RS
- může být postižen i :
- thalamus [Wilke, 2017]
- hypothalamus
- dura
- hlavové nervy

- kalva
- thalamus [Wilke, 2017]
- enhancement:
- až v 15% bývá hydrocefalus
- samotné MR je nespecifické, k dg nestačí
- biopsie
- ACE (elevace až v 50%)
- detekce hrudní adenopatie
- Kveimův test
- zlepšení po kortikoidech
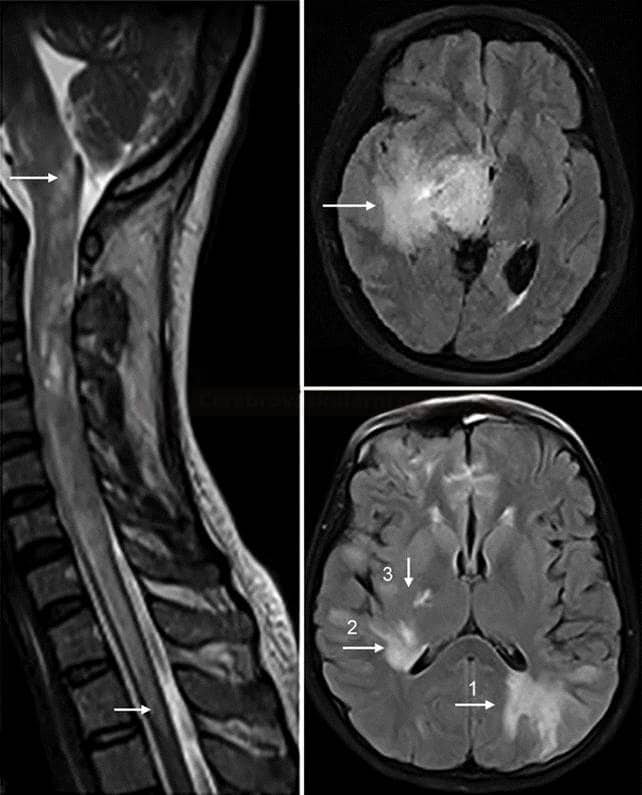
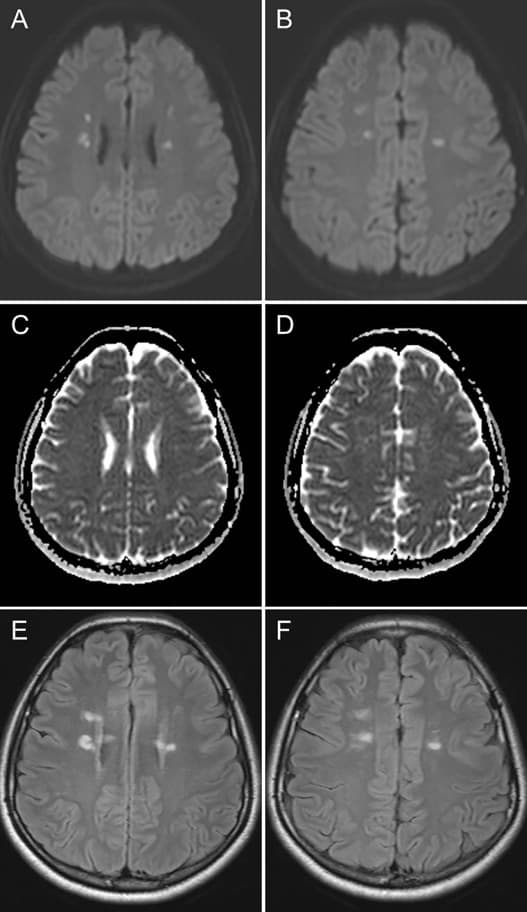
Akutní disseminovaná encefalomyelitida (ADEM) |
- vzácné imunitně-zprostředkované onemocnění CNS s difúzním perivenulárním zánětem (podobně jako u RS)
- hlavně u dětí a mladých dospělých (<15let), typicky předchází v rozmezí 2 dnů až 4 týdnů imunitní zátěž (infekce / vakcinace)
- průběh je zpravidla monofázický (v 90%)
- příznaky se rozvíjejí během hodin až několika dnů (průměrně 4–5 dnů)
- encefalopatie
- febrilie
- záchvaty
- ložiskový deficit (vč ev. akutní myelitidy)
- meningeální sy
- MR nález
- vícečetné bilat léze, rel. symetrické
- většinou kulaté a větší než u RS
- postihují bilou i šedou hmotu
- časté postižení kortexu, BG, thalamu a kmene
- subkortikální bílá hmota a U vlákna
- corpus callosum – léze větší než u RS
- obraz myelitidy
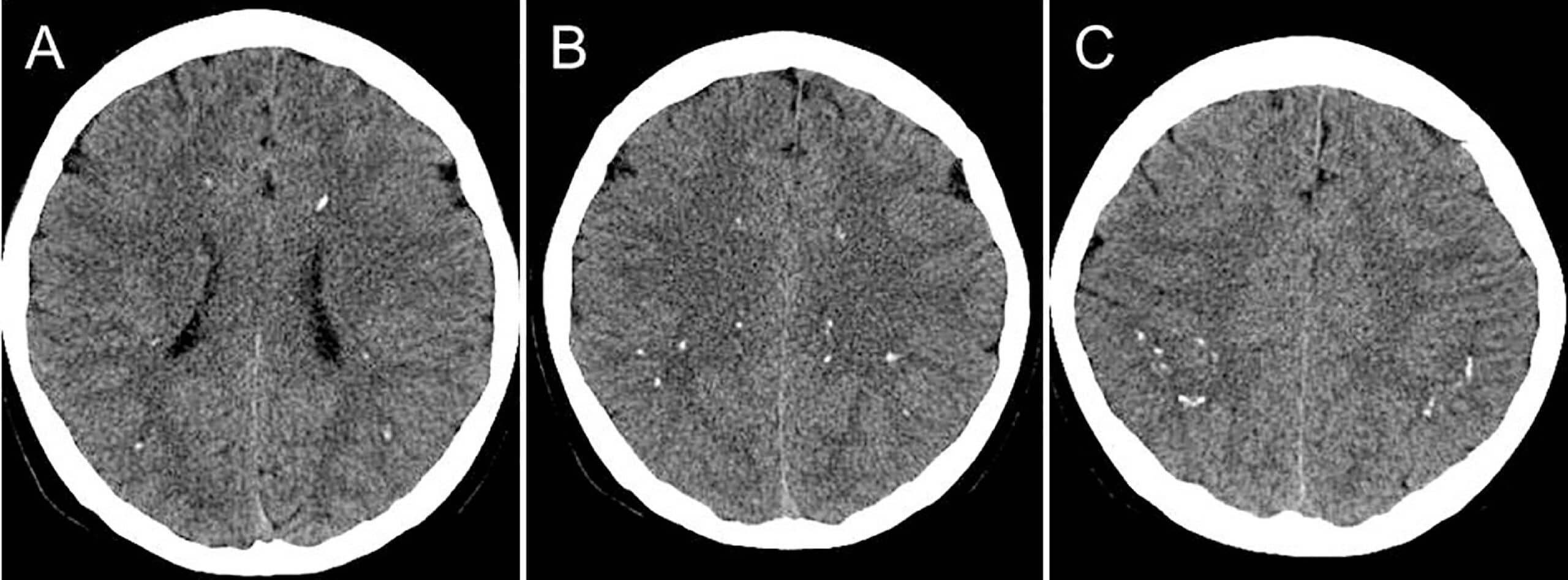
Akutní hemoragická leukoencefalitida (AHLE) – Hurstova choroba |
- vzácná, agresivní forma ADEM s fulminantním průběhem
- extensivní zánět, nekróza a petechiální hemoragie
- oproti ADEM:
- jsou léze rozsáhlejší
- je přítomen mass efekt
- klíčový je nález petechiálního krvácení MR GRE
Infekční
Neuroborrelióza |
- postižení CNS je důsledkem autoimunitní reakce
MR
- multifokální hyperintenzity v bílé hmotě (nejvíce F a P, někdy ale i v BGG a kmeni)
- někdy jsou léze i v corpus callosum (dif dg RS)
- někdy přítomen enhancement leptomening a hlavových nervů (není u RS!!)
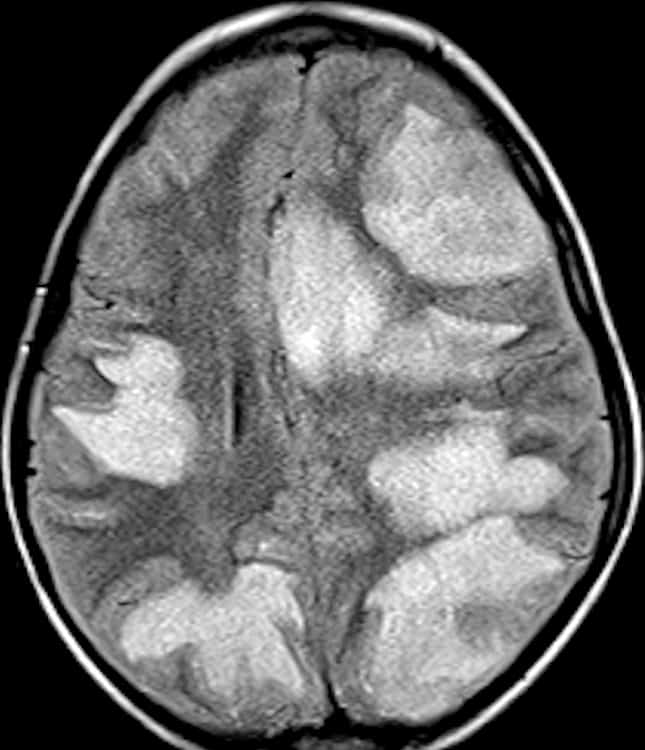
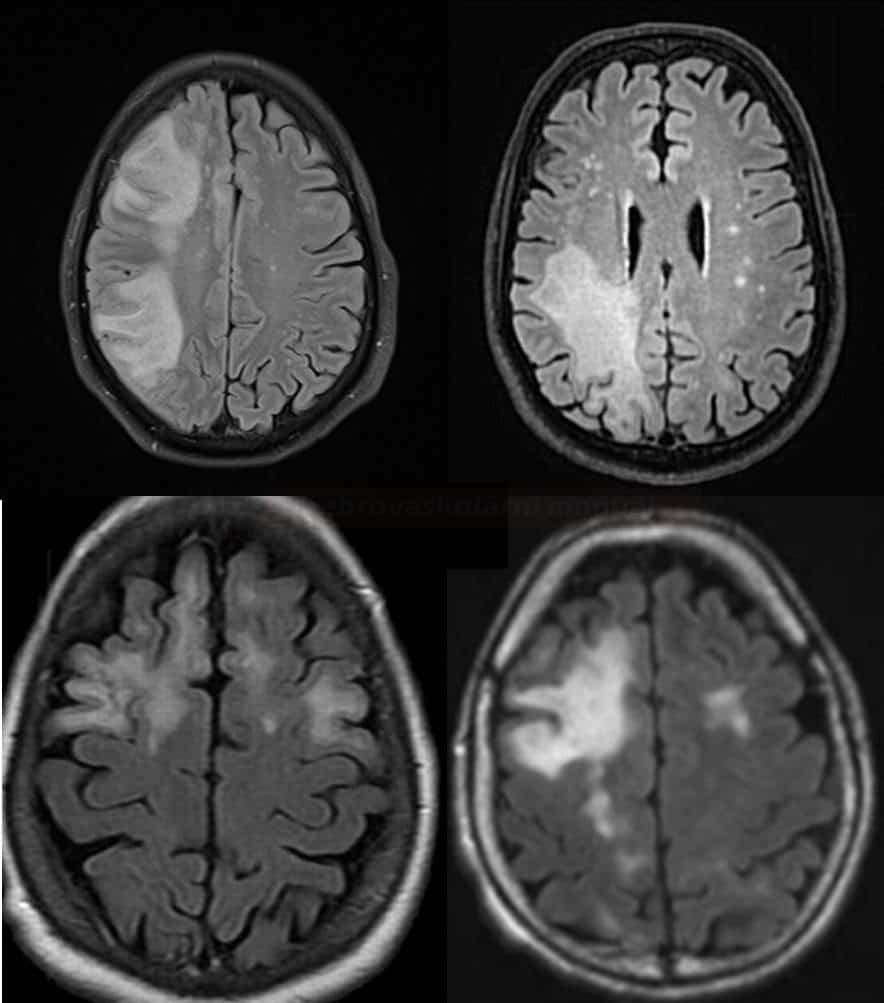
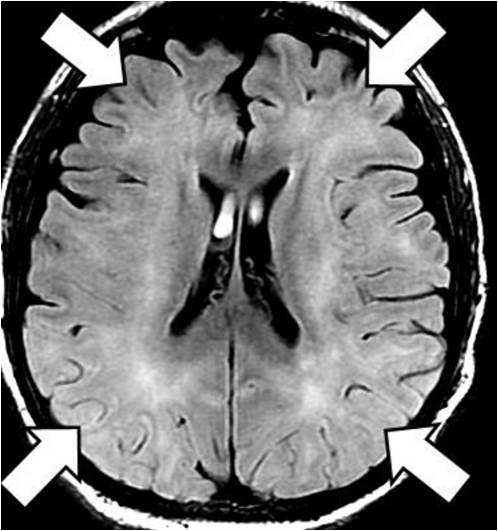
HIV encefalopatie – HIV associated dementia (HAD)
|
- u 15-20% nemocných
- klinicky dominuje kognitivní deteriorace a behaviorální poruchy
- dif. dg odlišit PML
- u PML jsou periferněji a více asymetrické
- není výrazná atrofie
CT
- atrofie
- symetrické periventrikulární hypodenzity
MR
- difúzní bilaterální symetrické periventrikulární WML – hyperintenzity v T2
- bez enhancementu
- výrazná atrofie
- bez postkontrastního sycení
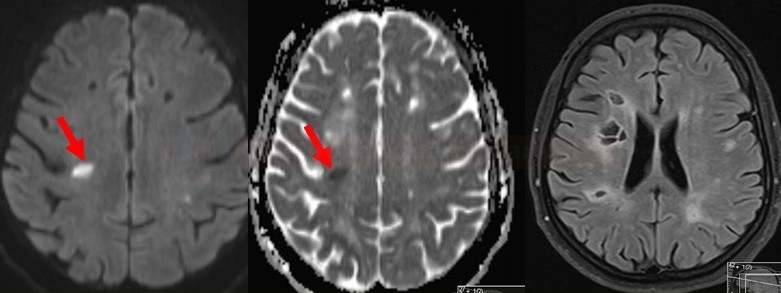
Progressive Multifocal Leukoencephalopathy (PML) |
- demyelinizační onemocnění způsobené JC virem u imunokompromitovaných pacientů
- může se jednat o než. účinek natalizumabu (pak je složitá dif dg progrese RS vs PML)
- JC virus je běžný v norm populaci s asympt. persistencí v ledvinách a mozku
- identifikace DNA JC viru v likvoru
MR
- konfluentní, asymetrické léze v subkortikální bílé hmotě
- T2 hyperintenzní, T1 iso-nebo hypointensní
- v T2 jsou někdy vidět mikrocysty
- subkortikálně vč U vláken a kortexu, méně často postihuje zadní jámu
- oproti RS neostré okraje, velikost lézí nad 5mm
- ev. postkontrastní enhancement v periferii léze [Wattjes, 2015]
- vysoký signál v DWI na okrajích lézí (oblast aktivní infekce)
Traumatické postižení
- difúzní axonální poranění (DAI) postihuje většinou corpus callosum a bílou hmotu jednotlivých laloků → viz zde
- důsledek akcelerace/decelerace, predilekční postižení v oblasti junkce bílé a šedé hmoty
- dochází k poškožení neuronů a k edému
- bývají popisovány i léze thalamu, BGG ev. v kmeni
- CT
- často normální nález i u závažnějších neurologických obtíží
- drobné léze hypodenzní (edém) nebo hyperdenzní (hemoragie)
- hypodenzní léze se často objeví až po několika dnech
- často normální nález i u závažnějších neurologických obtíží
- MR – senzitivnější
- DWI/FLAIR – hyperintenzní léze , DWI léze značí irreverzibilní postižení dané oblasti – rozsah DWI lézí koreluje s outcomem
- léze na FLAIR mizí většinou do 3 měsíců
- GRE/SWI – hypointenzní léze (mikrohemoragie) – vysoce senzitivní
- DWI/FLAIR – hyperintenzní léze , DWI léze značí irreverzibilní postižení dané oblasti – rozsah DWI lézí koreluje s outcomem
- pátrat po přidružených známkách traumatu (kontuze, EDH, SDH, podkožní hematom, fraktura lbi apod)
- po proběhlém traumatu může v následujících měsících docházet k atrofizaci
Toxicko-metabolické
Léky, drogy
|
- chemoterapie
- methotrexate (10% IV, 40% intrathecal) : (C20H22N8O5)
- carmustine
- cisplatin
- cytarabine
- fluorouracil (5-FU)
- thiotepa
- interleukin-2 (IL-2)
- interferon alpha (INF alpha)
- imunosupresiva
- cyclosporin
- tacrolimus
- antimicrobial agents:
- amphotericin B
- hexachlorophene
- drogy
- toluen (C6H5CH3)
- ethanol (C2H5OH)
- methanol (CH3OH)
- kokain (C17H21NO4)
- extáze (3,4-methylnedioxymethamphetamine)
- heroin (i.v., inhalační)
- psilocybin
- toxiny
- carbon monoxide (CO)
- arsenic (As)
- carbon tetrachloride (CCl4)
- ozáření → viz zde
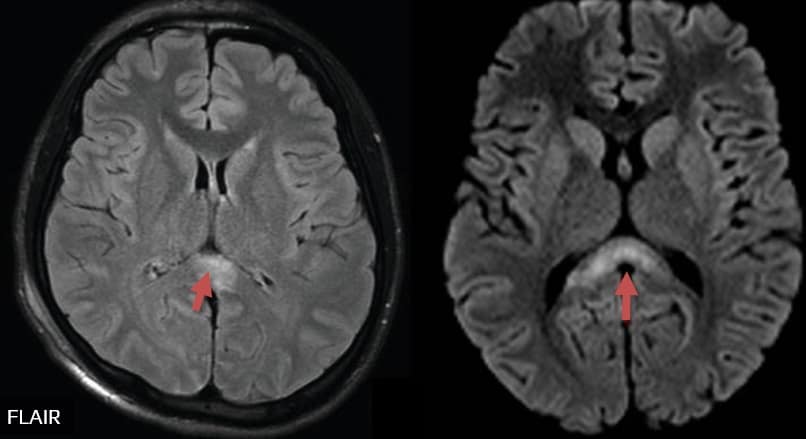
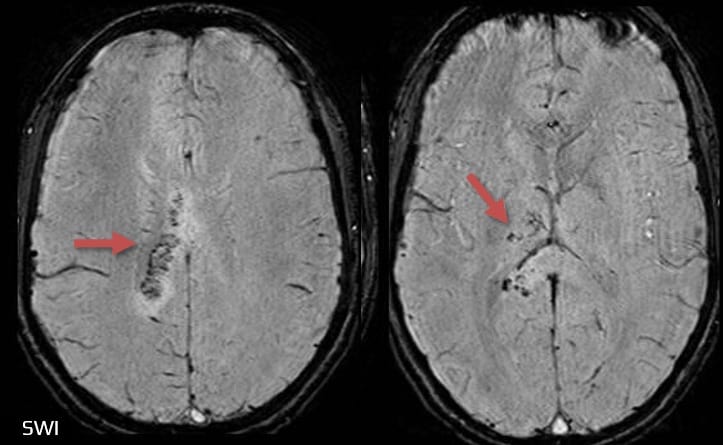
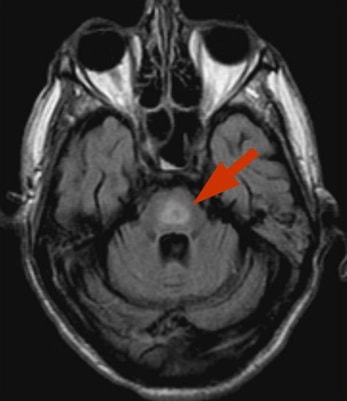
Osmotický demyelinizační syndrom
|
- při korekci osmolality se množství částic a vody v mozkových buňkách kompenzačně mění
- rychlá korekce osmolality ECT (změna natrémie >15 mmol/l/d) vede k přesunu vody z ICT do ECT a tím k prudkému poklesu objemu buněk CNS ⇒ osmotický demyelinizační syndrom (ODS)
- lokalizace lézí:
- typicky léze v pontu (centrální pontinní myelinolýza)
- extrapontinní léze
- thalamus [Jain, 2018]
- BGG
- cerebellum
- thalamus [Jain, 2018]
- léze jsou v T2/FLAIR hyperintenzní, v T1 hypointenzní, někdy je zvýšený signál i na DWI (v ADC jsou změny signálu heterogenní)
- na CT je pontinní léze hypodenzní

- léze mohou být přítomny i u asymptomatických jedinců
- klinický obraz (symptomy se často objeví za 1-3 dny , často po iniciálním klinickém zlepšení)
- změny chování až ev. porucha vědomí
- centrální kvadruparéza, pseudobulbární syndrom
- riziko je větší u hyponatrémie chronické, při níž se v mozkových buňkách snížil počet osmoticky efektivních částic, vázajících vodu, ale ODS je popsán i po rychlé korekci akutní hyponatrémie
- ohroženi jsou zejména alkoholici, nemocní s hypokalémií, v malnutrici a s pokročilou hepatopatií
- zvyšovat natrémii raději o maximálně 8 mmol/l24h v 1. den léčby, následně o 6 mmol/l za den
- pokud bude korekce nadměrně rychlá, přerušit aktivní léčbu, podat tekutiny p.o. a dle potřeby i.v. 5% glukózu 4 – 6 ml/hod po dobu 2 hodin s následnou kontrolou natrémie
- někteří autoři navrhují podat desmopresin
- při úpravě chronické hyponatrémie je nutno současně s úpravou a monitorováním hodnot Na+ sledovat a včas dodávat i K+, fosfáty a Mg2+
- dostupnost fosfátů je nutná pro funkci Na-K-ATPázové pumpy, která zajistí zpětný vstup K+ do ICT, ionty Mg2+ jsou kofaktorem této pumpy
- obdobný syndrom je popisován i při rychlé korekci hypernatrémie [Jain, 2018]
- pontinní myelinolýza bývá popisována i u reefeeding syndromu s hypofosfatémií [Leroy, 2012]
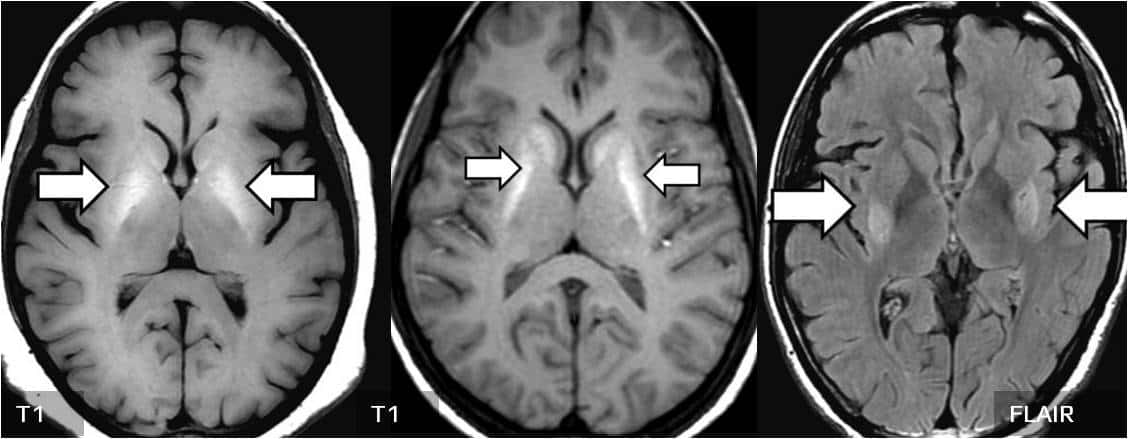
Hepatální encefalopatie
|
- toxické působení amoniaku na CNS
- T1 symetrické hyperintenzní léze v BGG (hl. gl.pallidus), méně často v hypothalamu, SN, tegmentu mezencefala, někdy i thalamu
- globus pallidus postiženo v 70-100% případů jaterní cirhózy
- léze jsou dávány do souvislosti s ukládáním manganu
- popsány jsou i symetrické hyperintenzity v kortexu na T2/FLAIR (reverzibilní po transplantaci, v.s. jsou projevem mírného edému)
- současně bývá atrofie mozková
Hereditární, metabolické
Adult-onset Leukoencephalopathy with axonal Spheroids and Pigmented glia (ALSP)
|