OBECNÉ POSTUPY
Management pacientů s podezřením na CMP
Vloženo 20.09.2019 , poslední aktualizace 31.08.2021
Obsah
- pacient s klinickými příznaky rychle se rozvíjejícího ložiskového postižení mozku má být hodnocen jako potenciální kandidát rekanalizační léčby iCMP a měl by být co nejrychleji dopraven do iktového (IC) nebo komplexního cerebrovaskulárního centra (KCC) k diagnostice a terapii
- dle věstníku Věstníku MZ ČR 2021) je triáž pozitivní:
- pacient, u kterého došlo k náhlému vzniku alespoň jednoho klinického příznaku akutní CMP během posledních 48 h (včetně odeznělých příznaků u pacientů s TIA)
- pacient s neznámou dobou vzniku příznaků, pokud byl viděn bez příznaků v posledních 48h
Příznaky CMP
- náhle vzniklý neurologický deficit
- ne všechny CMP splňují kritérium ložiskového nálezu (lehký SAK, trombóza splavů)
- naopak ne všechny akutně vzniklé ložiskové příznaky mají příčinu v CMP (→ stroke mimics – tumor, trauma, epi, hypoglykémie apod.)
- jiná příčina ve věku < 50 let ~ 21%
- jiná příčina ve věku > 50 let ~ 3%
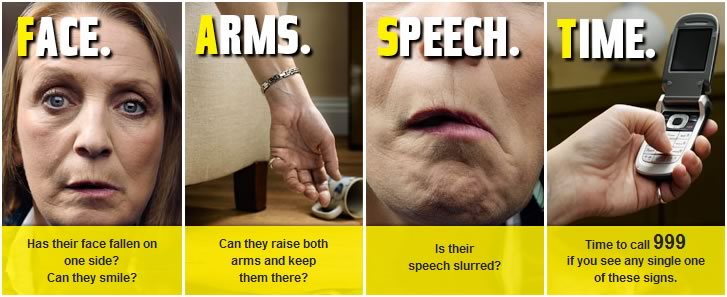
- k usnadnění detekce CMP byla vytvořena řada přednemocničních testů (FAST, 3-ISS, C-STAT, LAMS, PASS, RACE, FAST +)
- původní koncept TIA a RIND je obsolentní
- dle staré definice je TIA náhlý fokální neurologický deficit předpokládaného vaskulárního původu trvající < 24 hodin, nicméně ~30-50% takto definovaných TIA má infarktové ložisko na MR DWI
- nová definice TIA: krátkodobá porucha neurologických funkcí způsobená nedokrevností mozku, míchy nebo sítnice (s klinickými symptomy trvajícími obvykle < 1h) pokud není důkaz o přítomnosti mozkového infarktu [Albers, 2002] [Furie, 2011]
- mozkový infarkt – přetrvávající klinické příznaky nebo pozitivní zobrazovací vyšetření (tedy i v případě normálního neurologického nálezu)
Z praktického hlediska platí, že jak mozkový infakt tak i TIA jsou prognosticky závažné stavy, které vyžadují urgentní diagnostiku i terapii → TIA viz zde
FAST test
- původně triáž pozitivní pacient = alespoň 1 hlavní nebo 2 vedlejší příznaky (viz tabulka)
- nyní dle věstníku MZ ČR 2021 stačí alespoň 1 klinický příznak
|
Hlavní příznaky CMP
|
Vedlejší příznaky CMP
|
||
|
|
FAST plus
- je pád / rychlý pokles HK při předpažení ? + je pád / rychlý pokles DK při zvednutí na 30°?
- u jednostranně FAST PLUS pozitivního pacienta je vysoká pravděpodobnost okluze velké tepny ⇒ doporučeno primárně kontaktovat KCC
- pozn. : uvedeno ve Věstníku MZ ČR 2021, v AHA/ASA ani ESO guidelines není toto kritérium používáno
Úkoly ZZS
Zajištění vitálních funkcí, symptomatická terapie
- rychlé zhodnocení vitálních funkcí (ABC) – A – airway, B – breathing, C – circulation
- v případě potřeby zajištění dýchacích cest, udržovat sat O2 >94%, při normální saturaci O2 nepodávat (AHA/ASA 2018 I/C-LD)
- péče o oběh, hypertenzi až na výjimky neléčit (→ hypertenze v akutním stadiu CMP viz zde)
- zajistit žilní vstup
- zelená flexila (18G), pokud je součástí protokolu CTP
- k samotné CTA postačí růžová (20G)
- zkontrolovat glykémii, nepodávat glukózu (s výjimkou hypoglykémie) a nepodávat nic per os
- EKG
- symptomatická terapie (antiemetika, antikonvulziva apod)
Triáž pacienta s podezřením na akutní CMP
- úkolem záchranné služby je rozpoznat klinické příznaky CMP (FAST, FAST PLUS), zjistit relevantní anamnézu, především přesný čas vzniku a kontraindikace TL (viz dále)
- poté provést triáž pacienta – pravidla upravuje Věstník MZ ČR (2021)
- kandidát rekanalizační léčby má být neodkladně transportován do Komplexního cerebrovaskulárního centra KCC nebo Iktového centra (IC) (AHA/ASA 2019 I/B-NR)
- u pacientů s podezřením okluzi velké tepny (pozitivní FAST PLUS) může být preferován direktní transport do nejbližšího KCC (AHA/ASA 2019 IIb/B-NR)
- dle věstníku 2021 by v tomto případě měla být doba dojezdu do KCC delší max o 45 než do nejbližšího IC
- analýza dat studie DAWN neprokázala rozdílný outcome obou přístupů (převoz do IC s podáním TL a transportem do KCC vs direktní převoz do vzdálenějšího KCC) [Aghaebrahim,2019]
- dle věstníku 2021 by v tomto případě měla být doba dojezdu do KCC delší max o 45 než do nejbližšího IC
- pacienti s podezřením na LVO, u kterých RZP zjistí kontraindikaci IVT, mají být po předchozí konzultaci převezeni přímo do KCC (AHA/ASA 2019 IIb/C-EO)
- pokud se v IC při CTA/MRA zjistí symptomatický uzávěr velké tepny, pak je ihned nutné konzultovat nejbližší pracoviště provádějící MT. Transport pacienta k provedení MT má být poskytován ZZS v režimu primárního pokračujícího transportu (optimálně výjezdová skupina vyčká na výsledek vyšetření CT a zahájení léčby IVT v IC) (Guidelines ČNS 2021)
- u pacientů s podezřením okluzi velké tepny (pozitivní FAST PLUS) může být preferován direktní transport do nejbližšího KCC (AHA/ASA 2019 IIb/B-NR)
- známá doba od začátku klinických příznaků CMP < 4.5h
- pacient FAST PLUS pozitivní – nejbližší KCC, nejbližší spádové IC pouze pokud je dojezd do nejbližšího KCC delší o 45 minut než do nejbližšího spádového IC
- pacient FAST PLUS negativní – nejbližší spádové IC nebo KCC
- známá doba od začátku klinických příznaků CMP 4.5-24 h
- pacient FAST PLUS pozitivní – nejbližší spádové KCC
- pacient FAST PLUS negativní – nejbližší spádové IC nebo KCC
- známá doba od začátku klinických příznaků CMP 24-48 hodin – nejbližší spádové IC, KCC nebo necentrová neurologie
- neznámá doba od začátku klinických příznaků a čas, kdy byl pacient prokazatelně zdravý nepřesahuje 24 hodin
- pacient FAST PLUS pozitivní – nejbližší spádové KCC
- pacient FAST PLUS negativní – nejbližší spádové IC nebo KCC
- neznámá doba od začátku klinických příznaků a čas, kdy byl pacient prokazatelně zdravý přesahuje 24 hodin – nejbližší spádové IC, KCC nebo necentrová neurologie
- Komplexní cerebrovaskulární centrum (KCC) – nově Centrum vysoce specializované cerebrovaskulární péče
- Iktové centrum (IC) – nově Centrum vysoce specializované péče o pacienty s iktem
- Ostatní pracoviště v péči o CMP
|
Kdy preferovat primární transport do KCC nebo IC poskytujícího endovaskulární léčbu
|
|
| při podezření na okluzi velké tepny (OVT) < 4.5h od vzniku příznaků, přičemž by se čas do podání IVT v IC a KCC zásadně nelišil (rozdíl max 45 min dle doporučení ČNS a Věstníku MZČR 2021) | |
| při známé kontraindikaci IV trombolýzy (antikoagulace, známá endokarditida, hemoragická diatéza, disekce aorty, porod v posledních 10 dnech nebo 3. trimestr apod) |
|
| příznaky svědčí pro SAH | |
|
Kdy preferovat převoz pacienta z IC do KCC
|
|
|
okluze velké tepny < 24h od vzniku příznaků u selektovaných pacientů → viz zde
|
|
|
pacienti s rizikem maligní ischemie a zvažovanou dekompresní kraniektomií
|
|
|
pacienti s disekcí tepny indikovaní k intervenčnímu výkonu
|
|
|
pacienti s trombózou mozkových splavů indikovaní k intervenčnímu výkonu
|
Iniciální nemocniční péče
(přehled základních postupů – provést co nejrychleji, řadu z nich lze provádět paralelně, resp. až po zahájení trombolýzy)
-
rekanalizační terapie má být zahájena co nejdříve od příjezdu do nemocnice
-
v iktovém centru je doporučeno postupovat podle vypracovaného interního protokolu
-
pacient je přivezen na urgentní příjem, CT pracoviště nebo stroke unit
- co nejdříve je provedeno zobrazení mozku a mozkových cév
-
-
žádný z níže uvedených postupů (s výjimkou stabilizace vitálních funkcí, korekce TK a provedení nativního CT) nemá vést ke zpoždění zahájení IVT
- během transportů a diagnostiky monitorovat základní vitální funkce (během CT alespoň sat O2 a TF)
Iniciální zhodnocení a stabilizace vitálních funkcí
Obsah dostupný pouze pro přihlášené předplatitele.
Zajištění žilního vstupu, odběry
-
zavést flexilu (v případě trombolýzy 2 flexily)
-
pokud nelze zajistit periferní žílu, kanylovat v. femoralis
-
-
ev. zavést PMK – palpačně zkontrolovat náplň močového měchýře, retence moči může být příčinou neklidu
-
akutně odběry (na žádanku uvést: urgentně – trombolýza!)
-
glukóza/S (glukometrem) – jediné vyšetření nutné před podáním IVT (AHA/ASA 2019 I/B-NR)
-
urea, kreatinin, bilirubin, osmolalita, AST, ALT, GMT, Na, K, Cl, CRP, albumin
-
kardioenzymy (CK, CKMB, LD) + hs troponin T (AHA/ASA 2019 I/C-LD)
-
elevace u 5-34% pacientů
-
IM může způsobit iCMP a naopak iCMP může vést k IM
-
cca 10% mírných elevací troponinu T není podmíněno IM (hypertenzní krize, tachyfisi, kardiální selhávání, plicní embolie, renální selhání, ao disekce)
-
na druhou stranu i hraniční elevace hs troponinu T může být podmíněna IM (u kryptogenních iktů se suspekcí na kardioembolizaci doplnit TTE ev. i MR srdce)
-
-
krevní obraz+diff
-
koagulace
-
APTT, protrombinový čas -Quick, protrombinový čas-ratio, AT III, fibrinogen
-
specifické testy, pokud pacient užívá NOAK
-
pokud pacient užívá warfarin, INR lze rychle určit pomocí koagulometrem (CoaguChek)
-
-
-
-
další odběry dle okolností
-
ASTRUP, toxikologie vč. alkoholu, těhotenský test
-
-
- u pacientů, kteří neužívají antikoagulační léčbu nebo nemají známou trombocytopénii nebo známou krvácivou abnormitu, je možné zahájit IVT i bez znalosti výsledku INR, aPTT a počtu trombocytů, pokud by jejich vyhodnocení a stanovení vedlo k prodloužení času do zahájení IVT
- při zjištění hodnoty INR > 1,7 nebo aPTT nad horní limit laboratoře nebo počtu trombocytů pod 100 000/μl musí být IVT okamžitě ukončena
- riziko neočekávaných trombocytopenií či poruch koagulace je velmi nízké – 0.3-0.4% [Rost, 2009], [Cucchiara, 2007]
Anamnéza, klinické vyšetření, symptomatická terapie
-
anamnéza (od pacienta ev. od svědků)
-
čas rozvoje příznaků ev. kdy byl pacient naposled viděn v pořádku
-
u tranzitorních příznaků odhadnout dobu jejích trvání (delší trvání zvyšuje pravděpodobnost léze na MR DWI a tedy dg infarktu)
- okolnosti vzniku příznaků, pátrat po projevech epi záchvatu
-
anamnéza předchozí CMP, IM, HT, DLP, DM
-
anamnéza poruch koagulace, recentního krvácení či operace
-
medikace (hlavně antikoagulace), přidružená onemocnění, alergie
-
anamnéza kouření , abusu drog, alkoholu
-
-
klinické vyšetření
-
orientační interní a neurologické vyšetření + NIHSS
-
-
paralelně řešit symptomatickou terapii (analgetika, antiemetika apod.)
Klinicko-zobrazovací korelace
- vaskulární neurolog (strokolog) se neobejde bez schopnosti pacienta vyšetřit neurosonologicky, správně indikovat a analyzovat různé modality CT/ MR vyšetření a na závěr provést klinicko-zobrazovací korelaci – na jejím základě a po zvážení risk-benefitu pak rozhoduje o dalším postupu a terapii
- nejsložitější je situace u akutních ischemických CMP, kde bychom na základě vyšetření měli umět odpovědět na tyto otázky:
- jedná se o CMP?
- o jaký typ CMP se jedná (ischemie, krvácení)?
- jaká část mozku / povodí je postižena?
- je uzavřena nějaká tepna?
- lze postiženou část mozku zachránit (např. IVT, trombektomie)?
- jaká je pravděpodobná etiologie – jak postupovat v prevenci?